Zusammenfassung
- Definition:Eintrübung der Augenlinse (sog. grauer Star); meistens natürlicher Alterungsprozess. Außerdem: Katarakt bei systemischen Erkrankungen, medikamentös induzierte Katarakt, Strahlenkatarakt, Katarakt als Komplikationsfolge/nach Verletzungen und angeborener Katarakt.
- Häufigkeit:Typischerweise in der 5.–6. Lebensdekade, aber auch in seltenen Fällen bei Kindern oder Älteren.
- Symptome:Visusverschlechterung, Blendungsempfindlichkeit und monokulare Doppelbilder.
- Befunde:Verschattung Fundusrotreflexes beim Brücknertest.
- Diagnostik:Zusatzuntersuchungen ohne diagnostischen Wert.
- Therapie:Operatives Entfernen der Augenlinse und Einsetzen einer Kunstlinse.
Allgemeine Informationen
Definition
- Eintrübung der Augenlinse, führt zu Visusverschlechterung, Blendungsempfindlichkeit und monokularen Doppelbildern.
- Erkrankung kann weder verzögert noch verhindert werden, einzige Behandlung ist operativ.
- Ursachen: angeboren, altersbedingt (dominierend), konsekutiv, sekundär und traumatisch1-2
- Klinisch relevant, sobald die Sehfähigkeit deutlich eingeschränkt ist.
Häufigkeit
- Viele Betroffene suchen aufgrund der schleichenden Veränderung keine ärztliche Hilfe.1
- Prävalenz
- Inzidenz: 5.–6. Lebensdekade, Einzelfälle auch bei Kindern und Älteren3
- Frauen sind häufiger betroffen als Männer.2,4
- in Europa dritthäufigste Ursache für Erblindung und zweithäufigste Ursache für eine Sehverschlechterung
- Anteil an Erblindungsursache: 15 % in Industrieländer, 50 % in ärmeren Ländern4
- weltweit ca. 94 Mio. Menschen erkrankt5, im Jahr 2020 sind ca. 17 Mio. Menschen durch Katarakterkrankung erblindet.4
- zunehmende Häufigkeit aufgrund des demografischen Wandels
- Kongenitale Katarakt
- selten, wichtigste Ursache für Blindheit bei Kindern
Ätiologie und Pathogenese
- Multifaktorielle, altersbedingte Veränderungen des Metabolismus der Linse, die zu Veränderung der Farbe und der Proteinzusammensetzung führen.3
- Proteinveränderung der Linse (Kristallinen) beeinflussen die Lichtbrechung und reduzieren die Linsenklarheit, es resultiert eine Verminderung der Sehschärfe.
- Mitwirkende Faktoren
- andere intraokuläre Erkrankungen
- systemische Erkrankungen
- medikamentöse oder metabolische Einwirkung
- Lebensstil wie Rauchen und Übergewicht6-7
- Verletzungen
- Angeborene Katarakt: erblich oder exogen (z. B. nach Rötelnerkrankung der Mutter während der Schwangerschaft)
Haupttypen der altersbedingten Katarakt
- Kernkatarakt (Cataracta nuclearis)
- Alterungsprozess der Linse/Sklerosierung: Neue Faserschichten werden gebildet, der Linsenkern wird zusammengedrückt, fester und gelblicher.
- Verlauf langsam über viele Jahre
- Kann einerseits lediglich zur leichten Beeinträchtigung des Sehvermögens oder einer Myopisierung aufgrund des erhöhten Brechungsindexes des Linsenkernes führen.
- aber auch zur deutlichen Verschlechterung des Sehvermögens (Weit- als auch das Nahsehen) und Beeinträchtigung des Farbsehens (durch milchig gelbe Linse wird Blauanteil des Farbspektrums herausgefiltert)
- Rindenkatarakt (Cataracta corticalis)
- Innerhalb der Linsenkapsel (Kortex) entstehen neue Fasern auf der Oberfläche.
- Mit zunehmendem Alter werden trübe Linsenfasern gebildet, meistens zuerst peripher in der Äquatorregion des Kortex.
- Symptomatisch, wenn die Eintrübung die optische Achse erreicht hat, was von der Pupillengröße abhängt.
- Cataracta subcapsularis posterior
- Subkapsuläre und meist granulare Eintrübungen, die im zentralen hinteren Kapselbereich vorkommen.
- Erkrankung kann auch bei jüngeren Patient*innen auftreten.
- Eintrübungen liegen in der Mitte der optischen Achse und können bereits frühzeitig zu großen Sehproblemen führen.
Disponierende Faktoren
- Alter
- Genetische Faktoren und angeborene Syndrome8
- Trisomie 21 (Down-Syndrom), Zellweger-Syndrom, Marfan-Syndrom
- Stoffwechselerkrankungen3
- Typ-1- und Typ-2-Diabetes9
- Galaktosämie, Hyperparathyreoidismus, Schilddrüsenerkrankungen
- Systemerkrankungen3
- atopisches Ekzem
- Neurofibromatosis Typ 1
- myotone Dystrophie
- Starker Alkoholmissbrauch und Rauchen3,7
- Traumata, toxische Noxen und Strahlung, u. a. UV-Strahlen3
- Medikamente
- Maternale Erkrankungen während der Schwangerschaft
- Chronische intraokuläre Erkrankungen
- z. B. Uveitis/Iridozyklitis, Tumor
- Durchblutungsstörungen im Auge
- Intraokuläre Operationen
- Mangelernährung11
- häufige Ursache in Entwicklungsländern
ICPC-2
- F92 Katarakt
ICD-10
- H25 Grauer Star, altersbedingt
- H25.0 Beginnender altersbedingter grauer Star
- H25.1 Kernstar bei Älteren
- H25.2 Altersbedingter grauer Star, Typ Morgagni
- H25.8 Altersbedingter grauer Star, NB
- H25.9 Altersbedingter grauer Star, NNB
- H26 Sonstiger grauer Star
- H26.0 Infantile, juvenile und präsenile Katarakt
- H26.1 Traumatische Katarakt
- H26.2 Komplizierte Katarakt
- H26.3 Durch Arzneimittel verursachte Katarakt
- H26.4 Nachstar
- H26.8 Sonstiger grauer Star, NB
- H26.9 Altersbedingter grauer Star, NNB
- H27 Sonstige Krankheitszustände in der Linse (Lens crystallina)
- H27.0 Aphakie
- H27.1 Linsendislokation
- H27.8 Sonstige Krankheitszustände in der Linse, NB
- H27.9 Krankheitszustände in der Linse, NNB
- H28 Grauer Star und andere Krankheitszustände in der Linse bei anderenorts klassifizierten Erkrankungen
- H28.0 Grauer Star bei Diabetes mellitus
- H28.1 Grauer Star bei sonstigen endokrinen Erkrankungen, Ernährungserkrankungen und metabolischen Störungen
- H28.2 Grauer Star bei sonstigen anderenorts klassifizierten Krankheiten
- H28.8 Sonstige Krankheitszustände in der Linse bei anderenorts klassifizierten Erkrankungen
Diagnostik
Diagnostische Kriterien
- Verschattungen des Fundusrotreflexes beim Durchleuchtungstest nach Brückner (direkte Ophthalmoskopie)
- weitere Abklärung durch Augenärzt*in
Differenzialdiagnosen
- Verschattungen/Visusminderung aufgrund anderer Ursachen3
- Glaskörperblutung
- Glaukom
- Makuladegeneration
- diabetische Retinopathie
- Retinitis pigmentosa
- Optikusatrophie
- Hornhautdystrophie, Hornhautdegeneration
Anamnese
- Langsame zunehmende Verschlechterung des Sehvermögens über mehrere Jahre
- einseitig oder doppelseitig
- insbesondere beim Weitsehen
- Doppelbilder, meist einseitig
- Blendungsüberempfindlichkeit gegenüber starkem Licht
- Sonnenlicht, entgegenkommende Autos im Tunnel etc.
- Lichteffekte wie Rainbow Halo
- Veränderungen des Farben- und Kontrastsehens
Klinische Untersuchung
- Sehtest mit Sehtafel
- verminderter Visus bis hin zur Erblindung
- bei vorgehaltener Lochblende meist besser (Test mit stenopäischer Lücke)
- verminderter Visus bis hin zur Erblindung
- Fundusrotreflex-Test (Brückner-Test)
- einfache und schnelle Untersuchung mit dem Ophthalmoskop
- Mit einem direkten Ophthalmoskop beide Augen aus der Ferne beleuchten und durch das Einblickfenster des Ophthalmoskops gleichzeitig betrachten und vergleichen.
- Hinweise auf visusrelevante Katarakte (Verschattung des Rotreflex = Trübung der Augenlinse)
- Befunde durch Ophthalmolog*in weiter abklären.
- Ein Katarakt ist aus 10–20 cm Abstand einfach erkennbar.
- getrübtes Pupillenleuchten bzw. Schatten im Rotreflex
- einfache und schnelle Untersuchung mit dem Ophthalmoskop
Diagnostik bei Spezialist*innen
- Ophthalmoskopie
- unterschiedlich ausgeprägte Verschattung des Fundusrotreflexes
- Schwierigkeiten bei der Beurteilung des Augenhintergrunds
- Evtl. Spaltbogenlampe
- Untersuchung der Linse nach Pupillendilatation
- Abdecktest: Katarakt kann Schielen begünstigen.3
- Fundus-, vordere Augenkammer und Hornhautuntersuchungen zur Risikoabschätzung des operatives Outcomes3
- Tonometrie
- Differenzialdiagnose Glaukom
Präoperative Überlegungen
- Meist multimorbide Patient*innen mit ggf. kombinierter Operation12-13
- Bisher keine Standards präoperativer Testungen vor Kararaktoperationen13
- Optimierung der chronischen Erkrankung für ein geringeres OP-Risiko3
Indikationen zur Überweisung
- Kongenitale/juvenile Katarakt
- frühzeitig zur Verhinderung der Entwicklung einer Amblyopie
- Erworbene Katarakt/seniler Katarakt
- Ausschluss anderer zugrunde liegender Erkrankungen
- ggf. Ausgleich des beeinträchtigten Sehvermögens mithilfe von passenden Brillengläsern (bis zu einem gewissen Grad)
- Indikationsstellung zur Kataraktoperation (nach Bewertung der Gesamtsituation der Patient*innen und deren Anforderungen an das Sehen im Alltag)
Therapie
Therapieziel
- Sehschärfe verbessern.
Medikamentöse Therapie
- Kaum von Bedeutung bei Vorbeugung und Therapie
- Therapieversuch mit Mydriatika bei beginnender Linsentrübung nahe der optischen Achse – eine Pupillendilatation kann die Sehschärfe verbessern.3
Operative Therapie
- Eine Indikation zur operativen Therapie besteht bei Sehminderung 6/24 Snellen (amerikanische Einheit, entspricht in etwa Visus 0,25) oder bei Indikation aufgrund einer anderen Augenerkrankung zur Kombinationsoperation.3
- Die Operationstechnik entscheidet sich nach Lebensalter und Flexibilität der Linsen.
- Grundprinzip: Implantation einer intraokulären Kunstlinse (IOL)
- Eine extrakapsuläre Linsenextraktion wird gegenüber der intrakapsulären Linsenextraktion heutzutage bevorzugt (weniger Komplikationen).
- Techniken: Phakoemulsifikation oder Femtosekundenlaser, sehr selten manuelle extrakapsulare Kataraktextraktion (ECCE)3,14
- Der Eingriff erfolgt ambulant und unter örtlicher Betäubung.
Prävention
- Regelmäßige Untersuchungen von genetischen Risikopatient*innen (Trisomie 21, Zellweger-Syndrom, Marfan-Syndrom)
- Reduktion der Risikofaktoren: metabolische Einstellung bei Stoffwechselerkrankungen, Lebensstil6-7, Medikation
Verlauf, Komplikationen und Prognose
Verlauf
- Katarakt kann zur Erblindung führen, nicht aber zum Verlust des Hell-/Dunkelsehens.
- Traumen, ggf. mit Eindringen von Fremdkörpern in die Linse, führen zur beschleunigten Kataraktentwicklung.
Operative Komplikationen
- Operationsrisiken3
- Postoperative Komplikationen
- Infektionen: Endophthalmitis, Panophthalmitis, Keratitis12
- Makulaödem16
- Netzhautablösung
- verschobene intraokuläre Linsen
Prognose
- Zunehmende Verschlechterung bei altersbedingter Katarakt, die Progressionsgeschwindigkeit ist nicht vorhersehbar.
- Gute Prognose nach operativer Behandlung
- Ein hoher Anteil der Operierten erreicht postoperativ ein Sehvermögen von 100 %, die Komplikationsraten sind gering.
Verlaufskontrolle
- Durch Augenärzt*innen
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Eine Katarakt ist meist eine natürliche, altersbedingte Veränderung.
- „Grauer Star ist genauso normal wie graues Haar“.
- Sehr gute Ergebnisse nach operativer Therapie3
Patienteninformationen in Deximed
Illustrationen
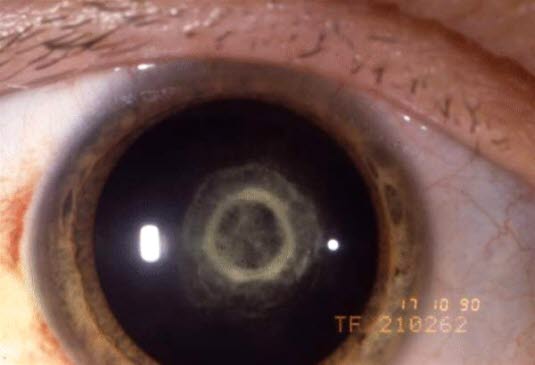
Angeborene Katarakt: zentrale zonuläre Trübungen
Quellen
Literatur
- Reidy A, Minassian DC, Vafidis G, Joseph J, Farrow S, Wu J, et al. Prevalence of serious eye disease and visual impairment in a north London population: population based, cross sectional study. BMJ 1998;316: 1643-6. www.ncbi.nlm.nih.gov
- Lee C, Afshari N. The global state of cataract blindness. Curr Opin Ophthalmol. 2017; 28(1): 98-103. pubmed.ncbi.nlm.nih.gov
- Nizami A, Gulani A. Cataract. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing, 2022. pubmed.ncbi.nlm.nih.gov
- IAPH: Cataract, 14.03.2022. www.iapb.org
- WHO. Blindness and vision impairment, 10/2021. www.who.int
- Chiu T, Chang C, Lin C, et al. A Vegetarian Diet Is Associated with a Lower Risk of Cataract, Particularly Among Individuals with Overweight: A Prospective Study. J Acad Nutr Diet 2021; 121(4): 669-677. pubmed.ncbi.nlm.nih.gov
- Lee H, Kim C, Lee J, Kim S. Association between cataract and cotinine-verified smoking status in 11 435 Korean adults using Korea National Health and Nutrition Examination Survey data from 2008 to 2016.. Journal of Cataract and Refractive Surgery 2020; 46(1): 45-54. pmid:32050232 PubMed
- Messina-Baasa O, Cuevas-Covarrubiasb S. Inherited Congenital Cataract: A Guide to Suspect the Genetic Etiology in the Cataract Genesis. Mol Syndromol. 2017; 8(2): 58–78. pubmed.ncbi.nlm.nih.gov
- Sugawa H, Matsuda S. Preventive Effects of Aphanothece sacrum on Diabetic Cataracts. Yakugaku Zasshi 2019; 139(3): 381-384. pubmed.ncbi.nlm.nih.gov
- Yu S, Chu Y, Li G, Ren L, Zhang Q, Wu L (2017). Statin Use and the Risk of Cataracts: A Systematic Review and Meta-Analysis. Journal of the American Heart Association, 6(3), e004180.https://doi.org/10.1161/JAHA.116.004180. www.ncbi.nlm.nih.gov
- Yanshole V, Yanshole L, et al. Quantitative metabolomic analysis of changes in the lens and aqueous humor under development of age-related nuclear cataract. Metabolomics 2019; 15 (3): 29. pubmed.ncbi.nlm.nih.gov
- Creuzot-Garcher C, Mariet A, Benzenine E, et al. Is combined cataract surgery associated with acute postoperative endophthalmitis? A nationwide study from 2005 to 2014. Br J Ophthalmol . 2019; 103(4): 534-538. pubmed.ncbi.nlm.nih.gov
- Keay L, Lindsley L, Tielsch J, et al. Routine preoperative medical testing for cataract surgery. Cochrane Database Syst Rev . 2019; 1: CD007293. pmid:30616299 PubMed
- H. Roberts et al. A randomized controlled trial comparing femtosecond laser–assisted cataract surgery versus conventional phacoemulsification surgery. Journal of Cataract & Refractive Surgery 2019; 45: 11-20. doi:10.1016/j.jcrs.2018.08.033 DOI
- S. Koksaldi, C. Utine, M. Kayabasi. Management of Suprachoroidal Hemorrhage during Cataract Surgery: A Case Report. Beyoglu Eye J 2022; 1: 66-70. pmid:35265805 PubMed
- K. Walter, L. Kaufmann, J. Hess. Rate of pseudophakic cystoid macular edema using intraoperative and topical nonsteroidal antiinflammatory drugs alone without steroids.. J Cataract Refract Surg . ; 46 (3): 350-354. pmid:32142038 PubMed
Autor*innen
- Claudia Wengert, Dr. med., Fachärztin für Innere Medizin, Geriatrie und Palliativmedizin, Hamburg