Zusammenfassung
- Definition:Entzündliche Veränderung der Nasen- und Nasennebenhöhlenschleimhaut, die länger als 12 Wochen andauert.
- Häufigkeit:Relativ häufige Erkrankung.
- Symptome:Nasale Sekretion, verstopfte Nase, Geschmacks- oder Riechstörungen.
- Untersuchung:Rötung und Hypertrophie der Nasenschleimhaut, Formstörungen der Nase.
- Diagnostik:Allergietests, nasale Endoskopie, CT, selten MRT.
- Therapie:Verschiedene symptomatische Therapieoptionen, ggf. operativ.
Allgemeine Informationen
Definition
- Länger als 12 Wochen bestehende entzündliche Veränderung der Nasenschleimhaut und der Mukosa der Nasennebenhöhlen
- Die Schleimhäute von Nase und Nebenhöhlen sind meist gemeinsam betroffen.
- Die Erkrankung ist durch Nasenbeschwerden in Form von einem oder mehreren persistenten Hauptsymptomen gekennzeichnet:
- Niesen
- Sekretion aus der Nase
- verstopfte Nase
- Gesichtsschmerz
- Riechstörung.
- Von der chronischen Rhinosinusitis (CRS) abzugrenzen sind:
- akute Rhinosinusitis: Beschwerden < 12 Wochen
- Rezidivierende akute Rhinosinusitis: Wiederkehrende Episoden einer akuten Rhinosinusitis (ARS), die mindestens 4-mal innerhalb von 12 Monaten auftritt, dazwischen aber vollständig abheilt.
- Einteilung in chronische Rhinosinusitis mit oder ohne nasale Polypen
Häufigkeit
- Häufige Erkrankung: Jahresprävalenz in Europa 3–10,9 %1
- Die Prävalenz steigt mit zunehmendem Alter an und ist höher bei Personen mit Asthma, COPD, Allergien und bei Frauen.
Ätiologie und Pathogenese
- Formstörungen der Nase wie Septumdeviation, Nasenmuschelhypertrophie, Nasenpolypen oder -tumoren können zu einer chronischen Rhinitis führen.
- Die chronische Rhinosinusitis geht mit allmählicher Obstruktion und vermehrter Gewebebildung im ostiomeatalen Komplex (Region des mittleren Nasenganges, in die die Öffnungen der drei vorderen Nasennebenhöhlen münden) einher.
- Die Verlegung des ostiomeatalen Komplexes im mittleren Nasengang führt in diesen Fällen wiederum zu einer Ventilations- und Drainagestörung und kann den Erkrankungsprozess weiter unterhalten.
- Die Pathophysiologie der chronischen Schleimhauterkrankung für die verschiedenen Formen der CRS ist noch nicht in allen Einzelheiten verstanden.
- Verschiedene pathophysiologische Mechanismen werden derzeit diskutiert:
- Störungen der lokalen Immunabwehr
- Besiedlung mit Staphylococcus aureus bzw. die Expression von entsprechenden Enterotoxinen
- allergische Pilzsinusitis.
Klassifikation
- Grundsätzlich Einteilung der CRS in chronische Rhinosinusitis mit oder ohne nasale Polypen2
- Weiter wird die chronische Rhinitis nach Ursachen in verschiedene Unterformen eingeteilt.
Allergische Rhinitis
- Atopische Erkrankung mit einer entzündlichen Reaktion in der Nasenschleimhaut, verursacht durch spezifische Allergene
Atrophische Rhinitis
- Die atrophische Rhinitis ist gekennzeichnet durch Krustenbildung, Obstruktion, Halitosis, purulenter Sekretion, Trockenheit und Epistaxis
- Einteilung in:2
- primäre atrophische Rhinitis – Atrophie der nasalen Mukosa und Drüsen, Ursache nicht geklärt
- sekundäre atrophische Rhinitis – durch chirurgische Entfernung von Nasenschleimhaut, Trauma oder granulomatöse Erkrankungen.
Medikamenteninduzierte Rhinitis (Privinismus)
- Durch lokale Dekongestiva oder systemische Medikamente, z. B. Alphablocker, ACE-Hemmer, Kalziumblocker, Thiazide, Medikamente gegen erektile Dysfunktion, Antidepressiva, Benzodiazepine, Antiepileptika, NSAR und Hormone
Vasomotorische Rhinitis
- Symptomkomplex aus verstopfter Nase und/oder vermehrter Flüssigkeitssekretion ohne Bezug zu spezifischen Antigenen oder Infekten
- Die vasomotorische Rhinitis wird mit einer Fehlregulation von sympathischen, parasympathischen und nozizeptiven Nervenfasern der Nasenschleimhaut in Zusammenhang gebracht.
- Als auslösende Faktoren kommen zahlreiche unspezifische Reize, z. B. Hitze, Kälte, Staub, Ermüdung oder Stress in Betracht.
- Die vasomotorische Rhinitis ist eine Ausschlussdiagnose.
Spezifische Rhinitis
- Einige Erkrankungen wie die Wegener-Granulomatose, Tuberkulose, Sarkoidose oder Syphilis können mit einer chronischen Rhinitis einhergehen.
Infektionen
- Verschiedene Infektionen können zu einem chronischen Dauerschnupfen führen:
- Klebsiellen
- Die Infektion mit Klebsiella rhinoscleromatis kann zu einem rhinitischen Vorstadium mit fötider Nasensekretion, Krusten, trockener Nasen- und Rachenschleimhaut führen. Später führt die Infektion zu Granulationen und Sklerosen (Rhinosklerom).
- Eine Aktinomykose kann ebenfalls zu einer Beteiligung der Nasenschleimhaut führen.
- Rotz (Pseudomonas mallei), eigentlich eine Erkrankung der Pferde, kann meist nach direktem Kontakt zu einem kranken Tier auch den Menschen befallen und zu chronischen Schleimhautläsionen führen.
- Pilzinfektionen der Nasenschleimhaut können zu einer chronischen Rhinitis führen.
- Klebsiellen
Andere Ursachen
- Hormonale Veränderungen
- Gastroösophagealer Reflux
- Idiopathische Form der chronischen Rhinitis
- Die Verbindung von CRS und Asthma ist häufig; insbesondere bei ASS-Überempfindlichkeit.
Prädisponierende Faktoren
- Eine angeborene anatomische Disposition kann vorliegen.
- Vorerkrankung mit Asthma, COPD oder Allergie
Differenzialdiagnosen
- Fremdkörper
- Adenoide Vegetationen bei Kindern
- Tumoren
ICPC-2
- R99 Atemwegserkrankung, andere
ICD-10
- J31.0 Chronische Rhinitis
Diagnostik
Anamnese
- Verstopfte Nase, dadurch Beeinträchtigung der Nasenatmung
- Häufiges Niesen
- Ausgeprägte Sekretion aus der Nase; das Sekret kann farblos oder mukopurulent sein.
- Es kann zu übelriechendem Ausfluss kommen (Klebsiellen).
- Häufiges Räuspern
- Einschränkung der Schmeck- und Riechfähigkeit
- Gesichtsschmerz
- In schweren Fällen kann es zu Allgemeinsymptomen kommen wie Abgeschlagenheit, Schlaflosigkeit oder Kopfschmerzen.
- Die Lebensqualität kann reduziert sein.
- Den zeitlichen Verlauf der Beschwerden erfragen.
- Relevante Vorerkrankungen
- allergische Rhinitis
- Voroperationen im Bereich der Nasen bzw. der Nasennebenhöhlen
- Medikamenteneinnahme und -unverträglichkeiten
- zahnärztliche und kieferchirurgische Maßnahmen sowie
- bisherige Therapieversuche und deren Wirksamkeit
Klinische Untersuchungen
- Bei der Inspektion kann eine gerötete Nasenschleimhaut auffallen.
- ggf. Formstörungen der Nase
- Nasenatmung kaum möglich
- Druck-/Klopfschmerz über Kiefer- bzw. Stirnhöhle
- Ggf. Untersuchung des Rachens
Diagnostik bei Spezialist*innen
- Abhängig von Anamnese und Verdachtsdiagnose
- Rhinoskopie und nasale Endoskopie
- Allergietests bei v. a. allergische Rhinitis
- Bakteriologie/Mykologie zur Erreger- und Resistenzprüfung aus dem mittleren Nasengang
- Histologie und Zytologie der Nasenschleimhaut
- CT, ggf. MRT zur Beurteilung des Nasenrachenraumes und der Nebenhöhlen
- bei Verdacht auf gaströsophagealen Reflux ggf. Magenspiegelung
- Bei Verdachtsmomenten für kausale Systemerkrankungen sollten in Abstimmung mit den beteiligten Fachdisziplinen weitergehende Untersuchungen erfolgen:
- Mukoviszidose (Schweißtest, ggf. Gentest)
- Immundefekt (z. B. Immunglobuline, T/B-Lymphozyten und deren Subklassen)
- NERD (Parameter Arachidonsäuremetabolismus, spezialisierte Testverfahren zum Nachweis von Metabolismusstörungen)
- Sarkoidose (Bestimmung Angiotensin Converting Enzyme, ACE)
- HIV (HIV-Serologie)
- Granulomatose mit Poliangiitis (z. B. antineutrophile zytoplasmatische Antikörper)
- immotiles Zilien-Syndrom (Nachweismethoden der mukoziliären Clearance, Zilienaktivität)
Indikationen zur Überweisung
- Der Abschnitt basiert auf dieser Referenz.
- Bei Verdacht auf chronische Sinusitis mit oder ohne Polypen zumindest bei erheblicher Beeinträchtigung der Lebensqualität
- Bei Verdacht auf odontogene Rhinosinusitis
- Bei Immunsuppression
- Bei vermuteter Malignität oder Pilzinfektion
- Bei Hinweisen auf gefährliche Verläufe Einweisung zur spezialisierten stationären Versorgung
- periorbitales Ödem
- Lidödem, Liderythem
- Sehstörungen, Doppelbilder
- Meningismus, ZNS-Symptome
Therapie
Therapieziele
- Linderung der Symptome und Heilung
Allgemeines zur Therapie
- Absetzen von Medikamenten bei medikamenteninduzierter Rhinitis
- Auslösende Ursachen sollten beseitigt werden.
- Liegt eine Erkrankung zugrunde, muss diese behandelt werden.
- Bei ausgeprägten und lang anhaltenden Beschwerden können chirurgische Maßnahmen in Betracht gezogen werden.
Empfehlungen für Patient*innen
- Nasenspülungen
- Eine nasale Anwendung von Salzlösungen, z. B. als hochvolumige (≥ 150 ml) iso- bis leicht hypertone Spülung, sollte für die symptomatische Therapie der CRS zum Einsatz kommen.
- Meerwassernasenspray
- Das Rauchen einstellen/reduzieren.
Medikamentöse Therapie
- Dekongestiva sollten bei der CRS aufgrund der Gefahr der Entstehung einer Rhinitis medicamentosa nicht angewendet werden.
- Topische Kortikosteroide sollten zur Therapie der CRS, insbesondere bei Vorhandensein von Polypen, zur Anwendung kommen.
- Die Therapie mit systemischen Kortikosteroiden kann in Einzelfällen erwogen werden.
- Ausgewählte Biologika können bei Versagen etablierter Therapieformen im Einzelfall bei CRS mit Polypen eingesetzt werden.
- Intranasale Steroide
- Mittel der 1. Wahl bei chronischer Rhinosinusitis, v. a. bei begleitenden nasalen Polypen
- Besserung der subjektiven Symptomatik, speziell der Nasenatmung, Rhinorrhö, Riechstörung und von Kopf-/Gesichtsschmerz3
- Klare Empfehlung bei chronischer Rhinosinusitis mit nasalen Polypen. Bei CRS ohne Polypen ist der Effekt weniger klar, aber dennoch sind topische Glukokortikoide empfohlen.
- Nebenwirkung von Steroiden: vermehrte Epistaxis
- Dosierungsbeispiel: Fluticason 400 μg 2 x/d je 1 Sprühstoß
- Sekretolytika
- Können nicht sicher die Symptomatik einer CRS bessern (limitierte Datenlage), die Anwendung kann aber in bestimmten Subgruppen als Therapieoption angewendet werden.
- z. B. Acetylcystein
- Erwachsene und Jugendliche ab 14 Jahren: 1 x tgl. 600 mg oder 3 x tgl. 200 mg p. o.
- z. B. Ambroxol
- Erwachsene und Kinder ab 12 Jahren: 2 x tgl. 30 mg p. o.
- Antihistaminika
- Begrenzte Datenlage, bei allergischer Komponente ist die Anwendung möglich.
- z. B. Azelastin
- topisch (intranasal)
- Beispiel: Azelastin Nasenspray
- Anwendung Azelastin 1 mg/ml Nasenspray
- 2 xtgl. je 1 Sprühstoß pro Nasenloch
- Wirkung innerhalb von 15 min
- für Kinder ab 6 Jahren
- max. 6 Wochen
- Biologika
- bei CRS mit Polypen Anti-IgE-Antikörper (Omalizumab) oder Anti-IL-5-Antikörper (Mepolizumab, Reslizumab)
- Die Wirksamkeit dieser Therapieform ist prinzipiell belegt.4-5
- Einsatz im Einzelfall bei Therapieversagen etablierter Therapien
- Topische antimykoptische Therapie
- nicht empfohlen wegen mangelnder Wirksamkeit
- Antibiotika
- Sollten bei CRS nur durch Spezialist*in zum Einsatz kommen.
- Clarithromycin, Erythromycin oder Doxycyclin bei bestimmten Indikationen/Therapieversagen anderer Optionen
- Sollten bei CRS nur durch Spezialist*in zum Einsatz kommen.
- Bei allergischer Rhinitis
- Allergene vermeiden.
- verschiedene medikamentöse Therapieformen: Antihistaminika, Steroide, Adrenergika, Leukotrien-Rezeptor-Antagonisten, Intranasale Mastzellstabilisatoren (Cromone)
- Zur Dosierung siehe dort.
- allergenspezifische Immuntherapie (ASIT; Hyposensibilisierung)
Weitere Therapien
- Akupunktur
- Die Wirksamkeit von Akupunktur und Homöopathie kann aufgrund der eingeschränkten Datenlage nicht abschließend beurteilt werden.
- Phytotherapie
- Für eine Empfehlung pro oder contra Phytotherapie bei CRS ist die Evidenzlage nicht ausreichend.
- Adaptive ASS-Desaktivierungsbehandlung
- Der CRS mit nasalen Polypen kann ein NERD (NSAID-Exacerbated Respiratory Disease) zugrunde liegen, insbesondere wenn sie mit einem Asthma bronchiale und einer Überempfindlichkeitsreaktion auf Acetylsalicylsäure (ASS) oder auf andere Antiphlogistika einhergeht (= Aspirin-Intoleranz-Trias)
- Durch die wiederholte Applikation von ASS soll eine Toleranz gegenüber Analgetika, insbesondere COX-1 Inhibitoren, induziert werden.
- Sollte bei Patient*innen mit gesichertem NERD-Syndrom und Auftreten einer Rezidiv-Polyposis durch Spezialist*in durchgeführt werden.
Operative Therapie
- Operationsindikationen
- mangelnde Symptombesserung nach einem suffizienten medikamentösen Therapieversuch mit einem hinreichend wahrscheinlichen Korrelat der Beschwerden in der Endoskopie und/oder Bildgebung
- Bei funktionellen Formstörungen der Nase als Ursache für die chronische Rhinitis kann eine Septumplastik, eine kombinierte innere und äußere Korrektur (Septo-Rhinoplastik), ggf. mit Korrektur der Nasenmuscheln, indiziert sein.
Verlauf, Komplikationen und Prognose
Prognose und Verlauf
- Wenn eine zugrunde liegende Ursache (z. B. Medikamente, Allergene, Formstörungen, Polypen) gefunden und beseitigt werden kann, gute Prognose.
- Nicht selten aber langwieriger Verlauf und Rezidive2
Komplikationen
- Schlafstörungen und infolge dessen hoher Leidensdruck und psychische Beeinträchtigungen sind möglich.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
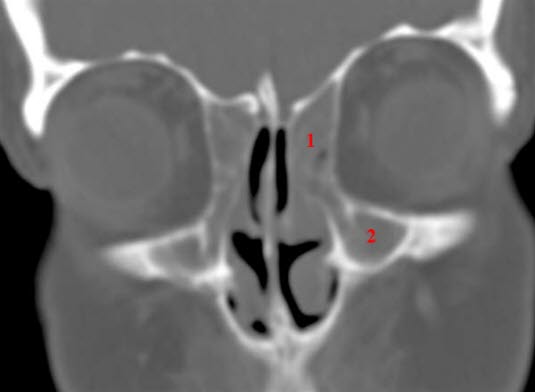
Verstopfter Sinus maxillaris und Sinus frontalis, Sinusitis, CT
Sinusitis frontalis und Nasenpolypen
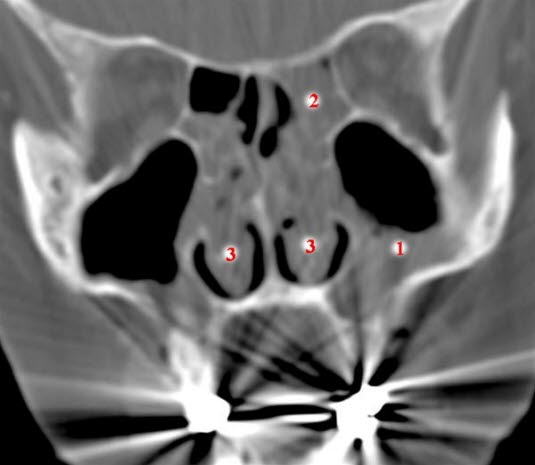
Unauffällige Stirnhöhlen, CT
Kieferhöhlen und Stirnhöhlen, CT
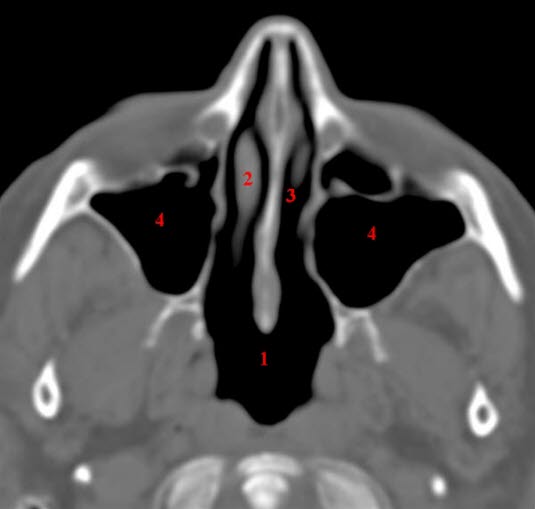
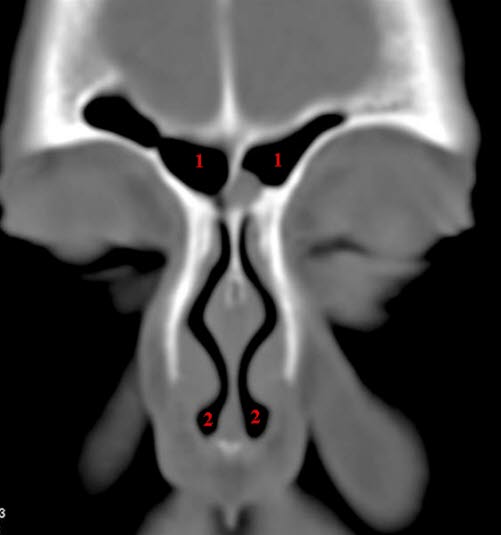
Sinus maxillaris, axial, CT
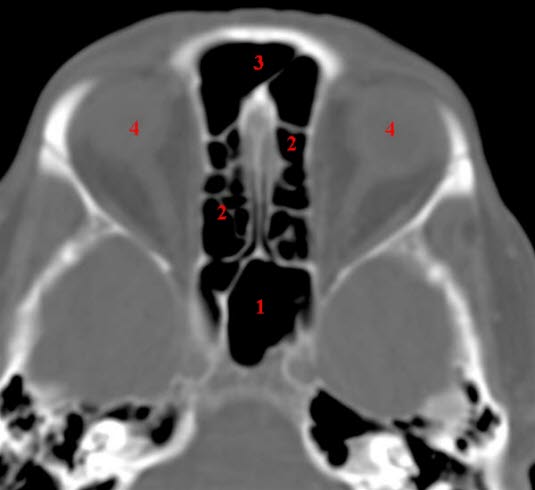
Sinus ethmoidalis und sphenoidalis, axial, CT
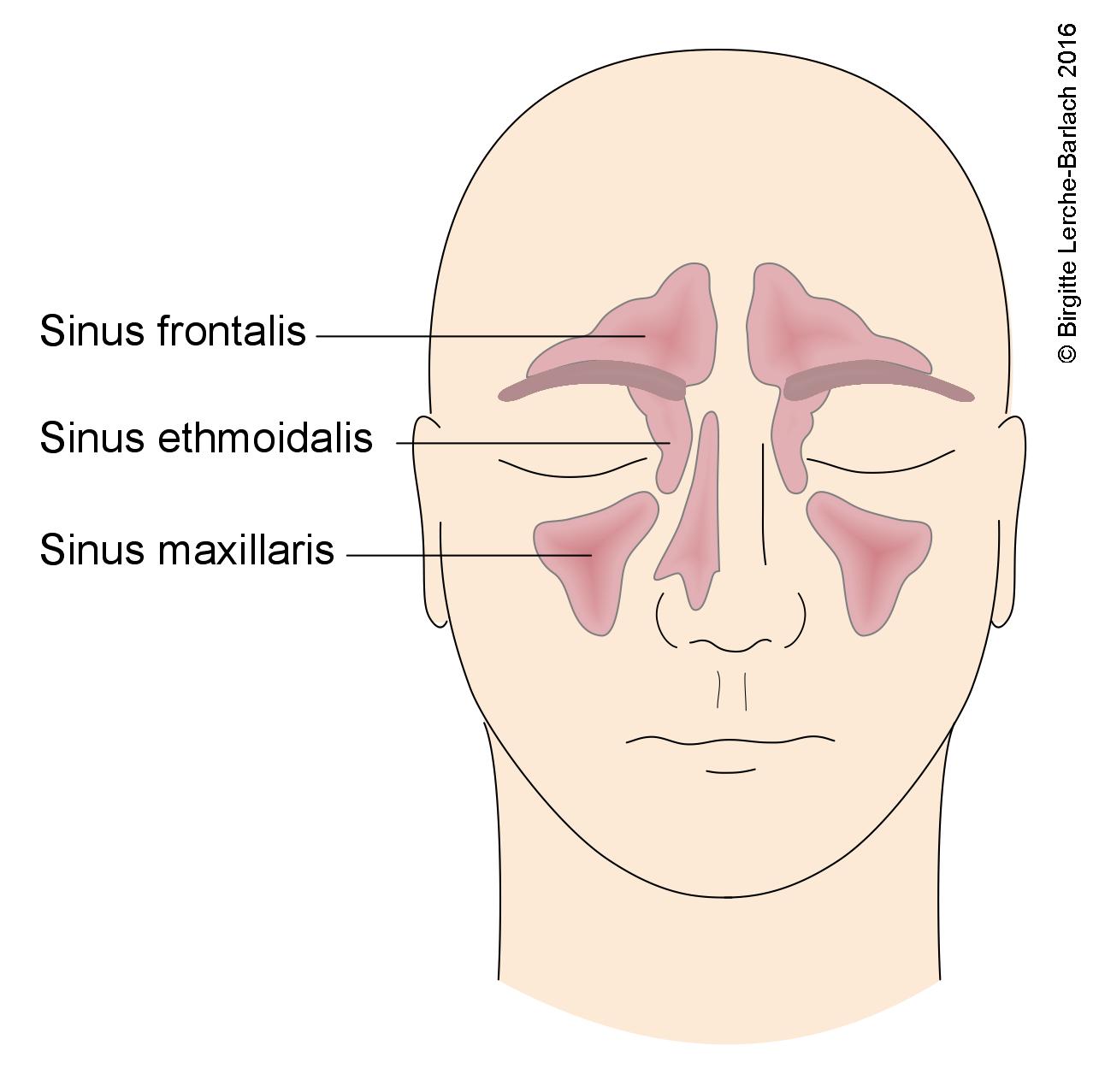
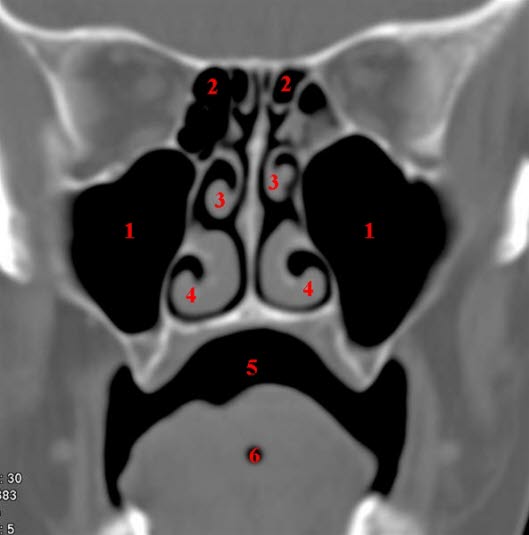
Nebenhöhlen, Sinus maxillaris/frontalis
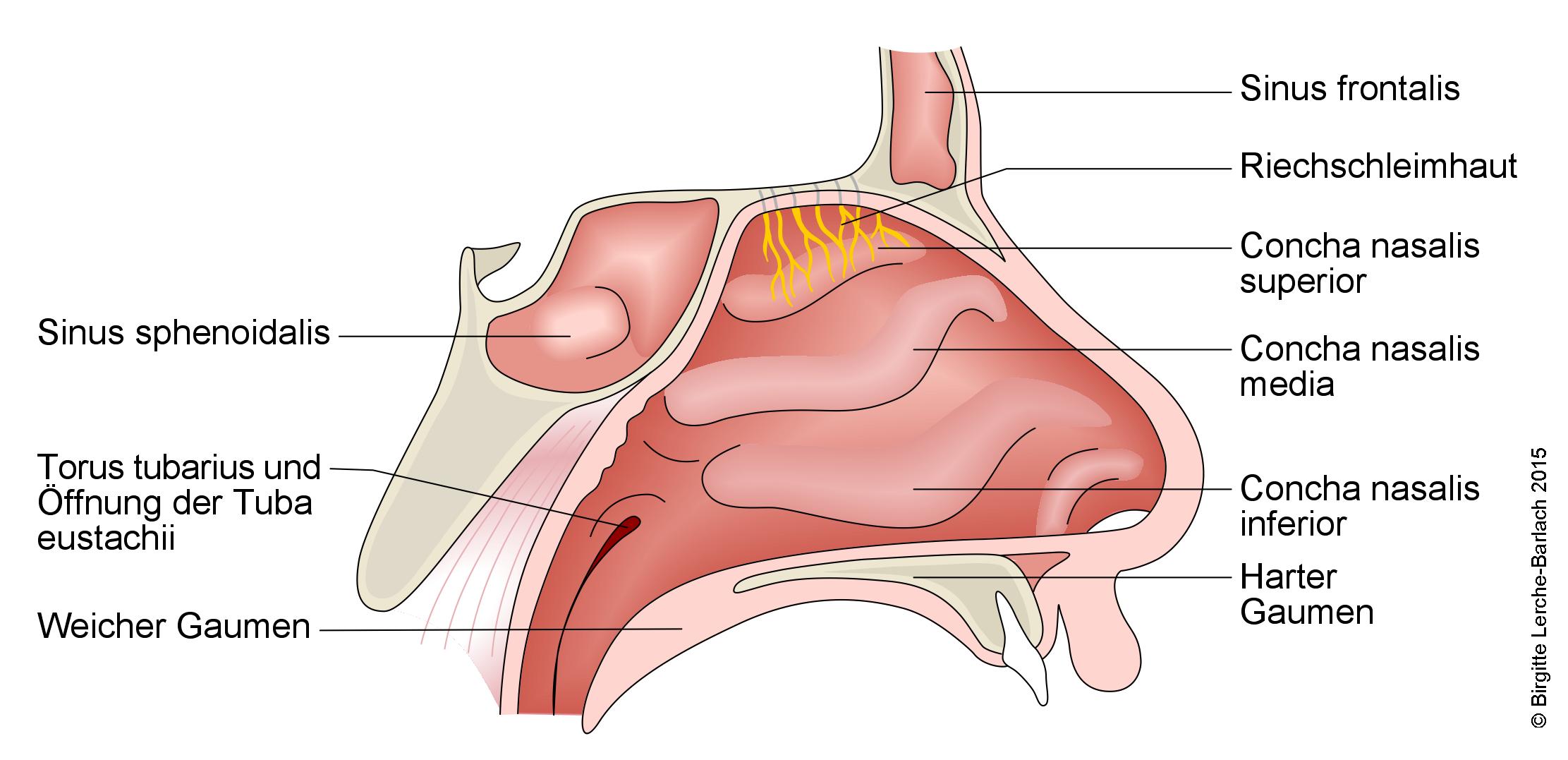
Nase mit Nasenmuscheln und Nebenhöhlen
Quellen
Literatur
- Hastan D, Fokkens WJ, Bachert C, Newson RB, Bislimovska J, Bockelbrink A, et al. Chronic rhinosinusitis in Europe--an underestimated disease. A GA(2)LEN study. Allergy 2011 Sep;66(9):1216–1223. pubmed.ncbi.nlm.nih.gov
- Liva GA, Karatzanis AD, Prokopakis EP. Review of Rhinitis: Classification, Types, Pathophysiology. J Clin Med. 2021 Jul 19;10(14):3183. www.ncbi.nlm.nih.gov
- Chong LY, Head K, Hopkins C, Philpott C, Schilder AGM, Burton MJ. Intranasal steroids versus placebo or no intervention for chronic rhinosinusitis. Cochrane Database, Apr 26, 2016. www.cochranelibrary.com
- Gevaert P, Calus L, van Zele T, Blomme K, Ruyck N de, Bauters W, Hellings P, Brusselle G, Bacquer D de, van Cau- wenberge P, Bachert C. Omalizumab is effective in allergic and nonallergic patients with nasal polyps and asthma. J Allergy Clin Immunol. 2013 Jan;131(1):110-6. pubmed.ncbi.nlm.nih.gov
- Gevaert P, van Bruaene N, Cattaert T, van Steen K, van Zele T, Acke F, et al. Mepolizumab, a humanized anti-IL-5 mAb, as a treatment option for severe nasal polyposis. J Allergy Clin Immunol 2011. 128(5):989-95. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren