Zusammenfassung
- Definition:Überbegriff für verschiedene follikuläre Zysten.
- Häufigkeit:Häufig, genaue Zahlen sind aufgrund der Harmlosigkeit eines Atheroms nicht bekannt.
- Symptome:Atherome treten am häufigsten an der Kopfhaut, gefolgt von Gesicht, Hals, Rücken und Genitalbereich auf. Sie können klein bleiben, aber auch rapide bis zu einigen Zentimetern heranwachsen. Sie sind je nach Lokalisation eher kosmetisch störend, können aber auch durch Infektionen oder Abszessbildungen klinisch auffällig werden.
- Befunde:Prall-elastische, relativ harte, halbkugelige, einige Millimeter bis einige Zentimeter große Schwellung, die subkutan oder dermal gelegen ist, teilweise mit Porus.
- Diagnostik:Meist klinisch.
- Therapie:Atherome sind benigne. Kosmetische Eingriffe können indiziert sein. Eine chirurgische Extirpation ist bei Infektionen, Abszessen oder unklaren Befunden angezeigt.
Allgemeine Informationen
Definition
- Atherom ist ein Überbegriff für verschiedene follikuläre Zysten der Haut und Unterhaut.
- Häufigste follikuläre Zysten sind:
- Epidermalzysten (Synonyme: epidermale Zyste, Epidermiszyste, epidermoidale Hornszyste, Epithelzyste, Follikelzyste, Hautzyste, Hornzyste, Retentionszyste, Steatom, Talgretentionszyste, infundibuläre Zyste, Epidermoidzyste)
- Trichilemmalzysten (Synonyme: Trichilemmzyste, Tricholemmalzyste, Tricholemmzyste, piläre Zyste) treten v. a. an der Kofhaut auf.1
- Bei Auftreten multipler Atherome häufig zugrunde liegende Erkrankung
- Multiple epidermale Zysten am Stamm finden sich häufig in Verbindung zu einer Acne vulgaris oder conglobata.2
- Gardner-Syndrom:3Variante der familiären adenomatösen Polyposis; Epidermalzysten können multipel, zusammen mit anderen Weichteiltumoren, Kolonpolypen und benignen Knochentumoren auftreten.
- Lowe-Syndrom:X-chromosomale okulo-zerebro-renale Störung durch Mutation des OCLR1-Gens4
Häufigkeit
- Atherome sind weit verbreitet, genaue Zahlen sind nicht bekannt. Die geschätzte Prävalenz in der westlichen Gesamtbevölkerung liegt bei etwa 20 %.
- Vorkommen in jedem Alter, Altersgipfel ist die 3. und 4. Dekade.2
- Die Kopf-Hals-Region ist mit 73 % am häufigsten betroffen.5
Ätiologie und Pathogenese
- Je nach Entität unterschiedlich:
- Epidermalzysten
- Entstehung am Infudibulum von Haarfollikeln, durch Obstruktion der Follikel fortschreitende zystische Ektasie des infundibulären Teils der Haarfollikel und Retention von Keratinozyten2,6
- Sie sind von einer mehrschichtigen Epithelschicht ausgekleidet und enthalten Keratin.2
- Stehen über kleine, runde, keratingefüllte Ausläufer mit der Haut in Verbindung, was makroskopisch als kleiner Punkt zu erkennen ist.5
- Auch ein Auf
- treten nach Trauma ist beschrieben (sekundäre Zyste).2
- Trichilemmalzysten
- Befinden sich vor allem an der Kopfhaut.
- Entstehen an der äußeren Wurzelscheide von Haarfollikeln. Der Inhalt besteht v. a. aus Keratin. Ein zentraler Porus findet sich nicht.7
- Vorkommen sporadisch oder hereditär mit autosomal-dominantem Erbgang, dann häufig multipel. Frauen sind häufiger betroffen.1
- Epidermalzysten
ICPC-2
- S93 Atherom
ICD-10
- D23 Sonstige gutartige Neubildungen der Haut
- D23.0 Lippenhaut
- D23.1 Haut des Augenlides, einschließlich Kanthus
- D23.2 Haut des Ohres und des äußeren Gehörganges
- D23.3 Haut sonstiger und nicht näher bezeichneter Teile des Gesichtes
- D23.4 Behaarte Kopfhaut und Haut des Halses
- D23.5 Haut des Rumpfes
- D23.6 Haut der oberen Extremität, einschließlich Schulter
- D23.7 Haut der unteren Extremität, einschließlich Hüfte
- D23.9 Haut, nicht näher bezeichnet
- L72 Follikuläre Zysten der Haut und der Unterhaut
- L72.0 Epidermalzyste
- L72.1 Trichilemmalzyste
Diagnostik
Differenzialdiagnosen
- Dermoidzyste
- Andere benigne Weichteiltumoren wie Lipom, Fibrom, Myom, Schwannom, Hämangiom, Lymphozele2
- Ganglion
- Abszess, Furunkel, Phlegmone
- Fremdkörperzyste, Hämatomzyste, parasitäre Zyste
- Maligne Weichteiltumoren, wie Liposarkom, Fibrosarkom, Leiomyosarkom, Basaliom
- Steatozystom2
- Pilonidalzyste2
Anamnese
- Auftreten vor allem auf der Kopfhaut, im Gesicht, an Hals, Nacken, Rücken sowie am Skrotum oder Vulva5
- Atherome können über Jahre wenige Millimeter klein bleiben oder schnell einige Zentimeter groß werden.
- Multiple Epidermalzysten am Stamm kommen häufig bei Acne vulgaris oder conglobata vor.2
- Möglicherweise spontane Ruptur mit Austritt fötiden dickflüssig-bröckeligen Sekrets
Klinische Untersuchung
- Prallelastische, relativ harte, halbkugelige, einige Millimeter bis einige Zentimeter große Schwellung, die subkutan oder dermal liegt.5
- Bei Epidermalzysten lässt sich ein zentraler Porus abgrenzen, dieser findet sich bei Trichilemmalzysten nicht.5
- Oft werden Atherome erst bei Infektionen oder Abszessbildung klinisch auffällig.
Diagnostik bei Spezialist*innen
- Meist klinisch Diagnose ohne Notwendigkeit weiterer Diagnostik
- Bei diagnostischer Unsicherheit Bildgebung mittels Ultraschall, CT oder MRT2
Indikationen zur Überweisung
- Kriterien für die operative Behandlung durch Dermatolog*in oder Chirurg*in:
- Infektion oder Abszessbildung
- Risiko einer bösartigen Erkrankung
- Schmerzen durch z. B. ungünstige Lage, wie das Reiben am Hemdkragen
- kosmetische/psychosoziale Indikation.
Therapie
Therapieziele
- Kosmetische Verbesserung
- Bei infiziertem Atherom: Infektsanierung
Allgemeines zur Therapie
- Bei kleinen, reizlosen Atheromen ohne subjektive Beeinträchtigung ist keine Behandlung nötig.2
- Wenn das Atherom groß ist, sich im Gesicht befindet oder an einer Stelle, an der es mechanischer Belastung ausgesetzt ist, kann eine chirurgische Exzision erforderlich sein.
- Bei Infektion oder Abszessbildung sollte eine chirurgische Exzision erfolgen.
Therapiemöglichkeiten
- Therapie der Wahl ist die chirurgische Exzision, meist in Lokalanästhesie möglich.
- Auf eine vollständige Entfernung der Atheromhülle sollte geachtet werden. Ansonsten besteht ein Rezidivrisiko.5
- Eine histologische Untersuchung der Zyste sollte zum Ausschluss von Malignität erfolgen.5
- Wenn sich bereits ein Abszess gebildet hat oder ein großer infizierter Befund vorliegt, kann zunächst eine Notfallversorgung mit Abszessspaltung und ggf. späterer Zystenresektion notwendig werden.
- Eine antibiotische Behandlung ist ohne das Vorliegen einer Phlegmone in der Regel nicht notwendig.
- Kleine Zysten können mittels Laser behandelt werden.5
Verlauf, Komplikationen und Prognose
Verlauf
- Atherome können über Jahre wenige Millimeter klein bleiben oder schnell einige Zentimeter groß werden.2
Komplikationen
- Infektion mit Ausbildung eines Furunkels5
- Eine maligne Entartung ist sehr selten, aber prinzipiell möglich.2
Prognose
- Gut, bei unvollständiger Resektion ist ein Rezidiv möglich.5
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
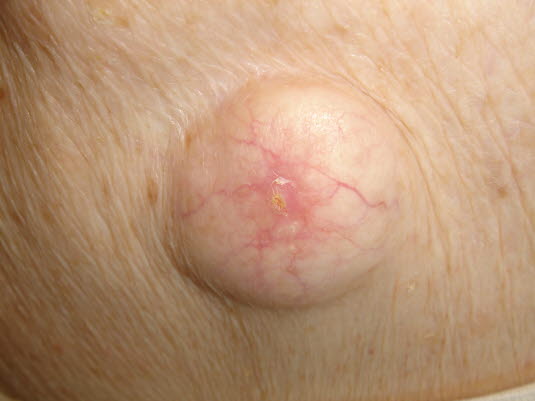
Epidermoidzyste geschlossen
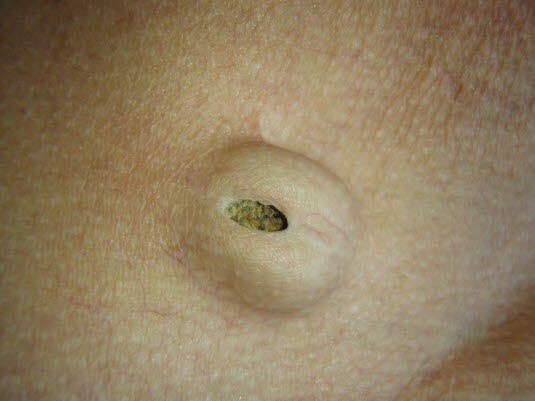
Epidermoidzyste mit Porus

Entzündete Epidermalzyste (Quelle: Wikimedia Commons)
Quellen
Literatur
- Seidenari S, Pellacani G, Nasti S, Tomasi A, Pastorino L, Ghiorzo P, Ruini C, Bianchi-ScarràG, Pollio A, Mandel VD, Ponti G. Hereditary trichilemmal cysts: a proposal for the assessment of diagnostic clinical criteria. Clin Genet. 2013 Jul;84(1):65-9. pubmed.ncbi.nlm.nih.gov
- Hoang VT, Trinh CT, Nguyen CH, Chansomphou V, Chansomphou V, Tran TTT. Overview of epidermoid cyst. Eur J Radiol Open. 2019 Sep 5;6:291-301. www.ncbi.nlm.nih.gov
- Dinarvand P, Davaro EP, Doan JV, Ising ME, Evans NR, Phillips NJ, Lai J, Guzman MA. Familial Adenomatous Polyposis Syndrome: An Update and Review of Extraintestinal Manifestations. Arch Pathol Lab Med. 2019 Nov;143(11):1382-1398. meridian.allenpress.com
- Ikehara S, Utani A. Multiple protrusive epidermal cysts on the scalp of a Lowe syndrome patient. J Dermatol. 2017;44(1):105–7. pubmed.ncbi.nlm.nih.gov
- Wollina U, Langner D, Tchernev G, França K, Lotti T. Epidermoid cysts - A wide spectrum of clinical presentation and successful treatment by surgery: a retrospective 10-year analysis and literature review. Open Access Maced. J. Med. Sci. 2018;6(1):28–30. www.ncbi.nlm.nih.gov
- Choi JE, Kwon IH, Seo SH, Kye YC, Ahn HH. Pathogenesis of plantar epidermal cyst:Three-dimensional reconstruction analysis. Ann Dermatol. 2016;28(1):133–5. www.ncbi.nlm.nih.gov
- Shimomura Y, O'Shaughnessy R, Rajan N. PLCD1 and Pilar Cysts. J Invest Dermatol. 2019 Oct;139(10):2075-2077. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren
- Kristine Scheibel, Dr. med., Fachärztin für Allgemeinmedizin, Norderney