Zusammenfassung
- Definition:Chronisch-entzündliche Hauterkrankung, die meist das Gesicht und vorzugsweise Erwachsene betrifft. Gekennzeichnet durch schubweisen Verlauf mit variablen Schweregraden.
- Häufigkeit:Prävalenz ca. 2 %.
- Symptome:Empfindliche, leicht reizbare Haut mit anfallsartiger Flushsymptomatik und ggf. Pustelbildung. Bei Augenbeteiligung Brennen und Fremdkörpergefühl im Auge.
- Befunde:Erythem, Teleangiektasien, Papeln und Pusteln auf der Stirn, den Wangen und der Nase. Verdickte Talgdrüsen und Lymphödem beim Rhinophym.
- Diagnostik:Klinische Diagnose. Bei V. a. okuläre Rosazea ophthalmologische Mituntersuchung.
- Therapie:Auslösende Faktoren vermeiden, insbesondere Sonnenschutz beachten. Therapie abhängig vom Schweregrad topisch und/oder systemisch.
Allgemeine Informationen
Definition
- Häufige, chronisch-entzündliche Hauterkrankung, die meist das Gesicht und vorzugsweise Erwachsene betrifft.
- Charakteristisch ist ein schubweiser Verlauf mit variablen Schweregraden.
- rezidivierende Episoden mit flushartigen Erythemen, symmetrischer Rötung der Wangen, Ödemen der Haut, entzündlichen Läsionen in Form von Papeln und Pusteln sowie Teleangiektasien im Gesicht
- Synonyme: Acne rosacea, Couperose, Gesichtsrose
- obsolet: Acne erythematosa, Kupferrose, Kupferfinne, Rotfinne
Häufigkeit
- Prävalenz ca. 2 % der Gesamtbevölkerung1
- Alter und Geschlecht
- 80 % der Betroffenen sind > 30 Jahre bei Erstmanifestation.2
- bezüglich des Geschlechts kontroverse Datenlage, vermutlich ausgeglichenes Geschlechterverhältnis
- Augenbeteiligung
- bei etwa 50 % (3–72 % je nach Studie) der Patient*innen
Ätiologie und Pathogenese
- Der Abschnitt basiert auf dieser Referenz.
- Multifaktorielle, nicht vollständig geklärte Pathogenese
- Vermutlich genetisch prädisponierte Personen, bei denen Triggerfaktoren zu Überaktivierung des Immunsystems mit gesteigerter Entzündungsaktivität der Haut führen.
- Potenzielle Triggerfaktoren umfassen u. a.:
- UV-Strahlung
- emotionaler Stress
- Hitze, heißer Wasserdampf, heißes Baden
- starke Kälte
- scharfe Speisen
- Sport/Bewegung
- Alkohol
- Kosmetika
- Demodex-Milben
- Mikroben der Haut, die vermutlich Toll-like-Rezeptoren auf Keratinozyten, Mastzellen oder Makrophagen aktivieren und damit eine T-Zell-Antwort hervorrufen können.
- Small Intestinal Bacterial Overgrowth (SIBO-Syndrom)
- Behandlung mit Rifaximin verbessert in der Regel auch begleitende Rosazea.
Prädisponierende Faktoren
- Heller Hauttyp
- Positive Familienanamnese
ICPC-2
- S99 Hautkrankheit, andere
ICD-10
- L71 Rosazea
Diagnostik
Diagnostische Kriterien
- Seit 2017 Einteilung nach Phänotypen empfohlen, bei der diagnostische, Major- und Minor-Symptome erfasst werden.3-4
- diagnostische Symptome (lassen bereits Diagnosestellung zu)
- phymatöse Veränderungen
- Persistierendes Erythem, das sich durch Trigger verschlechtert.
- Major-Symptome (Kombination von ≥ 2 Major-Symptomen lässt Diagnosestellung zu)
- Flushing/transientes Erythem
- Papeln und Pusteln
- Teleangiektasien
- Minor-Symptome (helfen zur Erfassung des Schweregrads der Symptomatik)
- Brennen
- Stechen
- Trockenheitsgefühl der Haut
- Ödem/Schwellung
- diagnostische Symptome (lassen bereits Diagnosestellung zu)
Differenzialdiagnosen
- Akne
- in jüngeren Altersgruppen (< 30 Jahre)
- Komedonen, keine Teleangiektasien und ein weniger ausgeprägtes Erythem
- Arterielle Hypertonie (Flush)
- Periorale Dermatitis
- in der Regel nach Anwendung von Kosmetika (Anamnese!)
- kleine Pusteln, evtl. Vesikel um den Mund herum
- Seborrhoisches Ekzem
- schuppige Hautreizungen zentral im Gesicht, typisch an medialen Teilen der Augenbrauen, keine Pusteln oder Teleangiektasien
- Nebenwirkungen von Glukokortikoiden (Steroidakne)
- Systemischer Lupus erythematodes
- typisches Schmetterlingserythem
- Sarkoidose
- Lupus pernio: bläuliche Hautverfärbungen an Wangen und Nasen bei großknotiger Form der Sarkoidose
- Karzinoidsyndrom, z. B. durch neuroendokrine Tumoren
- Mastozytose
- Serum-Tryptase
- N-Methylhistamin bzw. 1,4-Methylimidazolessigsäure im Sammelurin
- Allergisches Kontaktekzem
- Dermatomyositis
- livides Erythem im Gesicht
- Gottron-Papeln an den Fingern
Anamnese
- Beginn der Symptomatik
- Auslösende Faktoren, Trigger?
- Familienanamnese
- Medikamentenanamnese
- Neue Medikamente?
- Topische Anwendung im Gesicht?
- Erfassen der Symptomatik (u. a. Minor-Kriterien)
- Brennen
- Stechen
- Trockenheitsgefühl der Haut
- okuläre Symptomatik
- rezidivierende Chalazien
- trockene Augen (Fremdkörpergefühl, Brennen)
Klinische Untersuchung
- Bis 2017 erfolgte die Einteilung nach Subtypen, die heutzutage klinisch noch oft verwendet und daher auch beschrieben wird.
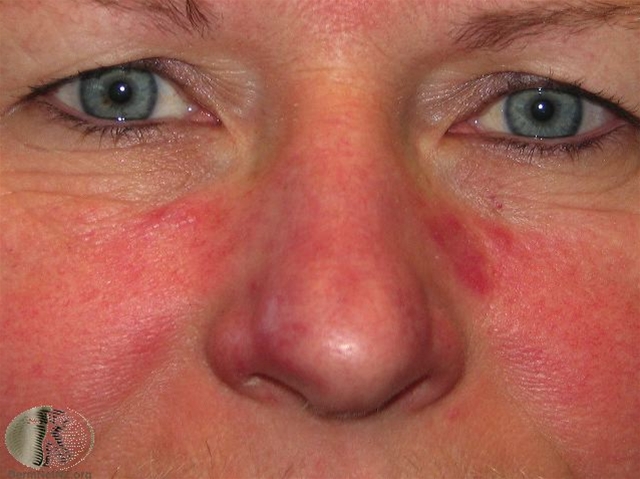 Rosacea erythematosa
Rosacea erythematosa - Die Lokalisation betrifft in den allermeisten Fällen die zentrofaziale Haut, hierbei sind Nase und Wangen sehr häufig und Kinn und Stirn häufig betroffen.
- Seltener können auch angrenzende Bereiche wie Hals, Dekolleté und Kopfhaut mitbetroffen sein.
Subtypen
- Beginn/Vorstadium – Rosazeadiathese
- Rötung und Wärmegefühl der Haut nach verschiedenen Triggern
- Subtyp Rosacea erythematosa-teleangiectatica
- persistierende Erytheme und Teleangiektasen
- subjektive Symptome wie Brennen, Stechen, Spannen, Trockenheitsgefühl und Juckreiz
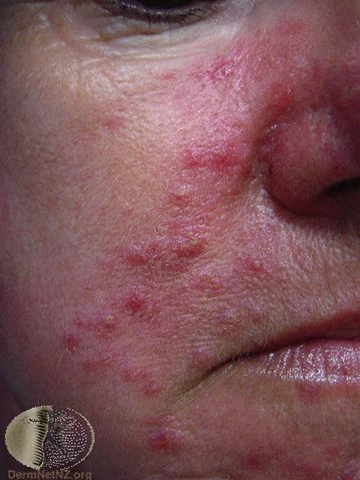 Rosacea papulopustulosa
Rosacea papulopustulosa
- Subtyp Rosacea papulopustulosa
- Subtyp Rosacea phymatosa
- Hyperplasie von dermalem Bindegewebe und Talgdrüsen
- Die häufigsten Lokalisationen sind Nase, Kinn und Augenbrauenbögen.
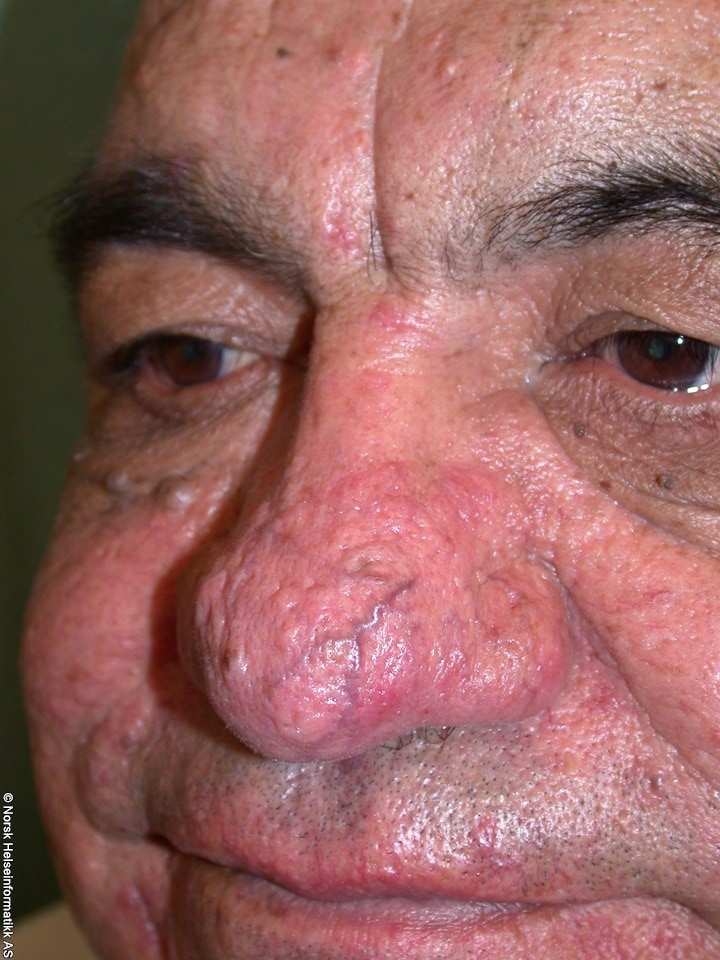 Rosacea phymatosa mit Rhinophym
Rosacea phymatosa mit Rhinophym - Betrifft fast ausschließlich männliches Geschlecht.
Sonderformen
- Okuläre Rosazea
- bei etwa 50 % der Patient*innen
- Auftreten in der Regel bilateral
- unabhängig von der Ausprägung der kutanen Erkrankung
- klinisch führend Meibom-Drüsen-Funktionsstörung mit Störung des Tränenfilms und sekundären entzündlichen Veränderungen der Augenoberfläche (Blepharokonjunktivitis)
- Rosacea conglobata
- große inflammatorische Knoten, Plaques mit Infiltration und Induration
- Rosacea fulminans
- Maximalvariante, die ausschließlich bei jungen Frauen, gehäuft in und nach Schwangerschaft, auftritt.
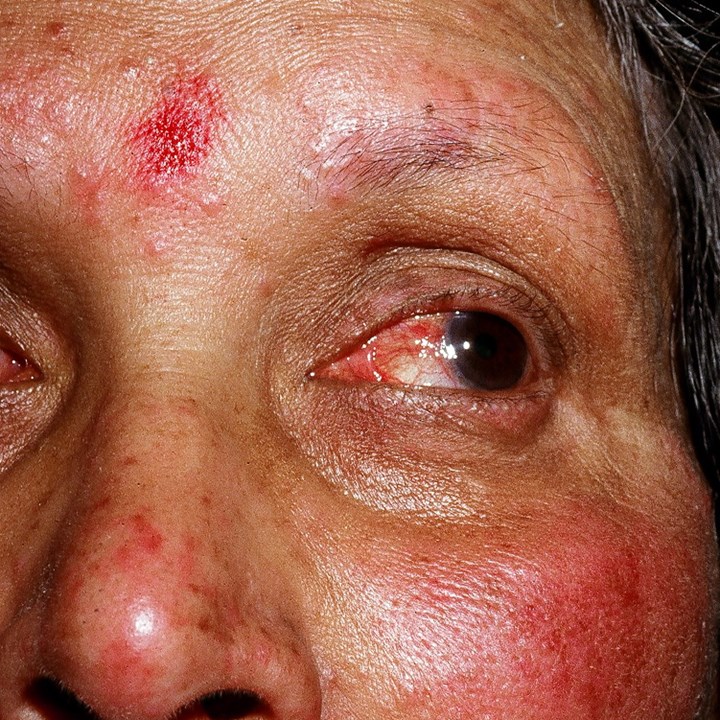 Okuläre Rosazea
Okuläre Rosazea - Seborrhö, große, elevierte, verbackene, teils fluktuierende Knoten und zahlreiche Pusteln
- Allgemeinzustand in der Regel nicht beeinträchtigt
- Maximalvariante, die ausschließlich bei jungen Frauen, gehäuft in und nach Schwangerschaft, auftritt.
- Granulomatöse (lupoide) Rosazea
- Disseminiert stehende bräunlich-rötliche Papeln und Knötchen, die bevorzugt an Oberlidern, Unterlidern, Jochbeinregion und perioral auftreten.
- Medikamenteninduzierte Rosazea
- Bei langfristiger topischer oder systemischer Steroidanwendung: Kombination von papulopustulöser Rosazea und Zeichen der Steroidnebenwirkungen (flächige Erytheme, Hautatrophie, Teleangiektasien)
- Absetzen der Steroide empfohlen
- Nach Gabe von Inhibitoren des epidermalen Wachstumsfaktorrezeptors (onkologische Patient*innen): rosazeaähnliches Krankheitsbild mit pustulösem Exanthem an talgdrüsenreichen Körperstellen
- Kein Absetzen des Medikaments empfohlen, da die Hautnebenwirkungen ein Zeichen der Wirksamkeit des Medikaments sind.
- Bei langfristiger topischer oder systemischer Steroidanwendung: Kombination von papulopustulöser Rosazea und Zeichen der Steroidnebenwirkungen (flächige Erytheme, Hautatrophie, Teleangiektasien)
- Gramnegative Rosazea
- durch Selektion von gramnegativen Keimen nach monatelanger Therapie einer Rosazea mit Tetracyclin-Antibiotika
- monomorphe gelbliche Pusteln auf erythematösem Grund
- Morbus Morbihan
- Derbe, kaum eindrückbare Ödeme an Stirn, Wangen und Nase mit oft
langjährigem Verlauf, die durch eine verstärkte Beteiligung der Lymphgefäße und eine mastzellinduzierte Fibrose entstehen.
- Derbe, kaum eindrückbare Ödeme an Stirn, Wangen und Nase mit oft
- Rosazea im Kindesalter
- Unterscheidet sich vom Erscheinungsbild her nicht wesentlich von der Rosazea des Erwachsenen mit Teleangiektasien und Papulopusteln.
- Extrafaziale Rosazea (Red Scalp Syndrome, Red Scrotum Syndrome)
- Erythem mit follikulären Papeln und Pusteln und brennenden Schmerzen
Ergänzende Untersuchungen in der Hausarztpraxis
- In der Regel keine weiteren Untersuchungen notwendig
Diagnostik bei Spezialist*innen
- Okuläre Rosazea
- Spaltlampenuntersuchung der Augenlidränder zeigt u. a. Teleangiektasien, erweiterte Meibom-Drüsen und exzessive seborrhoische Sekretion
- Bioptische Abklärung
- Dient vornehmlich der Abgrenzung anderer Dermatosen oder dem Ausschluss kutaner Neoplasien.
Indikationen zur Überweisung
- Überweisung an dermatologische Praxis bei:
- schweren Formen (u. a. Rhinophym)
- unzureichendem Therapieansprechen.
- Überweisung an ophthalmologische Praxis bei:
- okulärer Rosazea.
Therapie
Therapieziele
- Abheilung der bestehenden Hautveränderungen
- Verhindern des Auftretens neuer Hautveränderungen
- Langfristiges Ziel: völlige Erscheinungsfreiheit
Allgemeines zur Therapie
- Provokationsfaktoren meiden.
- Abhängig vom Schweregrad topische und/oder systemische Therapie
- Eine antibiotische Therapie ist sehr effektiv gegen die Papeln und Pusteln als Ausdruck der Entzündung, hat allerdings nur geringen Effekt auf Erythem und Teleangiektasien.
- Bei glandulär-hyperplastischer Rosazea ggf. Operation
Empfehlungen für Patient*innen
- Die Patient*innen sollten Faktoren vermeiden, bei denen sie den Eindruck haben, dass sie die Symptome verschlimmern, z. B.:
- heiße Speisen und Getränke, stark gewürztes Essen, Alkohol
- Führen alle zu Vasodilatation.
- Stress
- UV-Strahlung
- Direkte Sonne meiden, Kopfbedeckung und Sonnenbrille tragen.
- Tägliche Anwendung eines Breitspektrum-Sonnenschutzproduktes, das sowohl vor UV-A- als auch UV-B-Strahlen schützt.
- große Temperaturschwankungen
- gefäßerweiternde Medikamente
- lokal reizende Produkte (Kosmetika, Feuchttücher).
- heiße Speisen und Getränke, stark gewürztes Essen, Alkohol
- Wenn lokale Kortikosteroide verwendet werden, sollten diese abgesetzt/schrittweise reduziert werden.
- Eine intensive Patientenführung ist wegen der zur erwartenden massiven Exazerbation nach Steroidentzug zu gewährleisten.
- Reinigung und Hautpflege
- Haut schonend reinigen, d. h. mit lauwarmem Wasser, pH-hautneutralen Syndets und Trockentupfen.
- Irritationsfaktoren wie starkes Reiben, Peelings und durchblutungsfördernde oder adstringierende Stoffe meiden.
- Kosmetische Therapie
- Viele Patient*innen wünschen getönte Kosmetika, um Erytheme und entzündliche Effloreszenzen abzudecken.
- Eine Reihe solcher Produkte ist speziell für Rosazea erhältlich, manche zugleich mit Lichtschutzfilter.
- Geringe Beimengungen eines grünen Pigments kaschieren das Erythem.
Psychodermatologie
- Anamnese und Diagnostik
- Häufig wird eine Erhöhung der Angst und Depressivität bei der Erkrankung beschrieben, die eher Folge als Ursache ist.
- Die Entstellung ist ein häufiges Problem der Patient*innen und sollte entsprechend psychotherapeutisch bearbeitet werden.
- Psychotherapie
- Einzelne Fallstudien zur Umsetzung von Verhaltenstherapie bei Stigmatisierung sind vorhanden, psychodynamische Verfahren und Entspannung wurden in ihrer Wirksamkeit bisher nicht sicher belegt, obgleich dies zu vermuten ist.
- Psychopharmaka
- Es liegen keine Studien vor, die eine Wirksamkeit belegen können.
- Wirksame Therapie bei psychogenen Komorbiditäten (Angststörung, Depression)
Medikamentöse Therapie
Allgemeines zur topischen Therapie
- Es wird empfohlen, die Wahl des Wirkstoffs, der Konzentration und der Grundlage individuell nach phänotypischen Merkmalen der Rosazea, Akuität und Hauttyp der Patient*innen zu treffen.
- Bei therapieresistenten sowie bei schweren Formen der Rosacea papulopustulosa wird empfohlen, die topische Therapie mit einer systemischen Behandlung zu kombinieren.
Vasokonstriktor (insbesondere bei Rosacea erythematosa)
- Zur ausschließlich symptomatischen Behandlung der Rosazea mit persistierenden zentrofazialen Erythemen (Rosacea erythematosa) wird der topische Vasokonstriktor Brimonidin (0,33 % Gel) empfohlen.
- Anwendung 1 x tgl. morgens durch gleichmäßiges Auftragen von max. 1 g Gel ins Gesicht
Antimikrobielle Substanzen
- Metronidazol wird zur topischen Behandlung der Rosazea empfohlen.
- 0,75 % Metronidazol-Topika 1–2 x tgl.
- Azelainsäure wird zur topischen Behandlung der Rosazea empfohlen.
- 15-prozentiges Gel 2 x tgl.
Antiparasitikum (insbesondere bei Rosacea papulopustulosa)
- Ivermectin wird zur topischen Behandlung der Rosazea empfohlen.
- 1 % Ivermectin Creme 1 x tgl.
Erhaltungstherapie
- Durch intensive systemische oder topisch/systemische Kombinationstherapie erreichte Verbesserungen des Hautzustandes können mittels topischer Erhaltungstherapie über längere Zeit erhalten werden.
- Standarddosierung der o. g. Präparate über 6–12 Monate
Systemische Therapie
- Die systemische Therapie sollte insbesondere bei schweren und therapieresistenten, leichteren Formen der Rosazea angewendet werden.
- Niedrigdosiertes Doxycyclin wird als systemische Therapie der 1. Wahl empfohlen.Niedrig dosiertes Isotretinoin (0,1–0,3 mg/kg KG) kann als systemische Therapie der Rosazea empfohlen werden.
- 40 mg Doxycyclin tgl.
- Carvedilol kann zur systemischen Therapie des persistierenden Erythems und der Flush-Symptomatik bei Rosazea erwogen werden.
Kombinationstherapie
- Bei schweren und therapieresistenten, leichteren Formen der Rosazea wird eine Kombination von niedrig dosiertem Doxycyclin mit topischem Ivermectin empfohlen.
- Bei schweren und therapieresistenten, leichteren Formen der Rosazea kann eine Kombination von niedrig dosiertem Doxycyclin mit topischem Metronidazol empfohlen werden.
- Bei schweren und therapieresistenten, leichteren Formen der Rosazea kann eine Kombination von niedrig dosiertem Doxycyclin mit topischer Azelainsäure empfohlen werden.
Weitere Therapieoptionen bei Sonderfällen
(Rhino)Phyme
- Ablative Lasertherapie
- Operative Korrektur mittels Dermabrasion oder Dermashaving
Therapieresistente Teleangiektasien und Erythemen
- Lasertherapie oder Therapie mit einer intensiven gepulsten Lichtquelle
Okuläre Rosazea
- Lidrandhygiene, die durch Erwärmen der Lidränder unterstützt werden kann, um die Sekrete der Meibom-Drüsen zu verflüssigen.
- Anwendung von lipidhaltigen Tränenersatzmitteln
- Topische Therapieoptionen
- Augentropfen mit Ciclosporin, Azithromycin, Ivermectin oder Metronidazol
- Systemische Therapieoptionen
- Doxycyclin, Azithromycin (oder andere Makrolide), Ivermectin
- Omega-3-Fettsäuren (über Nutzen liegen unterschiedliche Ergebnisse vor)
- beispielhafte Dosierung: 1 Kapsel mit 180 mg Eicosapentaensäure und 120 mg Docosahexaensäure 2 x tgl.
Verlauf, Komplikationen und Prognose
Verlauf
- Der Verlauf ist chronisch-rezidivierend oder progredient über Jahre oder Jahrzehnte.
- Die Rosazea hat als chronisch-entzündliche Gesichtsdermatose die Tendenz, nach Absetzen der Behandlung zu rezidivieren.
- Ausnahme ist die Rosazea fulminans während der Schwangerschaft, die in der Regel nicht rezidiviert.
Komplikationen
- Okuläre Rosazea
- bei unbehandelter Konjunktivitis Gefahr von Hornhautulzerationen und (seltener) Hornhautperforation
- Rhinophym
- Bindegewebs- und Talgdrüsenhyperplasie der Nase, kann entstellend und sehr belastend für die Patient*innen sein.
- Bei einigen Patient*innen kann die Erkrankung zu vermindertem Selbstwertgefühl, Depression und Angstzuständen führen.5
- Für Frauen mit Rosazea besteht vermutlich ein erhöhtes Risiko für die Entwicklung von Schilddrüsenkarzinomen (HR 1.59) und Lungenkarzinomen (HR 1.5).6
- Patient*innen mit Rosazea haben laut einer Metaanalyse wahrscheinlich ein erhöhtes Risiko für Bluthochdruck und Dyslipidämie, jedoch nicht für Schlaganfälle oder ischämische Herzkrankheit.7
- Die Autor*innen der Metaanalyse empfehlen daher ein Screening auf kardiovaskuläre Risikofaktoren für Patient*innen mit Rosazea.
- Gehäuftes Auftreten von Migräne als Ko-Morbidität8
Prognose
- Die Prognose ist sehr unterschiedlich und abhängig vom Schweregrad.
- Durch die Kombination von topischen und systemischen Präparaten wird heutzutage auch bei schweren Verlaufsformen eine völlige Erscheinungsfreiheit der Haut angestrebt.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen

Rosacea erythematosa

Rosacea papulopustulosa
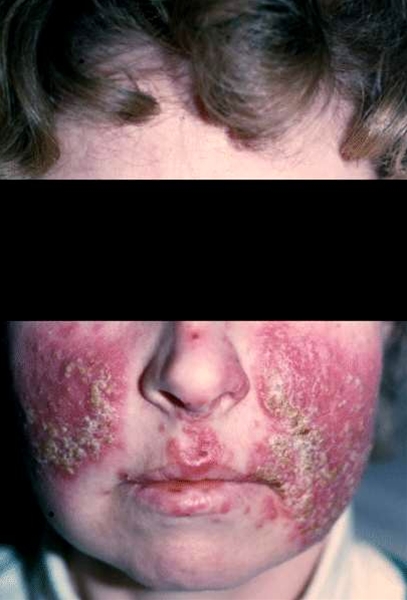
Rosazea fulminans

Rosacea phymatosa mit Rhinophym

Okuläre Rosazea
Quellen
Literatur
- Augustin M, Herberger K, Hintzen S, et al. Prevalence of skin lesions and need for treatment in a cohort of 90 880 workers. Br J Dermatol 2011; 165(4): 865-73. pubmed.ncbi.nlm.nih.gov
- Spoendlin J, Voegel JJ, Jick SS, et al. A study on the epidemiology of rosacea in the UK. Br J Dermatol 2012; 167(3): 598-605. pubmed.ncbi.nlm.nih.gov
- Schaller M, Almeida LMC, Bewley A, et al. Recommendations for rosacea diagnosis, classification and management: update from the global ROSacea COnsensus 2019 panel. Br J Dermatol 2020; 182(5): 1269-75. pubmed.ncbi.nlm.nih.gov
- Tan J, Almeida LMC, Bewley A et al. Updating the diagnosis, classification and assessment of rosacea: recommendations from the global ROSacea COnsensus (ROSCO) panel. Br J Dermatol 2017; 176: 431-8. pubmed.ncbi.nlm.nih.gov
- Su D, Drummond PD. Blushing propensity and psychological distress in people with rosacea. Clin Psychol Psychother. 2012;19(6):488-95. PMID: 21698719 PubMed
- Li WQ, Zhang M, Danby FW, et al. Personal history of rosacea and risk of incident cancer among women in the US. Br J Cancer 2015; 113(3): 520-3. www.ncbi.nlm.nih.gov
- Chen Q, Shi X, Tang Y, et al. Association between Rosacea and Cardiometabolic Disease: A Systematic Review and Meta-Analysis. J Am Acad Dermatol 2020; 83(5): 1331-40. pubmed.ncbi.nlm.nih.gov
- Egeberg A, Ashina M, Gaist D, et al. Prevalence and risk of migraine in patients with rosacea: A population-based cohort study. J Am Acad Dermatol 2017; 76(3): 454-8. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung Allgemeinmedizin, Frankfurt a. M.