Red Flags und abwendbar gefährliche Verläufe
|
Red Flags |
Abwendbar gefährlicher Verlauf |
|
Purpura, Petechien |
systemische Meningokokken-Infektion, HUS, hämatologische Erkrankungen (akute Leukämie, MDS), disseminierte intravasale Gerinnung |
|
Hohes Fieber |
systemische Meningokokken-Infektion, HUS, Toxic Shock Syndrome, hämatologische Erkrankungen (akute Leukämie, MDS), disseminierte intravasale Gerinnung, toxische epidermale Nekrolyse |
|
Meningeale Zeichen |
|
|
Dyspnoe |
|
|
Stridor |
|
|
Schwellung von Lippen und Zunge |
|
|
Gastrointestinale Symptome (Übelkeit, Erbrechen, Diarrhö) |
|
|
Sehr rasche Ausbreitung |
|
|
Große Blasen Hautablösung/Hautablederung |
|
|
Lokale Entzündungszeichen:
|
besonders gefährlich im Gesichtsbereich: Erysipel, Zellulitis, Phlegmone, nekrotisierende Fasziitis |
|
Immunsuppression |
schwere infektiöse Erkrankung |
Allgemeine Informationen
Definition
- Synonyme: Exanthem, Ausschlag, Hautausschlag
- Viele dieser Ausschläge sind unspezifisch.
- Diverse Differenzialdiagnosen sind zu beachten, um eine adäquate Therapie einzuleiten.
Häufigkeit
- Generalisierte Hautausschläge sind in der Hausarztpraxis ein häufiger Konsultationsgrund.1-2
Diagnostische Überlegungen
- Die Diagnose stützt sich häufig auf die Wiedererkennung typischer Muster. Viele Hautveränderungen ähneln einander jedoch und können sich im Lauf der Zeit verändern.1
- Ein generalisierter Hautausschlag kann viele verschiedene Ursachen haben, in den meisten Fällen sind häufige Erkrankungen die Ursache.
- Viele verbreitete Erkrankungen, die mit Ausschlag einhergehen, sind selbstlimitierend und klingen mit der Zeit von selbst ab.
- Lebensbedrohlich sind solche Erkrankungen nur selten.
- Je nach Verdachtsdiagnose Entscheidung zur weiteren Vorgehensweise:
- abwartendes Offenhalten mit Verlaufskontrolle
- Beginn einer empirischen Therapie
- Initialisierung von weiteren Untersuchungen
- Überweisung an Dermatolog*in
- Einweisung bei abwendbar gefährlichem Verlauf.
Relevante Diagnosen, die eine umgehende bzw. zeitnahe Therapie erfordern
- Meningokokkensepsis
- Lyme-Borreliose
- Toxische epidermale Nekrolyse (TEN)
- Staphylococcal Scalded Skin Syndrome (SSSS)
- Toxic Shock Syndrome (TSS)
ICPC-2
- S07 Rötung / Ausschlag, generalisiert
ICD-10
- R21 Hautausschlag und sonstige unspezifische Hauteruptionen
Differenzialdiagnosen
Häufige Ursachen generalisierter Hautausschläge
Arzneimittelinduzierter Hautausschlag
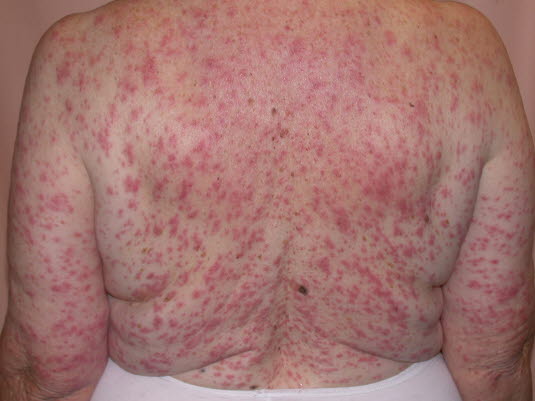
Arzneimittelexanthem, morbilliform
- Häufig bei Patient*innen, die Antibiotika/Antimykotika (z. B. Sulfonamide, Betalactame, Fluorchinolone und Terbinafin), zentralnervös wirksame Medikamente (z.B. Phenytoin, Carbamazepin und Lamotrigin), Allopurinol, Betablocker, Lithium, NSAR oder Thiazide einnehmen.
- Je nach Pathomechanismus Auftreten meist innerhalb von wenigen Minuten bis 4 Wochen nach Beginn der Medikation
Atopische Dermatitis
- Meist bei Kleinkindern
- Trockene Haut, Juckreiz, Erythem, erythematöse Papeln, Exkoriationen, Schuppenbildung, Lichenifikation der Haut
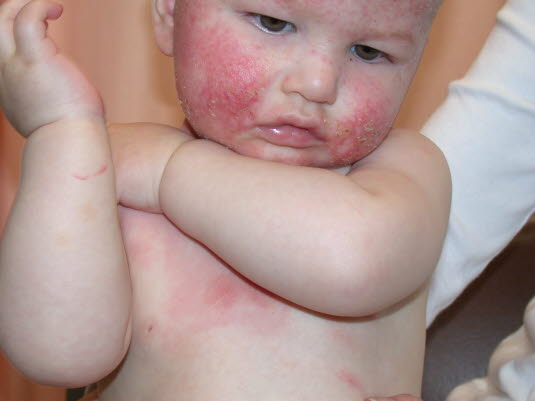 Atopisches Ekzem
Atopisches Ekzem - Wesentliche Faktoren: typische Lokalisation abhängig vom Alter, Juckreiz, Ekzem, familiäre Häufung von Atopie
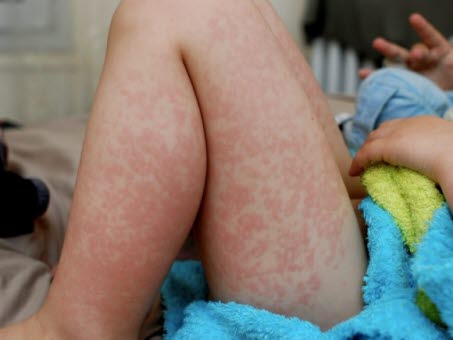
Erythema (exsudativum) multiforme
- Tritt u. a. als Reaktion auf virale bzw. bakterielle Infektionen auf, am häufigsten bei Herpes simplex oder Mykoplasmen. Die Ätiologie lässt sich aber häufig nicht klären. Meist selbstlimitierend, häufig sind junge Erwachsene betroffen.
 Erythema multiforme
Erythema multiforme - Runde, dunkelrote Läsionen, die sich innerhalb von 48 Stunden zu kokardenförmigen Läsionen entwickeln.
- Initial auf dem Handrücken sowie den Streckseiten der Arme und Beine; symmetrisch; evtl. Beteiligung der Fußsohlen, Handflächen, Wangenschleimhaut oder Lippen
- Typische papulöse Target-(Schießscheiben-)Läsionen mit zentral dunkelroter Verfärbung, die auch Blasen bilden können.
Erythema infectiosum (Ringelröteln)3
- Meist bei Kleinkindern
- unspezifisches Prodromalstadium mit erkältungsähnlichen Symptomen
- Nach 2–5 Tagen kommt das typische Exanthem als roter Ausschlag an den Wangen, Blässe um den Mund hinzu.
- 1–4 Tage später tritt das charakteristische erythematöse, makulopapulöse Exanthmen mit den typischen Girlanden oder Ringeln an Armen, Beinen Schultern, Rücken und Gesäß auf.
 Ringelröteln
Ringelröteln - Nur jede 5.–6. erkrankte Person entwickelt den typischen Hautausschlag.
- Bei Erwachsenen Gelenkschmerzen, bekannte Exposition gegenüber erkrankten Kindern
- Evtl. serologische Untersuchung auf Parvovirus B19
- Cave: Infektion/Übertragung in der Frühschwangerschaft!
Follikulitis
- Multiple kleine Pusteln, an den Haarfollikeln des gesamten Körpers lokalisiert
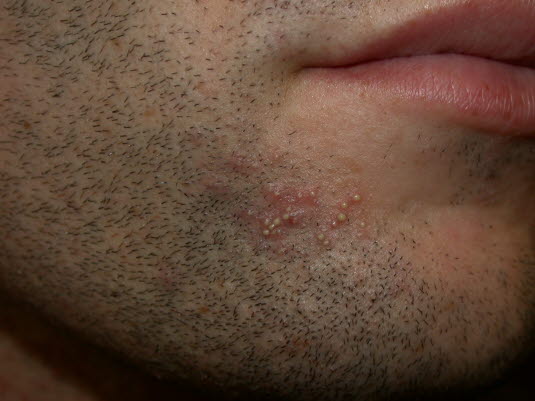 Follikulitis nach der Rasur
Follikulitis nach der Rasur
Insektenstich oder -biss
- Urtikarielle Papeln und Plaques
- Meist nach einem Aufenthalt im Freien; Ausschlag in Bereichen, in denen Insektenbisse oder -stiche möglich sind.
Keratosis pilaris
- Nadelstichgroße follikuläre Papeln und Pusteln im posterolateralen Bereich der Oberarme, auf den Wangen, auf der Vorderseite der Oberschenkel und auf dem Gesäß4
- Diagnostisch richtungsweisend: Verteilung auf den Oberarmen, nadelstichgroße palpable Läsionen
Kontaktdermatitis
- Erythem, Ödem, Vesikel, Bullae in linearen oder geometrischen Mustern, oft starker lokaler Juckreiz an den Kontaktstellen, Streureaktionen sind häufig.
 Kontaktekzem
Kontaktekzem - Häufige Ursachen: Lösungsmittel, langer Wasserkontakt, Detergenzien, Stäube, Sonnenlichtexposition, atopische Diathese, Kosmetika, auf die Haut aufgetragene Medikamente, Metall, Latex, häufige Kontaktallergene (Nickel, Kobalt, Chromate und Parfümstoffe).
Lichen (ruber) planus
- Violette flache Papeln und Plaques; polygonales, retikuläres Muster weißer Linien auf der Oberfläche der Läsion; Juckreiz
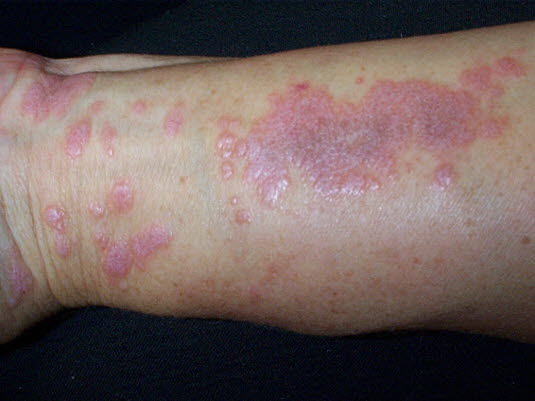 Lichen ruber
Lichen ruber - In der Regel im Bereich der Knöchel und der Handgelenke lokalisiert; evtl. Läsionen auf der Wangeninnenseite; Köbner-Phänomen (Nach Reizung der Haut kommt es zu erneuten Papeln.)
Miliaria rubra (Hitzeausschlag)
- Erythematöse, nichtfollikuläre Papeln infolge von Hitzeexposition oder Fieber
- Läsionen am Rücken, Rumpf oder Hals oder in okkludierten Bereichen lokalisiert
Nummuläres Ekzem
- Scharf begrenzte, 2–10 cm große, münzförmige Läsionen; erythematöse, schuppige, stark juckende Plaques
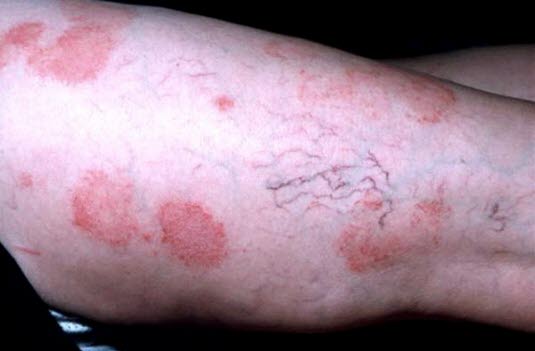 Nummuläres Ekzem
Nummuläres Ekzem - Läsionen an Extremitäten und Rumpf, Gesicht und Kopfhaut sind nicht betroffen.
- Ätiologie oft unklar, teilweise mit einer chronisch venösen Insuffizienz vergesellschaftet
Pityriasis rosea
- Röschenflechte
- Runde bis ovale, lachsrote, 5–10 mm große Veränderungen, deren Ausrichtung der der Hautfalten entspricht.
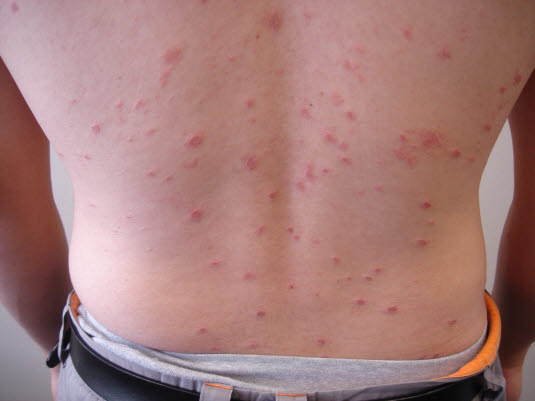 Pityriasis rosea
Pityriasis rosea - In bis zu 50 % der Fälle ca. 1 Woche zuvor 2–10 cm großes solitäres Primärmedaillon, das oval, rosa und schuppig ist.
Psoriasis guttata5
- Nadelstichgroße bis 1 cm große schuppige Papeln und Plaques am Rumpf und an den Extremitäten
- Häufig 1–2 Wochen zuvor Infekt der oberen Atemwege, insb. Streptokokken-Pharyngitis
- Evtl. Rachenabstrich zur Kultivierung, Antistreptolysin-O-Titer
Psoriasis, Plaquepsoriasis
- Dicke, scharf begrenzte, runde oder ovale, erythematöse Plaques mit dicken silbrig weißen Schuppen6
- Läsionen auf den Streckseiten der Knie und Ellenbogen, der Kopfhaut, der Mitte des Rumpfs, im Bereich des Nabels und der Genitalien und am unteren Rücken, evtl. auch in der Gesäßfalte lokalisiert
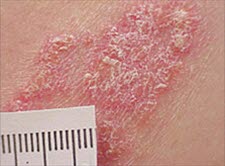 Plaquepsoriasis
Plaquepsoriasis - Nadelstichgroße, punktförmige Blutungen bei Entfernung der Schuppen auf den Läsionen; Köbner-Phänomen
Roseola infantum (Exanthema subitum)
- Dreitagefieber
- Auslöser ist das humane Herpesvirus Typ 6 (HHV-6).
- Plötzliches hohes Fieber ohne Hautausschlag und andere Symptome bei einem Kind unter 3 Jahren
- Nach Abklingen des Fiebers Bildung diskreter, rosafarbener, 2–3 mm großer, blasser Makulä und Papeln am Rumpf, die sich auf den Hals und die Extremitäten ausdehnen. Verschwinden nach 2–3 Tagen.
Rubella (Röteln)
- Leichte initiale Allgemeinsymptome, subfebril
- 1–4 Tage nach Auftreten der ersten Symptome kleine helle Makulä im Gesicht, der Ausschlag wandert häufig vom Gesicht auf den Körper und die Extremitäten, konfluiert nur selten.
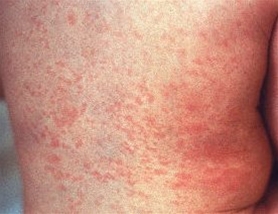 Röteln, typischer Ausschlag
Röteln, typischer Ausschlag - Vergrößerte Halslymphknoten, mitunter postinfektiöse Arthritis
- Inkubationszeit von 2–3 Wochen, Ausschlag über 2–3 Tage, bei manchen Patient*innen kein Ausschlag
- Sicherung der Diagnose durch PCR oder serologische Untersuchung
- Cave: Infektion in der Schwangerschaft – bei schwangeren Frauen mit Hautausschlag immer Diagnostik auf Röteln!
Scharlach
- Infektion mit Streptokokken der Gruppe A, Inkubationszeit von 2–4 Tagen, Dauer 2–3 Tage
- Am häufigsten bei Kindern unter 10 Jahren
- Kleine makulopapulöse Hautveränderungen („Gänsehaut“), Himbeerzunge, Tonsillitis
 Scharlach, Exanthem
Scharlach, Exanthem - Häufig feuerrot im Gesicht, aber blass um den Mund; Ausschlag am Hals, in den Achselhöhlen, im Schritt und in Hautfalten
- Nach Abklingen der Infektion Schuppen an Händen und Füßen
- Serologische Untersuchung und Rachenabstrich evtl. sinnvoll, meist ist eine antibiotische Therapie indiziert.
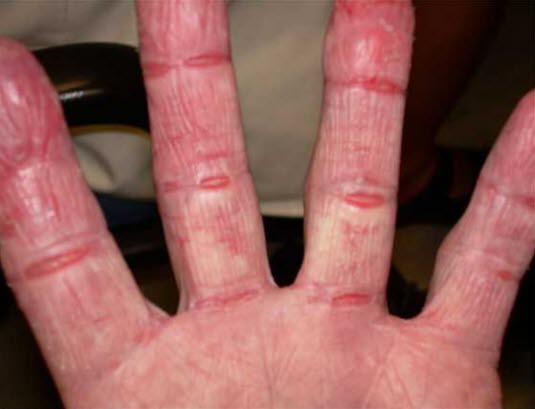
Skabies
- Diskrete, kommaartige, oft unregelmäßig gewundene, wenige mm bis 1 cm lange Milbengänge, an deren Ende sich manchmal ein kleines Bläschen ausbildet.
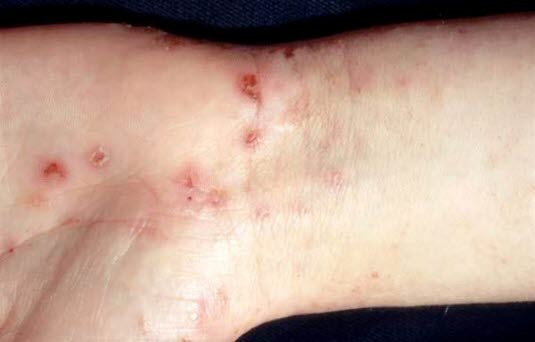 Skabies
Skabies - Vesikel, Papeln und nadelstichgroße Erosionen an den Fingern, in den Falten zwischen den Fingern, an den Handgelenken, Ellenbogen und Knien, in der Leistengegend, am Gesäß, Penis und Skrotum, in den Achselhöhlen, im Bereich der Gürtellinie, rund um die Mammillen und an den Knöcheln sowie an den Füßen.
- Oft intensiver nächtlicher Juckreiz
- Grabmilben können nach Probeentnahme mikroskopisch nachgewiesen werden.
Tinea corporis
- Flache, rote, schuppige Läsionen, die sich ausweiten und zu ringförmigen Läsionen mit einer mittigen Aufhellung oder braunen Verfärbung entwickeln.
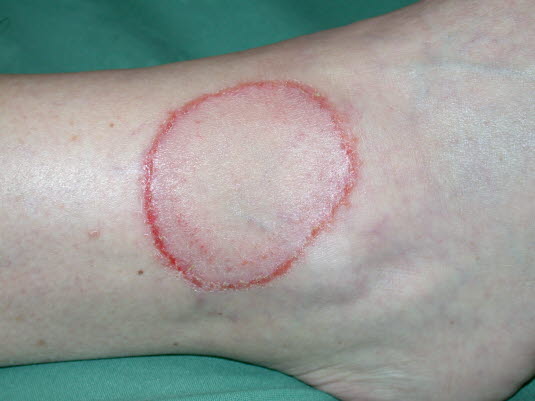 Tinea corporis
Tinea corporis - Nachweis von Pilzen durch Untersuchung eines Direktpräparats mit KOH unter dem Mikroskop7
Urtikaria (Nesselsucht)
- Diskrete und konfluierende, erhabene, ödematöse, runde oder ovale Hautveränderungen
- Können einen veränderlichen Charakter haben, wachsen und wieder verschwinden, große Unterschiede bei der Größe.
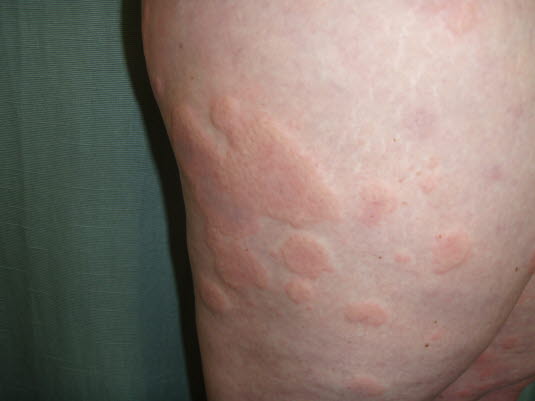 Urtikaria
Urtikaria - Evtl. erythematöser Rand und blasses Zentrum
- Arzneimittel, bestimmte Nahrungsmittel oder andere Stoffe als mögliche Auslöser, häufig unklar
- Häufig, 20 % der Menschen entwickeln im Laufe des Lebens Urtikaria.
- Wichtigste Differenzialdiagnose: Anaphylaxie!
Varizella (Windpocken)
- Reduzierter Allgemeinzustand
- Vesikel auf erythematösen Papeln, zugehörige Primärläsionen liegen gleichzeitig in allen Phasen vor (Papeln, Vesikel, Pusteln, Verkrustungen).
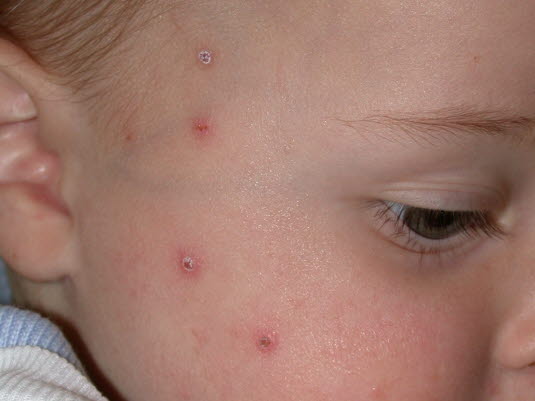 Windpocken
Windpocken - Bei atypischem Verlauf oder Immundefizienz Virus-DNA-Nachweis mittels PCR
Virales Exanthem, nicht näher bezeichnet
- Meist bei Kindern mit Allgemeinsymptomen wie Fieber, Diarrhö, Kopfschmerz und Abgeschlagenheit
- Blasse, gerötete, mitunter konfluierende Makulä und Papeln
- Unterscheidung von arzneimittelinduziertem Ausschlag u. U. schwierig
Seltene Ursachen generalisierter Hautausschläge
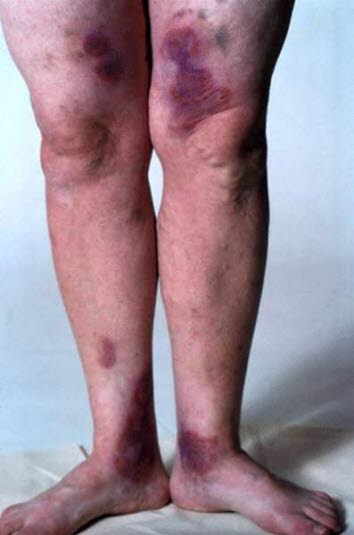
Bullöses Pemphigoid
- Beginnt häufig mit einem stark juckenden, urtikariellen Exanthem und führt im weiteren Verlauf zur Bildung großer, prall gespannter Blasen.
- Häufig an den Beugeseiten der Arme, der Oberschenkelinnenseite, den seitlichen Halspartien, Achselhöhlen oder der Nabelregion
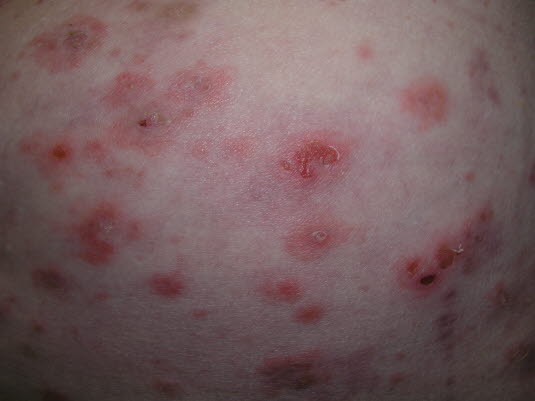 Pemphigoid, bullöses
Pemphigoid, bullöses - Patient*innen häufig älter als 60 Jahre
- Diagnose durch Hautbiopsie mit direkter oder indirekter Immunfluoreszenz
Dermatitis herpetiformis
- Symmetrische, juckende, urtikarielle Papeln und Vesikel, häufig mit Exkoriation, liegen isoliert oder in Gruppen auf Streckseiten (Knien, Ellenbogen), dem Gesäß und dem Hinterkopf vor.
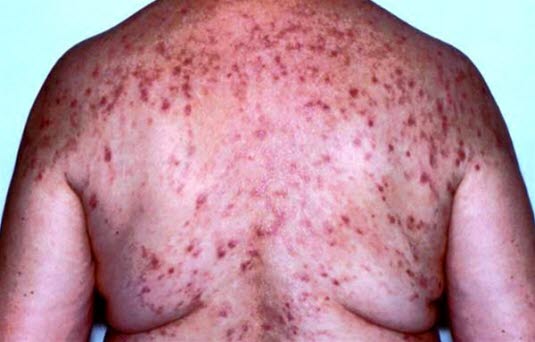 Dermatitis herpetiformis Duhring
Dermatitis herpetiformis Duhring - Sonderform der Zöliakie, häufig ist die Darmkomponente asymptomatisch.
HIV-Exanthem, akut
- Diffuse, unspezifische, erythematöse, makulopapulöse, nicht juckende Läsionen
- Oft gleichzeitig Fieber, Abgeschlagenheit, Kopfschmerzen, Lymphadenopathie, Pharyngitis, Muskelschmerzen und Magen-Darm-Beschwerden
- Je nach zeitlichem Verlauf (Expositionsabstand) entweder quantitative Bestimmung der Viruslast (HIV-1-RNA im Plasma) mittels PCR und/oder HIV-Serologie
Kawasaki-Syndrom
- Erythematöser Ausschlag an Händen und Füßen, der 3–5 Tage nach dem Einsetzen von hohem Fieber bei Kindern unter 8 Jahren (meist unter 4 Jahren) auftritt.
 Himbeerzunge beim Kawasaki-Syndrom
Himbeerzunge beim Kawasaki-Syndrom - Blasses, makulöses Exanthem am Rumpf, insbesondere in der Leistengegend und im Windelbereich
- Typisch sind zusätzlich Konjunktivitis, Stomatitis, Palmar- und Plantarerythem und vergrößerte zervikale Lymphknoten.
- Leukozyten- und Thrombozytenzahl sowie CRP und BSG können erhöht sein.
Kutaner Lupus erythematodes
- Papulosquamöses oder ringförmiges Muster, vor allem am Rumpf und in sonnenexponierten Bereichen wie dem Gesicht und den Armen
- Kann arzneimittelinduziert sein.
- Bestimmung von ANA bzw. dsDNA-AK, Diagnose durch Hautbiopsie mit direkter Immunfluoreszenz
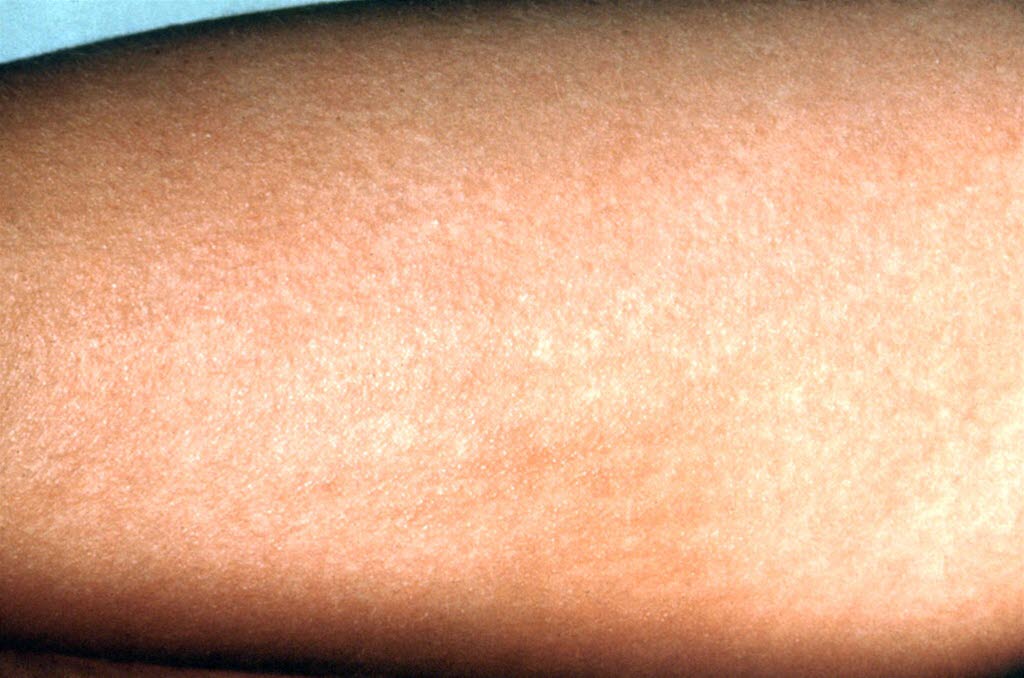
Lyme-Borreliose
- Erythema migrans im Bereich eines vorausgegangenen Zeckenbisses; Ausschlag kann sich zu generalisierten makulösen Läsionen im proximalen Bereich der Extremitäten, auf der Brust und in Hautfalten entwickeln (früh disseminierte Form).
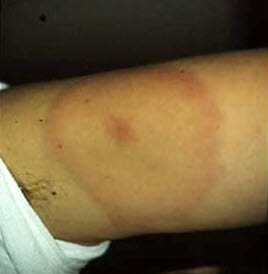 Erythema migrans am Arm
Erythema migrans am Arm - Zusammenhang mit Exposition gegenüber Zecken
- Bei typischem Erythma migrans bzw. früh disseminiertem Ausschlag antibiotische Therapie, Serologie bei klassischem Bild entbehrlich, zumal in der Frühphase meist noch negativ
Masern
- Bei nicht geimpften Kindern möglich, häufig Auftreten in Form von Epidemien
- Makulopapulöse, rote bis rosafarbene Läsionen, die konfluieren können; initial im Gesicht, hinter den Ohren und entlang des vorderen Haaransatzes; Koplik-Flecken auf der Wangenschleimhaut (punktförmige rote oder weiße Flecken mit gerötetem Hof).
- Konjunktivitis, Husten, Schnupfen, relativ schlechter Allgemeinzustand
- Pulmonale und zerebrale Folgeerkrankungen möglich
Meningokokken-Infektion, systemische
- Schwer erkrankte und febrile Kinder oder Jugendliche
- Umgehende antibiotische Therapie sowie intensivmedizinische Überwachung und Therapie indiziert!
- Erythematöse Papeln und rosafarbene Makulä als mögliches initiales Symptom
 Petechien bei Meningokokkensepsis
Petechien bei Meningokokkensepsis - Bei Druck nicht verblassender Ausschlag (Petechien), Ekchymosen und palpable Purpura, evtl. mit gräulicher Nekrose in der Mitte
- Handflächen und Fußsohlen in der Regel ausgespart
- Kultivierung von Blut und Liquor
Mycosis fungoides und Sézary-Syndrom (kutane T-Zell-Lymphome)
- Flache, erythematöse Makulä, die sich zu geröteten, schuppigen Plaques mit unscharfer Begrenzung und Poikilodermie (Atrophie, weiße und braune Bereiche, Teleangiektasien) entwickeln.
- Kann als Erythrodermie in Erscheinung treten (Sézary-Syndrom).
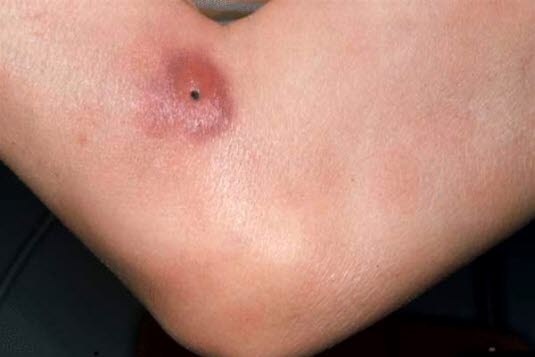 Mycosis fungoides
Mycosis fungoides - Häufig späte Diagnosestellung, da die Hautveränderungen mit einem Ekzem verwechselt werden können.
- Diagnose durch Hautbiopsie, sollte bei Verdacht durchgeführt werden.
Sekundäre Syphilis
- Variable Morphologie, aber in der Regel rötlich braune schuppige Papeln; charakteristisch ist die Einbeziehung von Handflächen und Fußsohlen.
- Mundschleimhaut und genitale Schleimhäute sind in der Regel ebenfalls betroffen.
- Syphilis-Serologie positiv
Staphylococcal Scalded Skin Syndrome
- Am häufigsten bei Kindern unter 4 Jahren
- Eine Gruppe klinischer Beschwerdebilder, denen gemeinsam ist, dass sich die Epidermis infolge einer Infektion mit Staphylococcus aureus ablöst.8
- Zu Beginn schmerzhaftes, druckempfindliches, sandpapierartiges Erythem, insbesondere an Beugeseiten des Körpers, anschließend Entwicklung großer, schlaffer Bullae
- Epidermis bei seitlichem Druck leicht gegenüber der Dermis zu verschieben (positives Nikolski-Phänomen).
- Diagnose durch Hautbiopsie; die Erkrankung muss von der toxisch epidermalen Nekrolyse unterschieden werden (ist bei Kindern selten); Entnahme von Proben von Augen, Nase, Rachen und Bullae für die Kultivierung.
Stevens-Johnson-Syndrom, toxisch epidermale Nekrolyse
- Maximalvariante einer Arzneimittelreaktion, am häufigsten durch Allopurinol
- Das Stevens-Johnson-Syndrom und die toxische epidermale Nekrolyse sind dieselbe Erkrankung in unterschiedlichen Schweregraden.
- Lebensbedrohliches Krankheitsbild, hohe Letalität insb. bei der toxisch epidermalen Nekrolyse
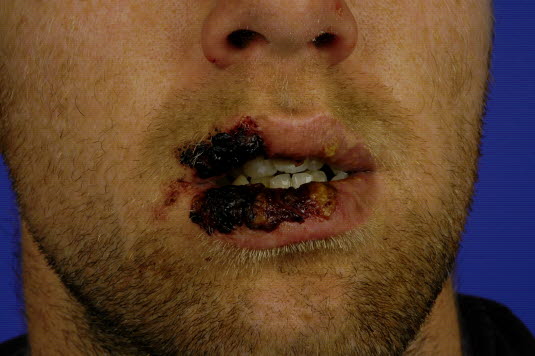 Stevens-Johnson-Syndrom
Stevens-Johnson-Syndrom - Die Diagnose Stevens-Johnson-Syndrom erfordert bis zu 10 % Epidermolyse, für die Diagnose toxische epidermale Nekrolyse wird gefordert, dass mehr als 30 % der Körperoberfläche betroffen sind.
- Meist sind Gesicht, Rumpf und die Streckseiten der Extremitäten betroffen.
- zusammenfließender Rubor (Erythrodermie), Rötung und Schwellung des Gesichts, Schmerzen, Nekrose der Haut, Blasen und Ablösung der Haut
- Positives Nikolski-Phänomen: Bei seitlicher Verschiebung der Läsionen löst sich die Epidermis leicht von der Dermis.
- Diagnose durch Hautbiopsie
Sweet-Syndrom, akute febrile neutrophile Dermatose
- Gerötete, druckempfindliche Papeln, die sich zu schmerzhaften, erythematösen Plaques und ringförmigen Läsionen an den oberen Extremitäten, dem Kopf, dem Hals, dem Handrücken und dem Rücken entwickeln.
- Ursache häufig ungeklärt, manchmal nach Infekten, bei malignen Erkrankungen oder nach Arzneimitteleinnahme
- Am häufigsten bei Frauen mittleren und höheren Alters
- Diagnose durch Hautbiopsie
Toxisches Schocksyndrom
- Durch bakterielle Exotoxine ausgelöste, immunvermittelte, fulminant verlaufende Multisystemerkrankung
- Diffuses Erythem, das einem Sonnenbrand ähnelt, besonders an Handflächen und Fußsohlen.
- Fieber, Abgeschlagenheit, Muskelschmerzen, Übelkeit, Erbrechen, Hypotonie, Diarrhö und Verwirrung
- Konjunktivale Injektion, Hyperämie der Schleimhäute (Mundschleimhaut und Genitalien)
- Blutbild ergibt Thrombozytopenie, Anlegen von Blutkulturen.
- Im späten Stadium Schuppenbildung, vor allem an den Handflächen und Fußsohlen
- Potenziell lebensbedrohliches Krankheitsbild mit Multiorganversagen, frühe Diagnose ist essenziell!
Anamnese
- Allgemeinsymptome?
- Fieber ist meist auf eine Infektion zurückzuführen, aber auch Arzneimittelreaktionen und rheumatische Erkrankungen können Fieber hervorrufen.
- Häufig mit Allgemeinsymptomen vergesellschaftet sind Roseola infantum (Exanthema subitum), Ringelröteln (Erythema infectiosum), Röteln, Scharlach, Windpocken, unspezifischer viraler Ausschlag, Meningokokkensepsis, Masern, Kawasaki-Syndrom, akutes Exanthem bei HIV.
- Andere Grunderkrankung? Chronische Erkrankung?
- Seit Langem bestehende Beschwerden?
Exposition
- Einnahme von Arzneimitteln?
- Kürzlich unternommene Reisen?
- Insektenstiche, Lyme-Borreliose, Rickettsiosen, Leishmaniose, Larva migrans?
- Exposition gegenüber Insekten?
- Insektenstiche, Lyme-Borreliose, Rickettsien, Skabies?
- Exposition gegenüber Pflanzen?
- Kontakt mit anderen kranken Personen? Ansteckende Krankheit?
- Roseola infantum (Exanthema subitum), Ringelröteln (Erythema infectiosum), Röteln, Scharlach, Windpocken, unspezifischer viraler Ausschlag, Meningokokkensepsis, Masern?
- Haustiere?
- Hobbys?
- Berufsbedingte Exposition?
- Chemische Exposition?
- Sexualanamnese?
- Neu aufgetretene systemische Symptome, insbesondere Fieber?
Angaben bezüglich der aktuellen Erkrankung
- Juckreiz?
- Skabies, Urtikaria, atopische Dermatitis, Ekzeme?
- Siehe ausführlichere Übersicht unten.
- Schmerzhafte Läsionen?
- Die meisten generalisierten Hautausschläge sind nicht schmerzhaft.
- Bei Schmerzen sollten das Sweet-Syndrom, das Kawasaki-Syndrom und das Stevens-Johnson-Syndrom in Betracht gezogen werden.
- Wo trat der Ausschlag zuerst auf?
- Auftreten atopischer Beschwerden bei Patient*in selbst oder in deren Familie (Asthma, allergische Rhinitis, Kinderekzem)?
Besondere Faktoren
- Alter
- Akute makulopapulöse Hautausschläge sind bei Kindern in der Regel auf virale Infektionen, bei Erwachsenen meist auf Arzneimittelreaktionen zurückzuführen.9
- Bestimmte Hautausschläge wie das nummuläre Ekzem, der Lichen ruber planus und die Dermatitis herpetiformis sind bei Kindern selten.
- Bestimmte Hautausschläge wie die Masern, das Kawasaki-Syndrom und Scharlach sind bei Erwachsenen selten.
Juckreiz
- Hautveränderungen, die häufig mit Juckreiz einhergehen:
- Hautveränderungen, bei denen Juckreiz ein variables Phänomen darstellt:
- Arzneimittelreaktionen, Erythema multiforme, Follikulitis, Psoriasis guttata, Kawasaki-Syndrom, Pityriasis rosea, Plaquepsoriasis, Tinea corporis, toxische epidermale Nekrolyse, toxisches Schocksyndrom, unspezifische virale Hautausschläge.
Klinische Untersuchung
Allgemeines
- Allgemeinzustand: Zeichen einer Grunderkrankung?
- Geschwollene Lymphknoten?
- Neurologischer Status?
- Fieber?
Spezielle Aspekte
- Größe der Primärläsionen
- Form der Primärläsionen
- ovale Läsionen typisch bei Pityriasis rosea
- runde Läsionen typisch bei nummulärem Ekzem
- ringförmige Läsionen typisch bei Tinea corporis
- geometrische Muster möglicherweise Zeichen einer Kontaktallergie
- Farbe
- meistens rot
- Lichen ruber planus: violett
- sekundäre Syphilis: rotbraune Läsionen
- Köbner-Phänomen
- typisch bei Psoriasis und Lichen ruber planus
- Ein unspezifischer Reiz, z. B. Kratzen, löst die typischen Effloreszenzen auf bisher gesunder Haut aus.
- Nikolski-Phänomen
- Epidermis bei seitlichem Druck leicht gegenüber der Dermis zu verschieben.
- assoziiert mit Staphylococcal Scalded Skin Syndrome und toxischer epidermaler Nekrolyse
- Hauteinblutung
- kein Verblassen bei Druck auf die Läsion (Glasspatel hilfreich!)
- Meningokokkensepsis, evtl. Rickettsiose?
- Schuppiger Hautausschlag
- Spezifische Lokalisationen
- Handflächen, Fußsohlen, Schleimhäute, Gesicht, Kopfhaut, Streck- oder Beugeseiten der Extremitäten
- Psoriasis: in der Regel nicht im Gesicht
- Handflächen und Fußsohlen sind bei den meisten generalisierten Hautausschlägen ausgespart. Ausnahmen:
- Keratosis pilaris: posterolaterale Bereiche der Oberarme
- Skabies: Finger, Übergang zwischen den Fingern, Handgelenke, Ellenbogen, Knie, Leistengegend, Gesäß, Penis, Achselhöhlen, Gürtellinie, Mammillen, Knöchel und Füße als Prädilektionsstellen
- Progression
- Bei manchen Hautausschlägen ist eine gewisse Progression zu beobachten.
- Bei der Pityriasis rosea tritt mehrere Tage vor dem generalisierten Hautausschlag häufig ein Primärmedaillon am Rumpf oder im proximalen Bereich der Extremitäten auf.
Größe der Primärläsionen
- Nadelstichgroß
- 1 mm bis 1 cm
- Psoriasis guttata, Insektenstiche, Lichen ruber planus, Miliaria rubra, Ringelröteln, Röteln, Skabies, Windpocken
- 1 bis 25 cm
- Variable Größe
- atopische Dermatitis, Kontaktdermatitis, Arzneimittelexanthem, Erythema multiforme, Ringelröteln, akutes Exanthem bei HIV, Kawasaki-Syndrom, Meningokokkensepsis, Pityriasis rosea, Plaquepsoriasis, sekundäre Syphilis, Staphylococcal Scalded Skin Syndrome, Stevens-Johnson-Syndrom, toxische epidermale Nekrolyse, unspezifisches virales Exanthem
- Erythrodermie (großflächige Maximalvariante) möglich bei:
- atopischer Dermatitis, Arzneimittelexanthem, Plaquepsoriasis, toxischem Schocksyndrom, Sézary-Syndrom.
Ergänzende Untersuchungen in der Hausarztpraxis
- Klingt der Hautausschlag nicht von selbst ab, soll darüber entschieden werden, ob weitere Untersuchungen durchgeführt werden sollen.
- Blutbild: Achtung bei Leukozytose und Thrombozytopenie, Hinweis auf systemische Beteiligung!
- CRP zur Ermittlung infektiöser Ursachen
- ggf. serologische Untersuchungen/PCR bei v. a. Röteln, Ringelröteln, Varizellen, Scharlach, HIV, Lyme-Borreliose, Lues
- Hautgeschabsel: zur Untersuchung auf Pilze (KOH) oder Skabies
- Hautbiopsie: zur Sicherung der Diagnose Lichen ruber planus, Dermatitis herpetiformis, Mycosis fungoides und Staphylococcal Scalded Skin Syndrome
Maßnahmen und Empfehlungen
Indikationen zur Überweisung
- Patient*innen sollten zur Dermatologie überwiesen werden, falls sich der Ausschlag durch die empirische Therapie nicht bessert oder sogar verschlechtert oder wenn Unklarheiten bezüglich der Diagnose bestehen.
Indikationen zur Krankenhauseinweisung
- Umgehend bei Verdacht auf eine Meningokokkensepsis, auf die toxisch epidermale Nekrolyse (TEN), auf das Staphylococcal Scalded Skin Syndrome (SSSS) und das Toxic Shock Syndrome (TSS)
Weitere Informationen
- Siehe auch Artikel Hauterkrankungen: Blickdiagnose.
Illustrationen

Windpocken

Urtikaria

Himbeerzunge beim Kawasaki-Syndrom (Quelle: Wikimedia Commons, zur Verfügung gestellt von Dong Soo Kim)

Atopisches Ekzem bei Kindern

Kontaktekzem

Arzneimittelexanthem, morbilliform

Erythema (exsudativum) multiforme

Ringelröteln

Follikulitis nach der Rasur
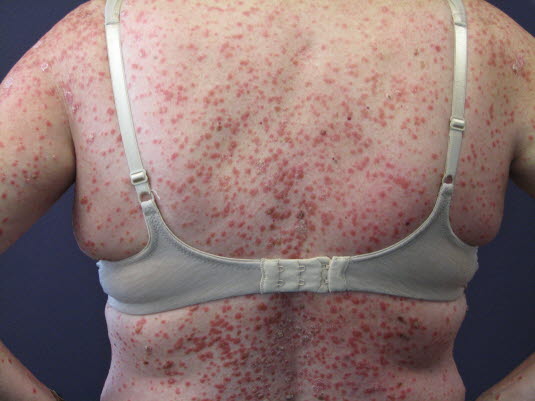
Psoriasis guttata

Lichen ruber planus

Nummuläres Ekzem

Pityriasis rosea

Psoriasis

Skabies

Tinea corporis
Scharlach, Exanthem

Röteln, Rubella

Pemphigoid, bullöses

Dermatitis herpetiformis Duhring

Erythema migrans am Arm

Mycosis fungoides

Stevens-Johnson-Syndrom
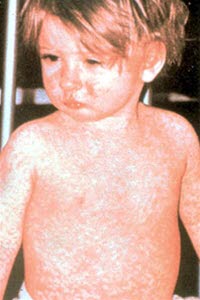
Masern (Bildquelle: CDC)

Petechien bei Meningokokkensepsis
Quellen
Literatur
- Ely JW, Stone MS. The generalized rash: Part I. Differential diagnosis. Am Fam Physician 2010; 81: 726-34. American Family Physician
- Ely JW, Stone MS. The generalized rash: Part II. Diagnostic approach. Am Fam Physician 2010; 81: 735-9. American Family Physician
- BMJ Best Practice. Erythema infectiosum. Stand 30.11.2022 (letzter Zugriff am 30.12.2022) bestpractice.bmj.com
- Reddy S, Brahmbhatt H. A Narrative Review on the Role of Acids, Steroids, and Kinase Inhibitors in the Treatment of Keratosis Pilaris. Cureus. 2021 Oct 20;13(10):e18917. www.ncbi.nlm.nih.gov
- Chiricozzi A. Psoriasis. BMJ Best Practice, Last updated: 30 Sep 2022. bestpractice.bmj.com
- Griffiths CE, Barker JN. Pathogenesis and clinical features of psoriasis. Lancet 2007; 370: 263-71. PubMed
- Ziemer M, Seyfarth F, Elsner P, Hipler UC. Atypical manifestations of tinea corporis. Mycoses 2007; 50(suppl 2): 31-35. www.ncbi.nlm.nih.gov
- O'Connell NH, Mannix M, Philip RK, et al. Infant staphylococcal scalded skin syndrome, Ireland, 2007 - preliminary outbreak report. Euro Surveill. 2007; 12. Accessed January 19, 2010. www.eurosurveillance.org
- Drago F, Rampini E, Rebora A. Atypical exanthems: morphology and laboratory investigations may lead to an aetiological diagnosis in about 70% of cases. Br J Dermatol 2002; 147: 255-60. PubMed
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren