Zusammenfassung
- Definition:Analabszesse sind die akute und Analfisteln die chronische Ausprägung desselben Leidens.
- Häufigkeit:Häufig, häufiger bei Männern.
- Symptome:Schmerzen und Schwellungen im Analbereich. Fisteln sondern Sekret ab.
- Befunde:Rötung, Schwellung und Überwärmung im Analbereich, gelegentlich Fieber, manchmal ist eine Fistelöffnung zu sehen.
- Diagnostik:Erfolgt meist klinisch.
- Therapie:Operative Behandlung.
Allgemeine Informationen
Definition
- Analabszesse (periproktitischer Abszess)
- Abszesse im Analbereich, die von Entzündungen der Proktodealdrüsen ausgehen.
- Analfisteln
- Eine Analfistel ist die chronische Ausprägungsform bzw. Folge eines Analabszesses.
Häufigkeit
- Häufig, bei Männern häufiger als bei Frauen (3:1)
- Inzidenz ca. 2:10.000 Einw./Jahr
- Die Inzidenz ist zwischen dem 30. und 50. Lebensjahr am höchsten.
- Bei 30–40 % der Patient*innen mit Analabszessen entwickelt sich eine Fistel.
Ätiologie und Pathogenese
Anorektaler Abszess
- Der Analabszess entsteht vorwiegend aus einer akuten Entzündung der Proktodealdrüsen.
- Die Proktodealdrüsen liegen auf Höhe der Linea dentata zwischen dem inneren und äußeren Schließmuskel und haben kleine Drüsengänge, die in den Analkanal münden.
- Das Erregerspektrum besteht i. d. R. aus einer Mischflora von Darm- und Hautkeimen.
- Der überwiegende Teil der Abszesse liegt oberflächlich.
Analfisteln
- Analfisteln entstehen beinahe immer aus einem vorhandenen Analabszess.
- Durch die Ausbreitung der Infektion bestimmt sich der spätere Fistelverlauf, deren Einteilung entsprechend ihrer anatomischen Lage in Beziehung zum Sphinkter erfolgt.
- Parks-Klassifikation
- intersphinktäre
- transsphinktäre
- suprasphinktäre und
- extrasphinktäre Fisteln.
- Parks-Klassifikation
- Der größte Teil der Fisteln verläuft inter- oder transsphinktär.
Disponierende Faktoren
- Entzündliche Darmerkrankungen (Morbus Crohn, Colitis ulcerosa)
- Diabetes mellitus
- Hämatologische Grunderkrankungen
- HIV
- Rauchen
- Adipositas
- Sitzende Tätigkeit/Bewegungsmangel
ICPC-2
- D95 Analfistel/perianaler Abszess
ICD-10
- K60 Fissur und Fistel in der Anal- und Rektalregion
- K60.3 Analfistel
- K60.4 Rektalfistel
- K60.5 Anorektalfistel
- K61 Abszess in der Anal- und Rektalregion
- K61.0 Analabszess
- K61.1 Rektalabszess
- K61.2 Anorektalabszess
- K61.3 Ischiorektalabszess
- K61.4 Intersphinktärer Abszess
Diagnostik
Diagnostische Kriterien
- Abszess: akut zunehmender Schmerz, perianale Schwellung, ausgeprägtes Krankheitsgefühl, teilweise Fieber
- Fisteln: Schmerzen und Sekretabsonderung
Differenzialdiagnosen
- Analfissur
- Analekzem
- Acne inversa
- Sinus pilonidalis
Anamnese
Abszess
- Starke Schmerzen
- Schwellung im Analbereich
- Allgemeines Krankheitsgefühl
- Fieber
- Schwierigkeiten bei der Defäkation
- Gelegentlich Blutauflagerungen auf dem Stuhl
- Supralevatorische (proximaler im kleinen Becken gelegene) Abszesse: eher dumpfe Schmerzen im kleinen Becken, Rückenschmerzen, Fieber, Krankheitsgefühl
Anorektalfistel
- Schmerzen und Sekretabsonderung aus der Fistelöffnung
Klinische Untersuchung
- Abszesse
- perianale Rötung, Überwärmung und Schwellung, oft deutlich fluktuierend
- Bei den seltenen pelvirektalen oder tiefen ischiorektalen Abszesse können diese typischen Zeichen fehlen.
- Analfisteln
- Die äußere Hautöffnung ist u. U. sichtbar.
- Das innere Ostium kann meist rektoskopisch gut dargestellt werden.
- Beim Abszess meist sehr starke Schmerzen
- Bei eindeutiger Klinik und OP-Indikation kann auf die digital-rektale Untersuchung verzichtet werden und diese dann in Anästhesie im Rahmen des Eingriffs erfolgen.
Ergänzende Untersuchungen
- Labor: erhöhte Leukozytenzahl
- Mit Nachweis eines äußeren Fistelostiums bzw. Abszesses ist die Operationsindikation gegeben.
- dann keine weiteren Untersuchungen erforderlich, v. a. bei Ersteingriffen1
Diagnostik bei Spezialist*innen
- Rektoskopie bei V. a. Analfistel
- Das innere Ostium kann meist rektoskopisch gut dargestellt werden. Die Rektoskopie sollte erst in Anästhesie erfolgen, um den Patient*innen Schmerzen zu ersparen.
- Bei supralevatorischen und Rezidivabszessen sowie bei komplexen Rezidivfisteln
- Endosonografie: wegen Schmerzhaftigkeit meist nur in Anästhesie möglich
- MRT
- Ileokoloskopie bei Verdacht auf eine chronisch entzündliche Darmerkrankung
Indkationen zur Klinikeinweisung/Überweisung
- Bei Abszess immer Einweisung in die Chirurgie zur zeitnahen Operation
- Bei Fistel ohne akuten Abszess Überweisung zu Chirurg*in bzw. Proktolog*in zur elektiven OP-Planung
Checkliste zur Überweisung
Analabszess, Analfistel
- Zweck der Überweisung
- Bestätigende Diagnostik? Therapie? Operation?
- Anamnese
- Wann haben die Beschwerden begonnen? Entwicklung, rezidivierend?
- Schmerzen: Lokalisation, Intensität, Relation zur Defäkation? Nässende Fistel: Sekretaustritt?
- Andere relevante Krankheiten? Regelmäßige Medikamente?
- Evtl. frühere Behandlungen?
- Klinische Untersuchung
- Allgemeinzustand? Fieber?
- Lokaler Status: Schwellung, Rötung? Fistel?
- Ggf. rektale Exploration: tastbare Schwellung, Fistel, Induration?
- Ergänzende Untersuchungen
- ggf. CRP, BSG, Leukozyten
Therapie
Therapieziele
- Ein Fortschreiten der Entzündung mit potenziell lebensbedrohlichen Komplikationen verhindern.
- Sanierung/Abheilung der Fisteln erreichen.
- Schließmuskelfunktion erhalten.
- Rezidiv verhindern.
Allgemeines zur Therapie
Abszess
- Nofallmäßige Inzision und Drainage in Allgemein- oder Regionalsanästhesie zur Verhinderung von Komplikationen
- Auch spontan perforierte Abszesse sollten operativ versorgt werden, um eine ausreichende Drainage zu gewährleisten.
Analfistel
- Konservative Behandlungsversuche, z. B. Fistelspülungen, zeigen nur in geringem Prozentsatz Heilungserfolge, sodass eine Analfistel eine OP-Indikation darstellt.
- Ziel der operativen Versorgung
- Abheilung der Fistel
- möglichst geringe Rezidivrate
- bestmögliche Erhaltung der Schließmuskelfunktion
- Eine digitalrektale Untersuchung und Rektoskopie erfolgen i. R. des Eingriffs unter Anästhesie zur Lokalisation des Fistelostiums und Untersuchung auf Vorliegen einer chronisch entzündlichen Darmerkrankung.
Empfehlungen für Patient*innen
- Ballaststoffreiche Nahrung
- Schmerzstillende Medikamente
- Tägliches Ausduschen der Wunde
Operative Therapie
Leitlinie: Operative Therapie,
Analabszess
- Abszessentlastung durch Inzision und Drainage
- je nach Lage des Abszesses über einen perianalen, transanalen oder transrektalen Zugangsweg
- Wichtig ist die ausreichende Schnittführung, um zu frühes Wiederverschließen der Wunde zu vermeiden.
Analfistel: OP-Verfahren
- Bei Identifizierung einer Fistel gibt es zwei Möglichkeiten:
- primäre Fistelspaltung, oberflächliche Lage der Fistel sowie entsprechende Erfahrung der Operateur*in vorausgesetzt
- höhere Inkontinenzrate bei primärer Fistelspaltung
- Belassen der Fistel und Sanierung in einem Zweiteingriff
- Auch Spontanverschlüsse der Fisteln bei ausreichender Drainage sind möglich.
- primäre Fistelspaltung, oberflächliche Lage der Fistel sowie entsprechende Erfahrung der Operateur*in vorausgesetzt
- Fistelspaltung: Durchtrennung des Gewebes zwischen dem Fistelgang und dem Anoderm inkl. Sphinkteranteilen
- gute Heilungsraten, aber Gefahr der Stuhlinkontinenz
- Fadendrainage
- Bei einer akuten Entzündung bzw. bei Vorliegen eines Abszesses kann zunächst eine Fadendrainage durchgeführt werden und in einem Zweiteingriff die endgültige Fistelsanierung.
- Plastischer Fistelverschluss
- Exzision der Fistel und Verschluss des inneren Fistelostiums mit Verschiebelappen
- v. a. bei hohen Analfisteln
- bessere Ergebnisse bzgl. der Inkontinenzraten
- Fistelexzision mit direkter Rekonstruktion des Sphinkterapparates durch Naht
- bessere Erfolgsraten bezüglich der Inkontinenz
- LIFT-Verfahren (Ligation of the Intersphincteric Fistula Tract)
- bei hohen Analfisteln
- Neuere Verfahren mit Intention der Schonung des Schließmuskels
- Fibrinkleber
- Kollageninjektion
- Injektion von autologen Stammzellen
- Analfistelplug (Okklusion mit Fremdmaterial)
- Laserverfahren
- OTSC (Over The Scope Clip)
- Es existieren weitere bisher noch nicht etablierte Verfahren, deren Wertigkeit noch abzuwarten ist, z. B.:
- Die Injektion von Eigenfett (vom Bauch der Patient*innen) in die Fistel.1
- In einer Studie konnten 21 von 27 Patientinnen mit anovaginalen Fisteln (77 %) mithilfe dieser Behandlung geheilt werden.2
Medikamentöse Therapie
- Eine ergänzende Therapie mit Antibiotika bleibt Ausnahmefällen vorbehalten (z. B. pararektale Ausdehnung, Immunsupression oder septische Begleitreaktionen).,
Postoperatives Management
- Sekundäre Wundheilung durch Granulation der Wunde vom Wundgrund her
- Die äußere Drainageöffnung sollte nicht vorzeitig verkleben.
- regelmäßiges Austasten der Wunde
- regelmäßiges Ausspülen der Wunde mit Leitungswasser
- Trockener Verband, keine wiederholte Tamponade
- Stuhlregulierung mit Ballaststoffen, ausreichend Flüssigkeit, evtl. Stuhlweichmacher
- z. B. indische Flohsamenschalen 2 x tgl. 1 Beutel in reichlich Wasser gelöst
Verlauf, Komplikationen und Prognose
Verlauf
- Bei zeitnaher Abszesseröffnung und ausreichender Drainage gute Prognose
- Sekundäre Wundheilung meist problemlos
- Durch Verletzung des Sphinkterapparats, v. a. bei wiederholten Eingriffen, kann es zu Stuhlschmieren und Sekretabgang bis hin zur Inkontinenz kommen.
Komplikationen
- Sepsis
- Nekrotisierende Fasziitis/Fournier-Gangrän: selten
- Inkontinenz: je größer das Ausmaß der operativen Intervention desto höher das Inkontinenzrisiko
- Narbige Zerstörung des Schließmuskels bei ausbleibender Behandlung
- Malignombildung in lang bestehenden Fistelgängen: selten
Prognose
- Die bei weitem häufigsten unkomplizierten Fistelformen und Abszesse mit oberflächlicher Lage heilen in der Regel problemlos.
- Rezidive in 2,5–57 % d. F.3
- Rezidivrisiko erhöht bei:
- hohen transsphinkären Fisteln
- fehlendem Auffinden des inneren Ostiums
- komplexen Verzweigungen der Fisteln.3
- iatrogen: unzureichende Drainage
- Das Inkontinenzrisiko ist höher bei komplexen Fisteln, Rezidiveingriffen und Durchtrennung von Anteilen des Sphinkterapparates.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
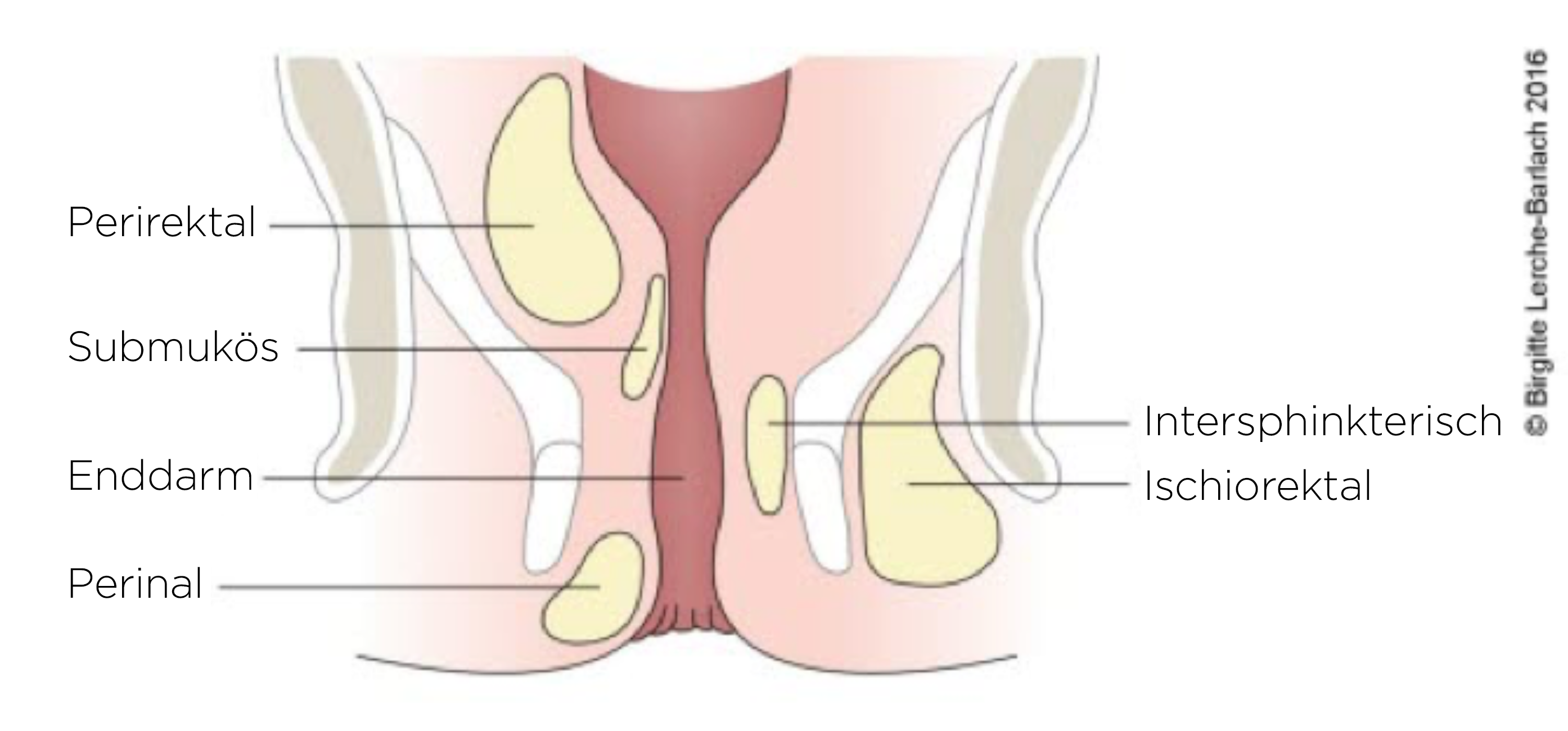
Analabszess
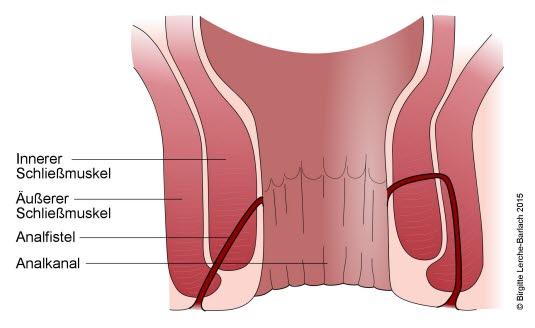
Analfistel
Quellen
Literatur
- De Weerd L, Weum S, Norderval S. Novel treatment for recalcitrant rectovaginal fistulas: fat injection. Int Urogynecol J 2015; 26(1): 139-44. pmid:25199495 PubMed
- Norderval S, Lundby L, Hougaared H, et al. Efficacy of autologous fat graft injection in the treatment of anovaginal fistulas. Tech Coloproctol 2018 Jan; 22(1): 45-51. pmid:29285682 PubMed
- Mei Z, Wang Q, Zhang Y, Liu P, Ge M, Du P, Yang W, He Y. Risk Factors for Recurrence after anal fistula surgery: A meta-analysis. Int J Surg. 2019 Sep;69:153-164. www.sciencedirect.com
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren