Zusammenfassung
- Definition:Schmerzen unterhalb des Rippenbogens und oberhalb der Gesäßfalte, die weniger als 6 Wochen anhalten.
- Häufigkeit:Bis zu 85 % der Bevölkerung sind in ihrem Leben einmal oder mehrmals von Rückenschmerzen betroffen.
- Symptome:Schmerzen im Lumbalbereich, ggf. mit Ausstrahlung in die Beine. Alarmsymptome (Red Flags) können Hinweis auf spezifische Rückenschmerzen sein.
- Befunde:Schmerzbedingte Bewegungseinschränkung und Fehlhaltung, häufig lokaler Muskelhartspann.
- Diagnostik:Anamnese und körperliche Untersuchung sind im Regelfall ausreichend. Bei fehlenden Red Flags soll auf Bildgebung verzichtet werden.
- Therapie:Aufklärung über hohe Spontanheilungsrate. Keine Bettruhe. Motivation zu Bewegung, lokale Wärme, progressive Muskelrelaxation und manuelle Therapie. Bei Bedarf NSAR.
Red Flags und abwendbar gefährliche Verläufe1
|
Red Flags |
Abwendbar gefährlicher Verlauf |
|
Höhergradige Lähmungen, Blasen-Mastdarmstörung, perianale Gefühlsstörung, Reithosenanästhesie, komplett Lähmungen |
|
|
Wandernde Schmerzen, Ausstrahlung in die Brust |
|
|
Trauma (auch Bagatelltrauma oder „Verheben“), bekannte Osteoporose, systemische Steroidtherapie, lokaler Klopfschmerz |
|
|
Fieber > 38,5 °C, nächtliche Schmerzen, Auslandsaufenthalt, Immunsuppression, konsumierende Grunderkrankung, i. v.-Drogenabusus |
Infektion, intraspinale Phlegmone, intraspinaler Abszess, Spondylodiszitis, Pyelonephritis |
|
Positive Tumoranamnese, höheres Alter, Nachtschweiß, Gewichtsabnahme, starker nächtlicher Schmerz, lokaler Klopfschmerz |
Tumor, Metastasen, pathologische Fraktur der Wirbelsäule |
|
Miktionsbeschwerden |
Allgemeine Informationen
Definition
- Kreuzschmerzen sind definiert als Schmerzen unterhalb des Rippenbogens und oberhalb der Gesäßfalte, mit oder ohne Ausstrahlung.
- Unter akuten Kreuzschmerzen werden neu aufgetretene Schmerzepisoden, die weniger als 6 Wochen anhalten, zusammengefasst.
- 6–12 Wochen: subakut
- > 12 Wochen: chronisch
Klassifikation nach Ursache
- Extravertebrale Kreuzschmerzen (ca. 2 %), Schmerzen im Lendenwirbelbereich durch andere Organe
- Nichtspezifische Kreuzschmerzen (80–90 %)
- keine eindeutigen Hinweise auf eine spezifische zu behandelnde
Ursache erkennbar - Umfasst auch funktionelle Diagnosen, z. B. Blockierung des Iliosakralgelenkes.
- Degenerative Veränderungen, wie sie regelhaft auftreten, werden im Regelfall ebenfalls als nichtspezifisch betrachtet.
- keine eindeutigen Hinweise auf eine spezifische zu behandelnde
- Spezifische Kreuzschmerzen (10–20 %)
- Somatische Ursache mit spezifischen Behandlungsoptionen, z. B. Bandscheibenvorfall, Spinalkanalstenose, entzündliche Kreuzschmerzen, Fraktur, Infektion, Tumor, Spondylolisthesis u. a.
Häufigkeit
- Kreuzschmerzen gehören zu den häufigsten Beschwerden in der Bevölkerung.
- Lebenszeitprävalenz
- bis zu 85 % der Bevölkerung
- Inzidenz
- jährlich a. 2.500–3.000 pro 100.000 Einw.
- Alter und Geschlecht
- Zwischen 30–50 Jahren ist die Inzidenz für akute Kreuzschmerzen am höchsten.
- Frauen sind etwas häufiger betroffen.
- Sozioökonomische Faktoren
- In allen Altersgruppen geben Personen mit niedrigem Sozialstatus (gemessen an Bildung, beruflicher Stellung und Einkommen) häufiger Kreuzschmerzen an als Personen mit mittlerem oder hohem Sozialstatus.
- Neben Atemwegs- und psychischen Erkrankungen führt Kreuzschmerz seit Jahren die Statistiken der Anlässe für Arbeitsunfähigkeit und medizinische Rehabilitation an.
Ätiologie und Pathogenese
- Siehe Klassifikation nach Ursache.
- Nur bei ca. 10–20 % lassen sich die Schmerzen auf spezifische Ursachen zurückführen.
- häufig funktionelle Beschwerden, z. B. durch Blockierungen, insuffizient stützende Rumpfmuskulatur oder muskuläre Dysbalancen
Disponierende Faktoren
- Akute Rückenschmerzen treten gehäuft bei insuffizienter Rumpfmuskulatur in Kombination mit schwerer körperlicher Arbeit (Heben, Verdrehen) oder statischer, monotoner Körperhaltung (z. B. langes Sitzen) auf.
- Vielzahl an Risikofaktoren für Chronifizierung von akuten Rückenschmerzen, hier nur Auswahl:
- psychosozial (Yellow Flags)
- Depressivität, Distress
- passives Schmerzverhalten: z. B. ausgeprägtes Schon- und Angst-Vermeidungsverhalten
- Rentenwunsch
- arbeitsplatzbezogen (Blue/Black Flags)
- berufliche Unzufriedenheit
- körperliche Schwerarbeit
- Vibrationsexposition
- Mobbing
- iatrogen
- lange Krankschreibung
- übertriebener Einsatz diagnostischer Maßnahmen
- sonstige
- Rauchen
- Übergewicht
- geringe körperliche Kondition
- Alkohol
- psychosozial (Yellow Flags)
ICPC-2
- L03 Untere Rückensymptome/-beschwerden
- L84 Rückensyndrom ohne Schmerzausstrahlung
ICD-10
- M54 Rückenschmerzen
Diagnostik
Diagnostische Überlegungen
- In den meisten Fällen gehen die Beschwerden innerhalb einiger Wochen spontan zurück.
- Finden sich bei Patient*innen mit Kreuzschmerzen durch Anamnese und körperliche Untersuchung beim Erstkontakt keine Hinweise auf gefährliche Verläufe oder andere ernstzunehmende Pathologien, sollen vorerst keine weiteren diagnostischen Maßnahmen durchgeführt werden.
- Alarmsymptome (Red Flags) dienen als Warnsignale für eine spezifische Ursache und sollten dringlich abgeklärt werden.1-2
- Frakturverdacht
- Trauma, entweder schwer oder auch Bagatelltrauma
- systemische Steroidtherapie
- Verdacht auf Tumor/Metastase
- positive Karzinom-Anamnese
- höheres Alter
- Nachtschweiß, Gewichtsabnahme
- starker nächtlicher Schmerz
- Verdacht auf Infektion
- Fieber
- nächtliche Schmerzen
- Auslandsaufenthalt
- Immunsuppression
- konsumierende Grunderkrankung
- i. v. Drogenabusus
- Verdacht auf Konus-Kauda-Syndrom
- höhergradige Lähmungen
- Blasen-Mastdarmstörungen
- perianale Gefühlsstörungen, Reithosenanästhesie
- komplette Lähmungen (Nerventod)
- Frakturverdacht
- Bereits zu Beginn einer Rückenschmerzepisode sollten Risikofaktoren für eine Chronifizierung abgeklärt werden.
- Es ist sehr wichtig, am Anfang den übertriebenen Einsatz von Diagnostik zu vermeiden, um einer Chronifizierung keinen Vorschub zu leisten.
Differenzialdiagnosen
- Siehe auch Symptomartikel Rückenschmerzen.
Spezifische Ursachen für Schmerzen im unteren Rücken
- Radikuläre Symptomatik durch lumbalen Bandscheibenvorfall
- Radikuläre Symptomatik durch Spinalkanalstenose (insbes. bei älteren Patient*innen), Leitsymptom Claudicatio spinalis
- Vertebrale Kompressionsfraktur/Sinterungsfraktur
- als Folge von Osteoporose oder Metastasen
- Höhergradige Spondylolisthesis
- Piriformis-Syndrom: verursacht ischiasähnliche Symptome (L5/S1)
- Schwere Grunderkrankung (selten)
- Knochenmetastasen
- Tumorerkrankungen der Wirbelsäule
- multiples Myelom
- Spondylodiszitis
- Bauchaortenaneurysma
- intraspinale Tumoren
Anamnese
- Erfassen von Red Flags und Yellow Flags
- Insbesondere die psychosozialen und arbeitsplatzbezogenen Risikofaktoren sollen von Beginn der Kreuzschmerzen an und im Behandlungsverlauf berücksichtigt werden.
- Dauer der Beschwerden (akut/subakut/chronisch)
- Ausstrahlung
- radikulär (dermatombezogen bei Affektion von Spinalnerv)
- pseudoradikulär (z. B. nur gluteal oder bis in proximalen Oberschenkel bei Blockierung vom Sakroiliakalgelenk)
- Vorerkrankungen/Voroperationen der Wirbelsäule
- Subjektive Krankheitstheorie
- Bereits durchgeführte Therapiemaßnahmen
Klinische Untersuchung
- Liegen anamnestisch keine Red Flags vor und schildern die Personen Beschwerden im Rücken ohne aktuelle oder zurückliegende Hinweise auf eine Nervenkompression (Begleitsymptomatik wie z. B. Ausstrahlung der Schmerzen ins Bein), genügt eine Basisdiagnostik.
Basisuntersuchungen
- Inspektion
- Allgemeinzustand, körperliche Beeinträchtigung, Haltung, Beckenstand, Deformitäten, Verletzungszeichen, Haut
- Palpation der lokalen Muskulatur und der begleitend betroffenen Muskulatur auf Schmerzhaftigkeit und Verspannung
- Lokaler Druck- oder Klopfschmerz des Processus spinosus
- V. a. Fraktur
- Orientierende Beweglichkeitsprüfung: Ante-, Retro-, Lateralflexion der LWS
- Die diagnostische Aussagefähigkeit ist begrenzt, hilft aber beim Monitoring des Krankheitsverlaufes.
- Lasègue-Zeichen, evtl. ergänzend Bragard-Test
- Radikulopathie oder Nervendehnung
- Untersuchung des sakroiliakalen Gelenks (SIG)
- lokale Schmerzpalpation
- Schmerzprovokation durch Kompression des Gelenkes
- Beispielhafte Untersuchungsdurchführung: Patient*in in Rückenlage. Untersucher*in mit gekreuzten Armen, Hände auf rechter und linker Spina iliaca anterior superior von Patient*in. Druck der Hände nach lateral führt zu Kompression des SIG.
- alternativ Patrick-Faber-Test
Spezielle Untersuchungstechniken
- Lasègue-Test3
- Durchführung: Untersuchung in Rückenlage. Den Fuß mit gestrecktem Knie langsam bis ca. 60 Grad anheben oder bis die Bewegung aus Schmerzgründen nicht weitergeführt werden kann.
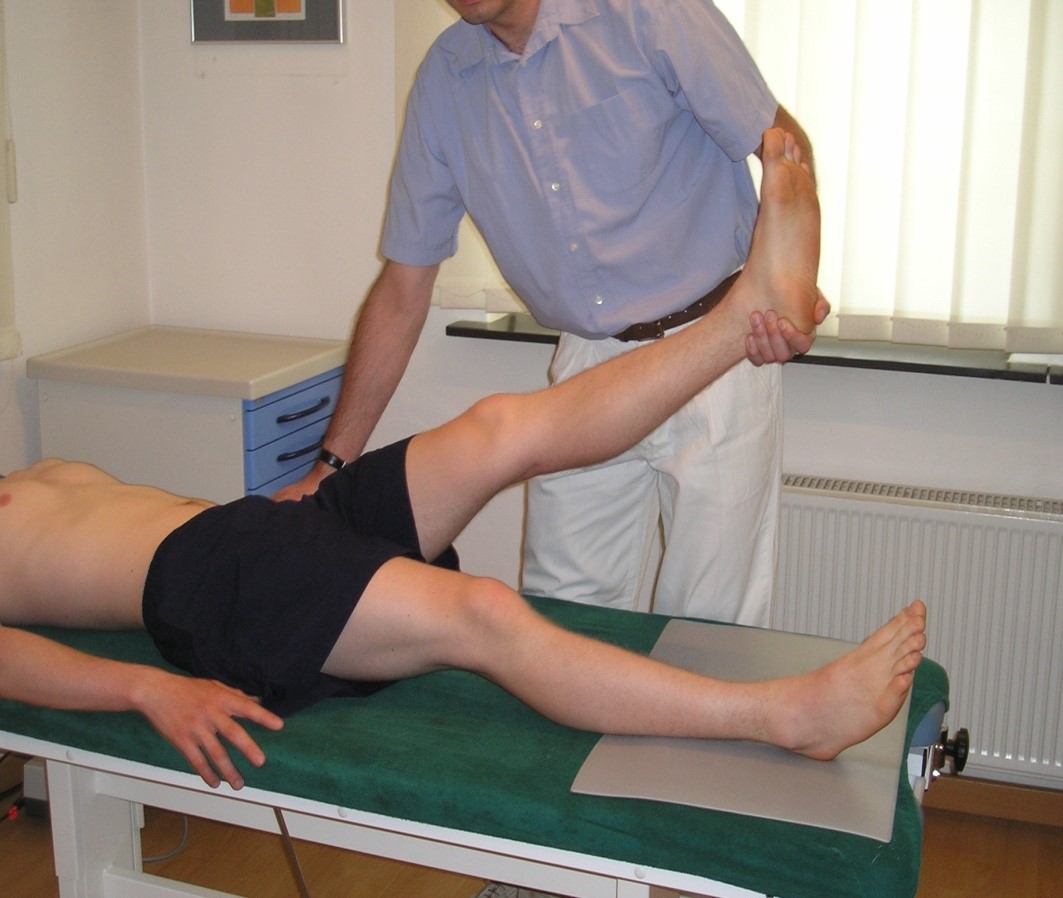 Lasègue-Test
Lasègue-Test- Bei einschießender oder verstärkter Schmerzausstrahlung bis unterhalb des Knies ist der Test positiv (L4, L5 und S1): Hierbei ist anzugeben, bis wohin der Schmerz ausstrahlt (Sensitivität ca. 90 %, Spezifität ca. 30–40 %).
- Ziehen in der Oberschenkelrückseite bei verkürzter ischiokruraler Muskulatur tritt häufig auf und ist nicht auf eine Nervenwurzelbeteiligung zurückzuführen.
- gekreuzter Lasègue
- Schmerzausstrahlung in das gegenüberliegende Bein
- umgekehrter Lasègue (Dehnungszeichen des N. femoralis; keine Routineuntersuchung)
- Untersuchung in der Bauchlage. Das Bein langsam anheben (Dehnung in der Hüfte).
- Positive Zeichen bei Schmerzaustrahlung anteromedial in den Oberschenkel (L3) und anteromedial in die Hüfte und den oberen Teil des Oberschenkels (L2) – ggf. auch bei L4-Ischias positiv.
- positiv auch bei Meralgia paraesthetica
- Durchführung: Untersuchung in Rückenlage. Den Fuß mit gestrecktem Knie langsam bis ca. 60 Grad anheben oder bis die Bewegung aus Schmerzgründen nicht weitergeführt werden kann.
- Neurologische Untersuchung (Kraft/Sensibilität/Reflexe) bei Verdacht auf Nervenwurzelbeteiligung
- Plantarflexion des Sprunggelenks: Auf Zehenspitzen gehen (S1).
- Dorsalextension des Sprunggelenks: Fersengang (L5)
- Insbesondere Dorsalextension der Großzehe überprüfen, da Kraftdefizite hier sensibler feststellbar als bei gesamtem Sprunggelenk.
- Streckung des Knies: Einbeinig in die Hocke gehen und aufstehen (L4).
- Sensibilitätsprüfung: Dermatome L4, L5 und S1
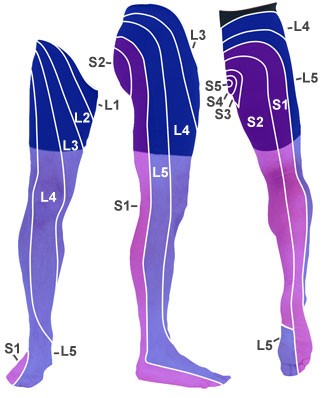 Dermatome
Dermatome- Tipp: Den Fußrand medial (L4), den Fußrücken (L5) und den Fußrand lateral (S1) leicht bestreichen.
- Patellarsehnenreflex (L4) und Achillessehnenreflex (S1)
- Siehe auch Tabelle Kreuzschmerzen, Kennmuskeln und Reflexe für die neurologische Höhendiagnostik.
- Patrick-Faber-Test
- Zunächst wird über eine forcierte Innenrotation eine Hüftgelenksaffektion ausgeschlossen.
- Dann wird das im Knie gebeugte und außenrotierte Bein unter Fixierung des Beckens auf der Gegenseite forciert abduziert. Der Fuß des angewinkelten Beins kann neben oder auf dem Knie des anderen Beins liegen. Der Oberschenkel dient dabei als Hebel, mit dem Druck über das Hüftgelenk auf das ISG weitergeleitet wird.
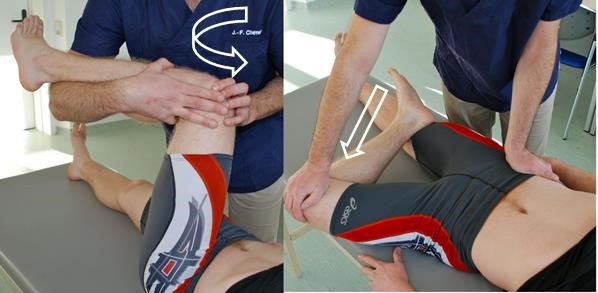 Patrick-Faber-Test
Patrick-Faber-Test - Positiv, wenn der Schmerz in der Hüfte oder Gesäßgegend durch das Manöver ausgelöst oder verstärkt werden kann. Nicht als positiv gewertet wird ein Dehnungsschmerz der Adduktorenmuskulatur.
Ergänzende Untersuchungen in der Hausarztpraxis
- Sind bei akuten Rückenschmerzen in der Regel nicht erforderlich.
- Nur zur differenzialdiagnostischen Abklärung bei Warnsignalen, z. B.:
- CRP und Leukozyten bei V. a. Spondylodiszitis
- Elektrophorese bei V. a. Plasmozytom
- BSG und LDH bei V. a. Malignom.
Diagnostik bei Spezialist*innen
Bildgebende Verfahren
- Bei akuten und rezidivierenden Kreuzschmerzen soll ohne relevanten Hinweis auf gefährliche Verläufe oder andere ernstzunehmende Pathologien in Anamnese und körperlicher Untersuchung keine bildgebende Diagnostik durchgeführt werden.
- Bei Patient*innen mit anhaltenden aktivitätseinschränkenden oder progredienten
Kreuzschmerzen (nach 4–6 Wochen) trotz leitliniengerechter Therapie
soll die Indikation für eine bildgebende Diagnostik überprüft werden. - Die Wiederholung der Bildgebung ohne relevante Änderung des klinischen Bildes soll nicht erfolgen.
- MRT
- bei radikulärer Symptomatik
- Röntgen
- bei Verdacht auf Spondylolisthesis, Fraktur oder Tumor/Metastasen
Indikationen zur Überweisung
- Überweisung an Spezialist*in
- Liegen Red Flags vor, sollen je nach Verdachtsdiagnose und Dringlichkeit weitere bildgebende oder Laboruntersuchungen und/oder Überweisungen in spezialisierte ärztliche Behandlungen eingeleitet werden.
- Wenn die Arbeitsunfähigkeit länger als 2 Wochen andauert, sollten die Erstversorgenden die Hinzuziehung weiterer Fachdisziplinen erwägen.
- Einweisung in Krankenhaus
- spezifische Rückenschmerzen mit dringendem Handlungsbedarf: Spondylodiszitis, Tumoren, Kauda-Syndrom, höhergradige Paresen
- Bei Berufstätigen ist die Indikation zu einer Rehabilitation zu prüfen.
Therapie
Therapieziele
- Schmerzen lindern und normale Aktivitäten wieder aufnehmen.
- Chronifizierung und langfristige krankheitsbedingte Fehlzeiten vermeiden.
Allgemeines zur Therapie
- Bei einer spezifischen Ursache soll eine zielgerichtete Therapie erfolgen.
- Die Empfehlungen zur Therapie der Rückenschmerzen beziehen sich auf die Nationale Versorgungsleitlinie.
- Meist bessern sich akute Kreuzschmerzen von allein und brauchen keine spezifische Behandlung.
- Bewegung statt Bettruhe
- Patient*innen sollen zur Beibehaltung von körperlicher Aktivität aufgefordert und von Bettruhe soll abgeraten werden.
- Schmerzmittel: So viel wie nötig, so wenig wie möglich.
- Nicht-steroidale Antirheumatika sind die am ehesten empfohlenen Schmerzmittel.
- Siehe Medikamentöse Therapie.
- Massage, Akupunktur und andere passive Maßnahmen
- Alles, was Passivität fördert, soll nicht oder nur in Verbindung mit aktivierenden Maßnahmen eingesetzt werden.
- Den Schmerz frühzeitig multidisziplinär angehen.
- Bessern sich Kreuzschmerzen nach einigen Wochen nicht, soll die weitere Therapie multidisziplinär geplant werden.
- Halten Schmerzen länger als 6 Wochen an, soll den Patient*innen eine multimodale Therapie angeboten werden, die Schmerz-, Psycho- und Bewegungstherapien kombiniert.
Empfehlungen für Patient*innen
- Bettruhe vermeiden.
- Mobilisation
- Eine frühe, schrittweise Mobilisation nach der Akutphase trägt entscheidend dazu bei, eine Chronifizierung zu verhindern.
- Stufenweise Wiedereingliederung erwägen.4
- Analgesie
- Um die Mobilisation zu ermöglichen, kann auf Schmerzmittel zurückgegriffen werden.
- Dabei sind NSAR die bevorzugte Präparatgruppe.
- Wärme
- Die Wärmebehandlung hat sich für die Schmerzlinderung und für eine leichte Funktionsverbesserung als günstig erwiesen.5
- Verzicht auf Belastung
- Schweres Heben und Verdrehbewegungen sollen gemieden werden.
- Training
- regelmäßige Übungen für Bauch- und Rückenmuskulatur6-7
- Schmerzlinderung
- leicht positive Wirkung auf krankheitsbedingte Fehlzeiten
- regelmäßige Übungen für Bauch- und Rückenmuskulatur6-7
Medikamentöse Therapie
- Nicht-steroidale Antirheumatika (NSAR) sind die am ehesten empfohlenen Schmerzmittel.
- Tagesdosis von bis zu 1,2 g Ibuprofen, 100 mg Diclofenac oder 750 mg Naproxen sollte nicht überschritten werden.
- Bei unzureichender Wirkung kann die Dosis kurzzeitig unter Beachtung und ggf. Prophylaxe der möglichen Nebenwirkungen auf bis 2,4 g Ibuprofen, 150 mg Diclofenac oder 1,25 g Naproxen erhöht werden, aber grundsätzlich gilt, dass NSAR in der niedrigsten effektiven Dosis für die kürzestmögliche Zeit eingesetzt werden.
- NSAR sollen nicht parenteral verabreicht werden.
- COX-2-Hemmer oder Metamizol (z. B. Etoricoxib 60 mg oder Metamizol 500 mg) können eingesetzt werden, wenn NSAR kontraindiziert sind oder nicht vertragen werden.
- Paracetamol sollte nicht zur Behandlung nichtspezifischer Kreuzschmerzen angewendet werden.
- Muskelrelaxanzien sollen nicht angewendet werden.
- Gabapentin, Pregabalin, Topiramat und Carbamazepin sollten nicht zur Behandlung nichtspezifischer Kreuzschmerzen angewendet werden.
- Antidepressiva sollten nicht zur Behandlung nichtspezifischer Kreuzschmerzen angewendet werden.
- Antidepressiva können zur Behandlung chronischer nichtspezifischer Kreuzschmerzen bei Vorliegen einer komorbiden Depression oder Schlafstörung angewendet werden.
- Opioide können zur Behandlung akuter nichtspezifischer Kreuzschmerzen bei fehlendem Ansprechen oder Vorliegen von Kontraindikationen gegen nicht-opioide Analgetika angewendet werden (z. B. Tilidin/Naloxon 50/4 mg).
- Opioide können zur Behandlung chronischer nichtspezifischer Kreuzschmerzen als eine Therapieoption für 4–12 Wochen angewendet werden.
- Die Opioidtherapie soll regelmäßig reevaluiert werden, bei akuten nichtspezifischen Kreuzschmerzen nach spätestens 4 Wochen, bei chronischen Kreuzschmerzen nach spätestens 3 Monaten.
- Die kurz, mittel- und langfristige Anwendung opioidhaltiger Analgetika soll auf Betroffene mit einem nach ärztlicher/psychologischer/physiotherapeutischer Einschätzung relevanten somatischen Anteil in der Schmerzentstehung und -aufrechterhaltung und unzureichendem Ansprechen auf nichtmedikamentöse Therapien beschränkt werden.
Nichtmedikamentöse Therapie
- Akupunktur
- Akupunktur kann zur Behandlung akuter nichtspezifischer Kreuzschmerzen bei unzureichendem Erfolg symptomatischer und medikamentöser Therapien in Kombination mit aktivierenden Maßnahmen in möglichst wenigen Sitzungen angewendet werden.
- Keine Bettruhe
- Den Betroffenen soll von Bettruhe abgeraten werden.
- Bewegung und Bewegungstherapie
- Bewegungstherapie, kombiniert mit edukativen Maßnahmen nach verhaltenstherapeutischen Prinzipien, kann zur Behandlung akuter nichtspezifischer Kreuzschmerzen bei unzureichendem Heilungsverlauf und Einschränkungen der körperlichen Funktionsfähigkeit zur Unterstützung der körperlichen Aktivität angewendet werden.
- Entspannungsverfahren (progressive Muskelrelaxation)
- Bei erhöhtem Chronifizierungsrisiko kann das Entspannungsverfahren „Progressive Muskelrelaxation“ zur Behandlung akuter und subakuter nichtspezifischer Kreuzschmerzen angewendet werden.
- Manuelle Therapie
- Manipulation/Mobilisation kann zur Behandlung nichtspezifischer Kreuzschmerzen angewendet werden.
- Wärme
- Wärmetherapie kann im Rahmen des Selbstmanagements in Kombination mit aktivierenden Maßnahmen zur Behandlung nichtspezifischer Kreuzschmerzen angewendet werden.
Nicht empfohlene Maßnahmen
- Abgesehen von den im Abschnitt Nichtmedikamentöse Therapie genannten Maßnahmen wird von allen anderen Therapien abgeraten.
- Nicht empfohlen bei akuten Rückenschmerzen werden somit u. a.:
- Ergotherapie
- Massagen
- TENS
- Kinesio-Taping
- Traktion mit Gerät
- perkutane Therapieverfahren (Injektionstherapien).
Operative Therapie
- Nur indiziert bei spezifischen Rückenschmerzen, wie z. B. Bandscheibenvorfall mit Paresen oder Störungen der Blasenfunktion (Kauda-Syndrom).
Prävention
- Körperliche Aktivität und Bewegung
- Körperliche Bewegung soll den Betroffenen zur Vermeidung oder Verkürzung von Kreuzschmerzepisoden und Arbeitsunfähigkeit empfohlen werden.
- Die Form der Bewegung soll sich nach den individuellen Präferenzen und Voraussetzungen der Betroffenen richten.
- Edukation (Information/Schulung)
- Information und Schulung – basierend auf einem biopsychosozialen Krankheitsmodell über die Entstehung und den Verlauf von Kreuzschmerzen – sollten in die Prävention einbezogen werden.
- Maßnahmen am Arbeitsplatz
- Maßnahmen am Arbeitsplatz (ergonomische Gestaltung, Verhaltensprävention, Förderung der Arbeitsplatzzufriedenheit) sollten zur Prävention von Kreuzschmerzen eingesetzt werden.
Verlauf, Komplikationen und Prognose
Verlauf
- Bei den meisten Patient*innen mit akuten Rückenschmerzen kommt es innerhalb weniger Wochen zu einer signifikanten Verbesserung.
- Die stärkste Symptomverbesserung ist innerhalb der ersten 6 Wochen zu verzeichnen, danach verlangsamt sich die Verbesserung.
- Mehr als 80 % der krankgeschriebenen Patient*innen kehren innerhalb von 2–4 Wochen an ihren Arbeitsplatz zurück.8 Die durchschnittliche Arbeitsunfähigkeit beträgt 2–3 Wochen.
- Bei ca. 2/3 der Patient*innen kommt es innerhalb des ersten Jahres nach einer akuten Episode zu erneuten Rückenschmerzen.
Komplikationen
- Es besteht die Gefahr der Chronifizierung und Erwerbsunfähigkeit.
Prognose
- Die Mehrheit der Patient*innen kehrt an den Arbeitsplatz zurück.
- 68 % nahmen innerhalb eines Monats
- 85 % innerhalb von 6 Monaten und
- 93 % nach 6 Monaten die Arbeit wieder auf.
Prognostisch negative Faktoren bei unspezifischen Kreuzschmerzen
- Siehe die o. g. Risikofaktoren für Chronifizierung.
Verlaufskontrolle
- Im Regelfall ist keine Verlaufskontrolle notwendig, da ein großer Teil innerhalb von 2 Wochen wieder arbeiten geht.
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Über die Bedeutung von körperlicher Aktivität
- Über die Bedeutung anderer zugrunde liegender Umstände
- Falls die Patient*innen Bildgebung wünschen: Weisen Sie darauf hin, dass diese bei akuten Rückenschmerzen nicht indiziert ist.
Patienteninformationen in Deximed
Illustrationen

Dermatome
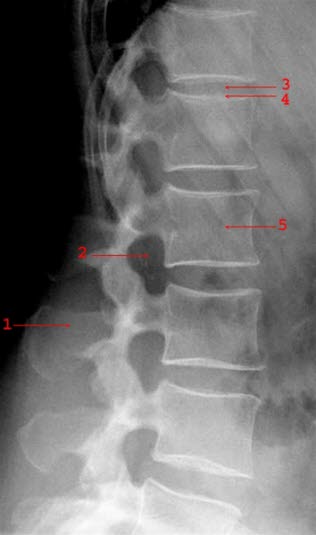
Lendenwirbelsäule seitlich: Dornfortsatz (1), Neuroforamen (2), Bandscheibe (3), Wirbelkörperdeckplatte (4), Wirbelkörper (5)
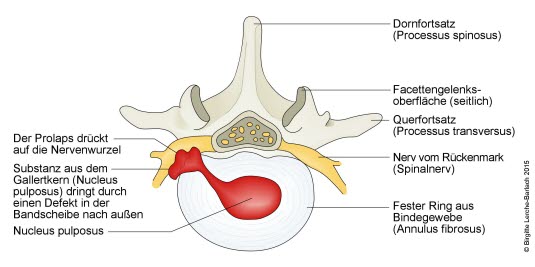
Bandscheibenvorfall (Gallertkern), der durch Risse des Faserrings austritt (Draufsicht).

Patrick-Faber-Test

Lasègue-Test
Quellen
Literatur
- Verhagen AP, Downie A, Popal N, Maher C, Koes BW.Red flags presented in current low back pain guidelines: a review. Eur Spine J. 2016 Sep;25(9):2788-802 www.ncbi.nlm.nih.gov
- Casser HR, Seddigh S, Rauschmann M: Acute lumbar back pain—investigation, differential diagnosis and treatment. Dtsch Arztebl Int 2016; 113: 223–34 www.aerzteblatt.de
- van der Windt DA, et al. Physical examination for lumbar radiculopathy due to disc herniation in patients with low-back pain. Cochrane Database Syst Rev. 2010. www.ncbi.nlm.nih.gov
- Staal JB, Hlobil H, Twisk JWR, et al. Graded activity for low back pain in occupational health care. Ann Intern Med 2004; 140:77-84. annals.org
- French SD, Cameron M, Walker BF, Reggars JW, Esterman AJ. Superficial heat or cold for low back pain. Cochrane Database of Systematic Reviews 2006, Issue 1. Art. No.: CD004750. DOI: 10.1002/14651858.CD004750.pub2. DOI
- Smith BE, Littlewood C, May S. An update of stabilisation exercises for low back pain: a systematic review with meta-analysis. BMC Musculoskelet Disord. 2014 Dec 9;15:416. doi: 10.1186/1471-2474-15-416. pubmed.ncbi.nlm.nih.gov
- Schaafsma FG, Whelan K, van der Beek AJ, et al. Physical conditioning as part of a return to work strategy to reduce sickness absence for workers with back pain. Cochrane Database of Systematic Reviews 2013, Issue 8. Art. No.: CD001822. DOI: 0.1002/14651858.CD001822.pub3 Cochrane (DOI)
- Pengel LHM, Herbert RD, Maher CG, Refshauge KM. Acute low back pain: systematic review of its prognosis. BMJ 2003; 327: 323-8. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung Allgemeinmedizin, Münster
- Jean-François Chenot, Prof. Dr. med., Facharzt für Allgemeinmedizin, Institut für Community Medicine, Universitätsmedizin Greifswald (Review)