Zusammenfassung
- Definition:Traumatische Schädigungen des Plexus brachialis mit variablem Schweregrad und klinischem Erscheinungsbild.
- Häufigkeit:Keine exakten Daten zur Inzidenz. Überwiegend junge Männer nach Zweiradunfällen, seltener nach Sportverletzungen, betroffen.
- Symptome:Neuropathische Schmerzen in der Hals-Schulter-Region mit Ausstrahlung in die obere Extremität sowie sensible und/oder motorische Defizite.
- Befunde:Abhängig von Ausmaß und Lokalisation Sensibilitätsstörungen, Paresen, abgeschwächte Reflexe, positives Hoffmann-Tinel-Zeichen. Bei unterer Plexusschädigung ggf. Horner-Syndrom.
- Diagnostik:Klinisch-neurologischer Befund inkl. Einzelkraftprüfung, bildgebende Diagnostik (insbesondere MR-Neurografie) sowie elektrophysiologische Untersuchungen.
- Therapie:Bei inkompletter Schädigung meist konservative Therapie mit Unterstützung der spontanen Reinnervation. Im Falle ausbleibender Besserung oder bei schwerer Schädigung verschiedene operative Therapien möglich.
Allgemeine Informationen
Definition
- Traumatische Verletzung des Plexus brachialis (Armplexus) mit Schmerzen sowie motorischen und sensiblen Defiziten
- Die Variabilität der klinischen Manifestationen ist aufgrund unterschiedlicher Verletzungsmuster groß.
Häufigkeit
- Traumatische Nervenverletzungen insgesamt treten bei etwa 1,5–2 % aller Unfälle auf.
- Die genaue Inzidenz von Verletzungen des Plexus brachialis ist unbekannt.1
- Häufig bei Motorradunfällen (bis zu 80 %)1
- Männer zwischen 15 und 25 Jahren sind am häufigsten betroffen.2
Ätiologie und Pathogenese
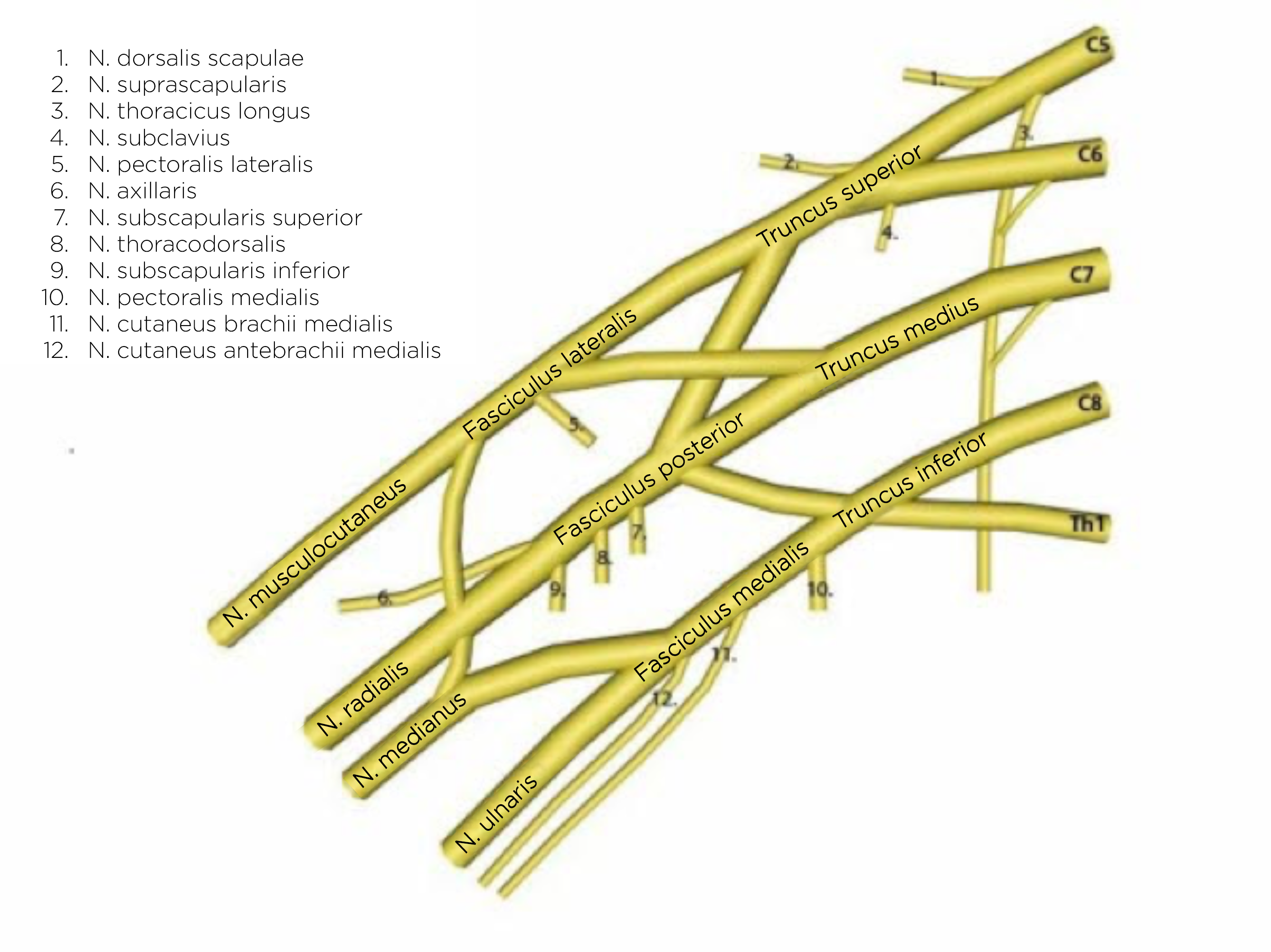
Anatomie des Plexus brachialis2
- Der Plexus brachialis besteht aus Anteilen der Nervenwurzeln C5 bis Th1.
- Im Verlauf bilden sich aus den Nervenwurzeln die Primärstränge (Trunci), die in die Sekundärstränge (Faszikel) und letztlich die Ästen der Armnerven übergehen.
- Primärstränge (supraklavikulär)
- Truncus superior (C5, C6)
- Truncus medius (C7)
- Truncus inferior (C8, Th1)
- Sekundärstränge (infraklavikulär)
- Fasciculus posterior (bildet N. axillaris, N. radialis)
- Fasciculus lateralis (bildet N. musculocutaneus, N. medianus)
- Fasciculus medialis (bildet N. medianus und N. ulnaris)
Ätiologie
- Ursachen
- Verletzungsmechanismus2-3
- meist geschlossene Verletzungen durch Zugkräfte mit Zerrung/Dehnung der Plexusanteile oder Ausriss der Nervenwurzel
- Hochrasanztrauma mit Kopfwendung von der Schulter führt eher zur Verletzung des oberen Plexus brachialis.
- Unfall mit Abduktion des gestreckten Armes überkopf und Traktion führt eher zur Verletzung des unteren Plexus brachialis.
- Klassifikation
- offene Plexusläsion
- selten
- z. B. Schnitt- und Schussverletzungen
- geschlossene Plexusläsion
- deutlich häufiger
- Einteilung der Nervenverletzung nach Schweregrad
- Klassifikation nach Sunderland in Grad 1–5
- Klassifikation nach Millesi Typ A–C
- offene Plexusläsion
Klassifikation nach Lokalisation,
- Läsionen der Primärstränge (Trunci)
- obere Armplexusläsion (Duchenne-Erb)
- motorisches Defizit: Abduktion und Außenrotation der Schulter, Beuger des Ellenbogens
- sensibles Defizit: Außenseite der Schulter und radialer Unterarm
- mittlere Armplexusläsion (kaum isoliert)
- motorisches Defizit: M. triceps brachii, M. pectoralis
- sensibles Defizit: mittlere Finger
- untere Armplexusläsion (Déjerine-Klumpke)
- motorisches Defizit: Handbeuger und lange Fingerbeuger
- sensibles Defizit: ulnare Seite von Hand und Unterarm
- Horner-Syndrom
- obere Armplexusläsion (Duchenne-Erb)
- Läsionen der Sekundärstränge (Faszikel)
- dorsaler Faszikel
- motorisches Defizit: M. deltoideus, M. triceps, Hand- und Fingerstrecker
- sensibles Defizit: lateraler Oberarm, radialer Unterarm
- lateraler Faszikel
- motorisches Defizit: M. biceps brachii, M. pronator teres
- sensibles Defizit: radiale Seite von Unterarm und Hand
- medialer Faszikel
- motorisches Defizit: Fingerflexoren, Mm. interossei, Thenar
- sensibles Defizit: ulnare Hand
- dorsaler Faszikel
Begleitverletzungen1
- Schädel-Hirn-Trauma (34,2 %)
- Frakturen langer Röhrenknochen (38,8 %)
- Fraktur der Klavikula (25,9 %)
- Thoraxtrauma (12,9 %)
Prädisponierende Faktoren
ICPC-2
- N81 Verletzung Nervensystem, andere
ICD-10
- S14 Verletzung der Nerven und des Rückenmarkes in Halshöhe
- S14.2 Verletzung von Nervenwurzeln der Halswirbelsäule
- S14.3 Verletzung des Plexus brachialis
Diagnostik
Diagnostische Kriterien
- Diagnosestellung beruht auf:2
- der Anamnese zum Verletzungsmechanismus
- dem klinisch-neurologischen Befund
- den bildgebenden und elektrophysiologischen Untersuchungen.
Differenzialdiagnosen
- Rückenmarksverletzung und Querschnittlähmung
- Thoracic-outlet-Syndrom
- Neuralgische Amyotrophie
- Klavikulafraktur
- Schulterluxation
- Wirbelkörperfraktur
Anamnese
- Verletzung
- Zeitpunkt des Traumas
- Verletzungsmechanismus
- Begleitverletzungen
- z. B. Schädel-Hirn-Trauma oder Klavikulafraktur
- Voroperationen
- z. B. nach Polytrauma: Osteosynthesen, Gefäßversorgung
- Schmerzen
- Intensität
- Schmerzqualität
- Ausstrahlung
- Sensibilitätsausfälle
- z. B. Missempfindungen (Dys- oder Parästhesien) oder Taubheit (Hypästhesie)
- Motorische Ausfälle (Paresen)
- Koordinationsstörungen oder Kraftminderung der Hand oder des Arms
Klinische Untersuchung
Allgemeine körperliche Untersuchung
- Inspektion und Palpation der Schulter-Arm-Region
- Verletzungsfolgen, Asymmetrie, Narben
- Fehlstellungen (Rotatorenmanschette)
- Bewegungsumfang
- aktiver und passiver Bewegungsumfang im Schulter-, Ellenbogen- und Handgelenk
- Augen
- Ptosis (tiefstehendes Augenlid) und Miosis als Hinweise auf Horner-Syndrom (C8, Th1)
- Muskulatur im Seitenvergleich
- Muskelatrophien erst bei länger zurückliegender Verletzung
- Dyspnoe
- bei begleitender Verletzung der Lunge oder des N. phrenicus
Neurologische Untersuchung
- Prüfung der Sensibilität
- Prüfung der Motorik
- Prüfung der Reflexe
- Bizepssehnenreflex (C5, C6) und Trizepssehnenreflex (C7, C8)
- abgeschwächte Muskeleigenreflexe im betroffenen Versorgungsgebiet
- Tinel-Zeichen
- Perkussion der Fossa supra- oder infraclaviculares führt zu elektrisierenden, ausstrahlenden neuropathischen Schmerzen
- Bei Auffälligkeiten der unteren Extremitäten ist der Ausschluss einer Rückenmarksverletzung erforderlich.2
Kraftprüfung
- Untersuchung durch Einzelkraftprüfung im Seitenvergleich
- Graduierung der Paresen nach Kraftgrad
- 0: keine Kontraktion
- 1: tastbare Zuckung und Spur einer Kontraktion
- 2: aktive Bewegung möglich unter Aufhebung der Schwerkraft
- 3: aktive Bewegung möglich gegen die Schwerkraft
- 4: aktive Bewegung möglich gegen Widerstand
- 5: normale Kraft
Diagnostik bei Spezialist*innen
Bildgebende Untersuchungen
- Röntgen und CT
- häufige initiale Diagnostik nach Trauma
- Untersuchung auf Begleitverletzungen (z. B. Frakturen) und Zwerchfellhochstand (Mitbeteiligung N. phrenicus)
- MRT des Plexus brachialis
- MR-Neurografie ist der Goldstandard in der Diagnostik.2
- frühzeitige Durchführung, bei möglichem Nervenwurzelausriss bis 6 Wochen nach Trauma
- Hochauflösende Nervensonografie2
- Untersuchung der Armnerven und ggf. auch des Plexus brachialis
Elektrophysiologische Untersuchungen
- Elektromyografie (EMG)2
- Durchführung erst etwa 3 Wochen nach Trauma sinnvoll
- Wiederholung ca. alle 4 Wochen zur Verlaufskontrolle der spontanen Reinnervation
- Untersuchung der Kennmuskeln und der tiefen paraspinalen Muskulatur
- Elektroneurografie (ENG)2
- motorische und sensible Neurografie zum Nachweis und Ausmaß einer Schädigung der peripheren Nerven
Indikationen zur Überweisung
- Abhängig von der Art und dem Ausmaß der Verletzung
- Bei akuter Verletzung mit sensiblen oder motorischen Defiziten Krankenhauseinweisung erwägen.
- bei anhaltenden Defiziten nach zurückliegendem Trauma Überweisung zu Neurolog*innen
- Bei geringgradigem Trauma und reiner Schmerzsymptomatik ggf. Spontanverlauf abwarten.
Therapie
Therapieziele
- Schmerzen lindern
- Sensible oder motorische Defizite bessern
- Funktion der betroffenen Extremität erhalten
Allgemeines zur Therapie
- Bei inkompletten Plexusläsionen ist eine spontane Reinnervation (Nervenregeneration) zu erwarten.
- Grundsätzliche Therapieansätze
- konservative Therapien
- operative Therapien
Konservative Therapie
- Analgesie
- Siehe auch Artikel Neuropathische Schmerzen.
- eingesetzte Substanzen
- Carbamazepin, Oxcarbazepin, Gabapentin, Pregabalin, trizyklische Antidepressiva, Opioide
- transkutane elektrische Nervenstimulation (TENS)
- Physiotherapie
- Ergotherapie
- Elektrotherapie
- Kann eine Muskelatrophie verzögern, bis die Nervenregeneration abgeschlossen ist.
- Rehabilitationsmaßnahmen
Operative Therapie
- Indikationen2
- unzureichende Regeneration unter konservativer Therapie (nach ca. 3–6 Monaten)
- unmögliche spontane Reinnervation
- offene Plexusläsionen oder raumfordernde Hämatome
- Behandlung im multidisziplinären Team an spezialisierten Zentren empfohlen
- Die Therapie von Läsionen des Plexus brachialis ist komplexer als solche von Einzelnerven.
- Zeitpunkt der Operation
- abhängig von der Schwere der Plexusverletzung
- bei erhaltener Kontinuität nach 3–6 Monaten
- bei Nervenwurzelausrissen frühzeitig (nach 6–8 Wochen)
- Mögliche Operationsverfahren
- Neurolyse
- intraplexale Nerventransfers
- extraplexale Nerventransfers
- autologe Nerventransplantation
- Ersatzoperationen
- Verlagerung der intakten Muskeln zum Funktionserhalt
- Nach abgeschlossener Nervenregeneration (ca. 2,5–3 Jahre) ggf. weitere Ersatzoperationen (Muskel- oder Sehnentransfers)
Prävention
- Tragen von Schutzausrüstung (z. B. bei Extremsportarten oder beim Motorradfahren)
Verlauf, Komplikationen und Prognose
Verlauf
- Abhängig vom Schweregrad der Plexusverletzung kommt es zur spontanen Nervenheilung (Reinnervation).,
- Bei Nervenwurzelausrissen ist keine spontane Regeneration möglich.
Komplikationen
- Bleibende sensible oder motorische Defizite mit Funktionseinschränkung
- Chronifizierung neuropathischer Schmerzen
Prognose
- Das funktionelle Ergebnis der spontanen Reinnervation ist besser als nach optimal verlaufendem operativem Eingriff.
- Abhängigkeit von der Lokalisation
- obere Plexusläsion: etwa 70 % gute Ergebnisse
- untere Plexusläsion: schlechtere Prognose
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
Plexus brachialis
Quellen
Literatur
- Faglioni W Jr, Siqueira MG, Martins RS, Heise CO, Foroni L. The epidemiology of adult traumatic brachial plexus lesions in a large metropolis. Acta Neurochir (Wien). 2014;156(5):1025-1028. doi.org
- Noland SS, Bishop AT, Spinner RJ, Shin AY. Adult Traumatic Brachial Plexus Injuries. J Am Acad Orthop Surg. 2019;27(19):705-716. doi.org
- Chao S, Pacella MJ, Torg JS. The pathomechanics, pathophysiology and prevention of cervical spinal cord and brachial plexus injuries in athletics. Sports Med. 2010. 40(1):59-75. doi.org
- Starr HM Jr, Anderson B, Courson R, Seiler JG. Brachial plexus injury: a descriptive study of American football. J Surg Orthop Adv. 2014 Summer. 23(2):90-7. doi.org
Autor*innen
- Jonas Klaus, Arzt in Weiterbildung Neurologie, Hamburg