Was ist eine vorzeitige Plazentalösung?
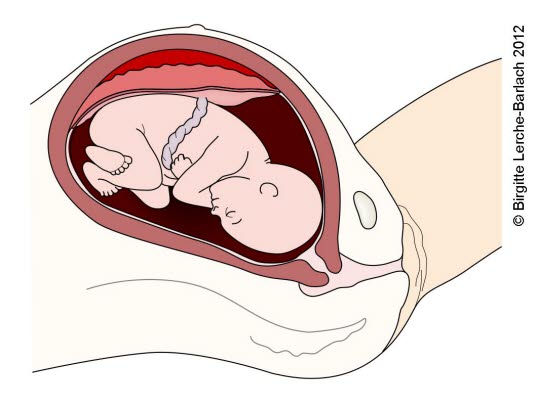
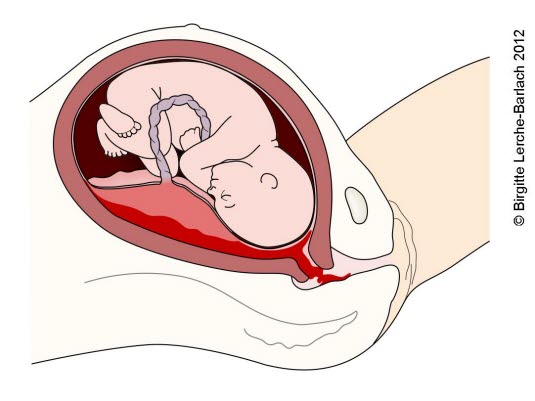
Bei der vorzeitigen Plazentalösung hat sich der Mutterkuchen vor der Geburt des Kindes von der Uterushaftfläche gelöst. Die lateinische Bezeichnung dafür ist Abruptio placentae. Eine mütterliche Durchblutung des Mutterkuchens ist nicht mehr gewährleistet. Diese Ablösung kann teilweise oder vollständig vonstattengehen.
Die Erkrankung tritt typischerweise im letzten Drittel der Schwangerschaft auf. Bei der Hälfte aller Fälle erfolgt die Ablösung vor der 36. Woche, womit das Risiko für eine Frühgeburt und Unterentwicklung des Säuglings besteht. Ein Großteil der Fälle ereignet sich jedoch bei der eigentlichen Geburt.
Schätzungsweise 1 bis 4 % aller Schwangerschaften werden in gewissem Maße durch eine frühzeitige Plazentalösung verkompliziert. Dieser Zustand ist die häufigste Ursache für starke Blutungen aus der Scheide und die schwersten Fälle betreffen circa 1 % aller Schwangerschaften. In diesen Fällen ist mit 10 bis 30 % Totgeburten zu rechnen. Eine derartig starke Ablösung, die den Fötus in Gefahr bringt, trifft in einem von 500 Fällen ein.
Symptome
Häufige Symptome für diesen Zustand sind Vaginalblutungen in Verbindung mit Schmerzen im unteren Bauchbereich und Rücken, sowie eine schmerzhaft gespannte Gebärmutter. Wenn die Geburt der Frau im Gange ist, sind die Schmerzen oft auch zwischen den Wehen spürbar. Der Fötus kann sich mehr als sonst üblich bewegen. Die Scheidenblutungen sind nicht permanent, da das Blut in der Gebärmutteröffnung eingeschlossen wird. Das austretende Blut kann hell oder dunkel sein, sowie mit Fruchtwasser vermischt werden. Die Schwangere kann in einen Schockzustand verfallen, auch wenn keine äußeren Anzeichen einer schweren Blutung bestehen. In 10 % der Fälle tritt ein Zustand namens disseminierte intravasale Koagulation (DIC) ein.
Die frühzeitige Plazentalösung kann möglicherweise als Frühgeburt, Wachstumshemmung und Totgeburt beginnen. Es besteht auch eine chronische Form, bei der wiederholte Vaginalblutungen mit zeitweiligen Schmerzen und starken Wehen auftreten.
Ursache
Die Erkrankung wird durch eine Blutung in der Schicht zwischen Plazenta und Gebärmutter verursacht, die zu einem Blutstau führt. Dieser Blutstau bewirkt, dass die Plazentaablösung beginnt. Die Ablösung kann sich allmählich vergrößern und zu Blutungen führen. Die auslösende Ursache der ersten Blutung ist unbekannt, aber man vermutet eine Blutgefäßschwäche in der Plazenta.
Wenn sich die Plazenta von der Gebärmutterwand löst, beeinflusst das die Blutversorgung des Kindes. Wenn sich die Plazenta völlig ablöst, stoppt die Durchblutung, die Sauerstoffversorgung wird unterbrochen und das Kind stirbt innerhalb weniger Minuten.
Für die frühzeitige Plazentalösung gibt es eine Reihe bekannter Risikofaktoren. Eine schwere Schwangerschaftsvergiftung oder Bluthochdruck bei der Schwangeren scheinen die häufigsten Risikofaktoren dafür zu sein. Weitere Einflussfaktoren sind die mögliche Wiederholung aus einer früheren Schwangerschaft, ein früherer Kaiserschnitt, wenn Sie rauchen oder vorher eine größere Verletzung hatten. Riskant ist auch, wenn der Arzt versucht, den Fötus in die richtige Lage zu drehen. Bei einer Zwillingsgeburt kann sich die Plazenta bereits nach Geburt des ersten Zwillings ablösen.
Diagnose
Blutungen und akuten Bauchschmerzen zum Ende der Schwangerschaft können Anzeichen für eine Ablösung der Plazenta sein. In solchen Fällen müssen Sie sofort in ein Krankenhaus. Im Krankenhaus kann man den Zustand des Kindes schnell erkennen. Wenn es Anzeichen dafür gibt, dass die Ablösung das Kind bedroht, erfolgt ein akuter Kaiserschnitt. Die Untersuchung mit Ultraschall ist unsicher und bei absoluter Klarheit darüber, dass das Kind bedroht ist, soll nicht mit einer Ultraschalluntersuchung gewartet werden.
Behandlung
Bei der Behandlung versucht man, gefährliche Blutungen der Mutter zu verhindern und das Leben des Kindes zu retten. Wichtig ist auch, die disseminierte intravasale Koagulation zu verhindern. Bei diesem Zustand bilden sich unzählige, kleine Blutgerinnsel im Blut und allmählich eine allgemeine, schwere Blutungsneigung.
Wenn der Fötus lebt, führen großflächige Ablösungen fast immer zum akuten Kaiserschnitt. Bei einer Totgeburt wird die Geburt durch Punktierung der Gebärmutter und mithilfe von wehenfördernden Medikamenten eingeleitet. Die Geburt erfolgt vaginal. Bei geringfügigen Ablösungen hält man am besten den Zustand von Mutter und Kind eine Weile unter Aufsicht. In der Regel wird jedoch ein Kaiserschnitt durchgeführt, wenn die 35. bis 36. Schwangerschaftswoche erreicht ist.
Wenn sich die Plazenta teilweise abgelöst hat und die Schwangerschaft noch keine 36 Wochen besteht, sind die Lungen des Fötus eventuell noch nicht richtig ausgebildet. In diesem Fällen kann der Einsatz von Wehenhemmern (falls leichte Wehen einsetzen) und von Kortison zur Beschleunigung der Lungenreifung notwendig sein. Wenn der Arzt einschätzt, dass man mit der Geburt noch warten kann und wenn die 36. Woche noch nicht erreicht ist, folgen wiederholte Ultraschalluntersuchungen und die Schwangere wird in kurzen Abständen gründlich untersucht. Damit will man schnellstens auf erste Anzeichen einer Plazentaablösung reagieren können.
Prognose
Die Kindersterblichkeit aufgrund frühzeitiger Plazentalösung liegt bei etwa 10 bis 30 %. Dieser Zustand verursacht 15 % aller Totgeburten im letzten (dritten) Trimester bzw. nach der 28. Schwangerschaftswoche. Einige der überlebenden Kinder können aufgrund des Sauerstoffmangels bei der Plazentaablösung mit Gehirnschäden zur Welt kommen.
Weiterführende Informationen
Autoren
- Philipp Ollenschläger, Medizinjournalist, Köln
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Abruptio placentae. References are shown below.
- Sakornbut E, Leeman L, Fontaine P. Late pregnancy bleeding. Am Fam Physician 2007; 75: 1199-206. American Family Physician
- Hladky K, Yankowitz J, Hansen WF. Placental abruption. Obstet Gynecol Surv 2002; 57: 299-305. PubMed
- Ananth CV, Oyelese Y, Yeo L, Pradhan A, Vintzileos AM. Placental abruption in the United States, 1979 through 2001: temporal trends and potential determinants. Am J Obstet Gynecol 2005; 192: 191-8. PubMed
- Getahun D, Oyelese Y, Salihu HM, Ananth CV. Previous cesarean delivery and risks of placenta previa and placental abruption. Obstet Gynecol 2006; 107: 771-8. PubMed
- Ananth CV, Berkowitz GS, Savitz DA, Lapinski RH. Placental abruption and adverse perinatal outcomes. JAMA 1999; 282: 1646-51. Journal of the American Medical Association
- Witlin AG, Sibai BM. Perinatal and maternal outcome following abruptio placentae. Hypertens Pregnancy 2001; 20: 195-203. PubMed
- Glantz C, Purnell L. Clinical utility of sonography in the diagnosis and treatment of placental abruption. J Ultrasound Med 2002; 21: 837-40. PubMed
- Burton R, Belfort MA. Etiology and management of hemorrhage. In: Dildy GA, Belfort MA, Saade GR, Phelan JP, Hankins GD, Clark SL, eds. Critical Care Obstetrics. 4th ed. Malden, Mass.: Blackwell Science, 2004: 298-311.
- Neilson JP. Interventions for treating placental abruption. Cochrane Database of Systematic Reviews 2003, Issue 1. Art. No.: CD003247. DOI: 10.1002/14651858.CD003247. DOI
- Towers CV, Pircon RA, Heppard M. Is tocolysis safe in the management of third-trimester bleeding? Am J Obstet Gynecol 1999; 180: 1572-8. PubMed
- Kayani SI, Walkinshaw SA, Preston C. Pregnancy outcome in severe placental abruption. BJOG 2003; 110: 679-83. PubMed
- Altman D, Carroli G, Duley L, Farrell B, Moodley J, Neilson J, et al., for the Magpie Trial Collaborative Group. Do women with pre-eclampsia, and their babies, benefit from magnesium sulphate? The Magpie Trial: a randomised placebo-controlled trial. Lancet 2002; 359: 1877-90. PubMed