Informacje ogólne
Układ bodźcotwórczo–przewodzący serca
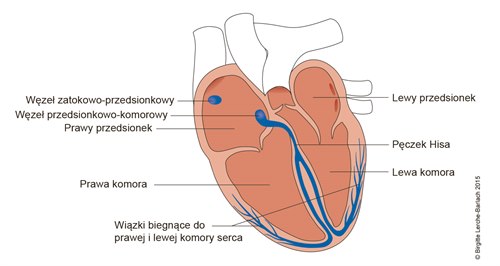
Układ przewodzący serca
- Każde uderzenie serca jest poprzedzone impulsem elektrycznym, który jest przekazywany przez układ przewodzący i ostatecznie prowadzi do depolaryzacji włókien mięśniowych, a tym samym do skurczu.
- W zdrowym sercu każdy cykl rozpoczyna się sygnałem elektrycznym z węzła zatokowego w prawej górnej części prawego przedsionka (patrz rysunek).
- Węzeł zatokowy jest nadrzędnym ośrodkiem układu bodźcotwórczo–przewodzącego serca, generującym pobudzenia o częstotliwości naturalnej 60–100/min.
- Od węzła zatokowego, przewodzenie szerzy się przez komórki i wiązki włókien w kierunku lewego przedsionka i węzła przedsionkowo–komorowego (AV).
- Węzeł AV jest miejscem przewodzenia pobudzeń elektrycznych z przedsionków i przekazywania ich do komór. Jest jedynym prawidłowym połączeniem elektrycznym między przedsionkami i komorami serca.
- Spowolnienie przewodzenia pobudzenia przez węzeł AV.
- Obszar łącza przedsionkowo–komorowego (AV) (strefa komórek przejściowych przed węzłem AV, część zwarta węzła AV, część przenikająca pęczka Hisa) może pełnić funkcję wtórnego generatora impulsów.
- Częstotliwość impulsów 40–60/min.
- Wewnątrzkomorowy podział pęczka Hisa na lewą i prawą odnogę (odnogi Tawary)
- Dalszy podział lewej odnogi:
- wiązka przednia lewej odnogi
- wiązka tylna lewej odnogi.
- Dalszy podział lewej odnogi:
- Podział na liczne włókna Purkiniego jako końcowy odcinek układu bodźcotwórczo–przewodzącego
- Włókna Purkiniego są trzeciorzędowym centrum generowania impulsów o częstotliwości pobudzenia 20–40/min.
Wektory i odprowadzenia
Wektory
- EKG rejestruje sekwencję elektrycznych wektorów sumarycznych podczas pracy serca (zmienność potencjału elektrycznego wytwarzanego przez serce).
- Wektor sumaryczny powstaje przez połączenie wszystkich wektorów elementarnych (wielkość i kierunek zmiany napięcia pojedynczej komórki).
- Kierunek wektora sumarycznego przebiega od wzbudzonego do niewzbudzonego mięśnia.
- Wektor sumaryczny lewej komory jest decydujący, ponieważ mięsień prawej komory jest znacznie cieńszy.
- Odchylenia w EKG określone przez:
- Wielkość wektora sumarycznego.
- Relację kierunków wektora sumarycznego i odprowadzenia.
- Odległość elektrod – wektor sumaryczny.
- Główne kierunki wektorów sumarycznych propagacji (rozchodzenia się) pobudzenia
- Przedsionki: od górnej prawej strony do dolnej lewej.
- Przegroda: od górnej lewej strony do dolnej prawej.
- Komory: od prawej górnej strony do lewej dolnej (wektor sumaryczny prawej komory nie ma wpływu na wektor sumaryczny lewej komory).
- Wektor sumaryczny repolaryzacji (wektor T) wskazuje w przybliżeniu kierunek wektora przewodzenia pobudzenia.
Projekcja wektorów na odprowadzenia
- W EKG wektory sumaryczne są rzutowane na linie odprowadzeń.
- Wypadkowe napięcie jest najwyższe, gdy wektor i odprowadzenie przebiegają równolegle.
- Jeśli wektor i odprowadzenie są do siebie prostopadłe, wypadkowe napięcie wynosi 0 woltów.
- Jeśli wektor jest skierowany w tym samym kierunku co odprowadzenie, występuje maksymalne wychylenie dodatnie.
- Odpowiednio, ujemne wychylenie, jeśli wektor skierowany jest przeciwnie do odprowadzenia.
Standardowe odprowadzenia EKG, koło Cabrery
- W standardowym EKG wektory sumaryczne są rzutowane na dwie prostopadłe płaszczyzny z 6 odprowadzeniami każda:
- Płaszczyzna czołowa
- Odprowadzenia Einthovena I, II, III (dwubiegunowe)
- Odprowadzenia Goldbergera aVR, aVL, aVF (jednobiegunowe)
- Prezentacja odprowadzeń płaszczyzny czołowej na kole Cabrery, pomocna przede wszystkim w określaniu typu osi serca.
- Płaszczyzna pozioma
- Odprowadzenia V1, V2, V3, V4, V5, V6.
- Płaszczyzna czołowa
Przypisanie odprowadzeń do obszarów serca
- EKG można wykorzystać do stwierdzenia zmian w poszczególnych obszarach serca.
- Przy zawale mięśnia sercowego umożliwia dokładniejsze ustalenie miejsca zawału (np. zawał ściany tylnej) wraz z wnioskami dotyczącymi naczynia wieńcowego, którego przypuszczalnie ono dotyczy (np. ACD = prawa tętnica wieńcowa).
- Reprezentacja poszczególnych obszarów (lewej komory) w EKG:
- ściana przednia: I, aVL, V1–V6
- ściana przednia/przegroda: V1–V3
- koniuszek serca: V4, V5
- ściana boczna: I, aVL, V5–V6
- ściana tylna: zmiany lustrzane V1–V3
- ściana: dolna: II, III, aVF.
Aparatura EKG
- Dla ułatwienia zastosowano kolorowe oznaczenia przewodów odprowadzeń kończynowych:
- czarny – prawa kończyna dolna
- czerwony – prawa kończyna górna
- żółty – lewa kończyna górna
- zielony – lewa kończyna dolna.
- Umieszczenie kabli odprowadzeń ściany klatki piersiowej V1–V6 do 5. przestrzeni międzyżebrowej (PM)
- V1: 4. PM Prawa przymostkowo
- V2: 4. PM Lewa przymostkowo
- V3: Między V2 i V4 na wysokości 5. żebra
- V4: 5. PM linia środkowoobojczykowa
- V5: 5. PM przednia linia pachowa
- V6: 5. PM środkowa linia pachowa.
- W rzadkich przypadkach przydatne mogą być dodatkowe odprowadzenia po prawej stronie klatki piersiowej, np. ostry zawał mięśnia sercowego z podejrzeniem zajęcia prawej komory.

Umieszczenie elektrod EKG
Zapis EKG
Prędkość zapisywania i interwały czasowe
- Wszystkie urządzenia EKG pracują ze standardowymi prędkościami.
- Alternatywnie możliwe są zapisy z prędkością 50mm/s, 25 mm/s lub 10 mm/s, jeśli dokumentowana ma być większa liczba cykli pracy serca.
- Zapis jest wykonywany na znormalizowanym papierze EKG ze znormalizowaną siatką milimetrową.
- Przy prędkości zapisu 50 mm/s:
- Małe pole (kratka) o długości 1 mm odpowiada odstępowi 0,02 s
- Np. zespół QRS powyżej 5 małych pól: czas trwania przewodzenia pobudzenia powyżej 0,1 s.
- Kwadrat (duża kratka) o boku 5 mm odpowiada odstępowi 0,1 s.
- Oznacza to, że w ciągu sekundy zapisywanych jest 10 kwadratów.
- W ciągu minuty zapisywanych jest więc 600 kwadratów.
- Częstość akcji serca można zatem oszacować bez linijki EKG, po prostu licząc kwadraty w odstępie RR.
- Przykład: 8 kwadratów w 1 odstępie RR, obliczając w następujący sposób: 600 kwadratów/min.: 8 kwadratów = częstość akcji serca 75/min.
- Małe pole (kratka) o długości 1 mm odpowiada odstępowi 0,02 s
- Przy prędkości zapisu 25 mm/s:
- Mała pole (kratka) o długości 1 mm odpowiada odstępowi 0,04 s
- Np. zespół QRS powyżej 3 małych pól – czas trwania przewodzenia pobudzenia powyżej 0,12 s.
- Kwadrat (duża kratka) o boku 5 mm odpowiada odstępowi 0,2 s
- Oznacza do że w ciągu sekundy zapisywanych jest 5 kwadratów.
- W ciągu minuty zapisywanych jest więc 300 kwadratów.
- Częstość akcji serca można zatem oszacować bez linijki EKG, po prostu licząc kwadraty w odstępie RR.
- Przykład: 4 kwadraty w 1 odstępie RR, obliczając w następujący sposób: 300 kwadratów/min.: 4 kwadraty = częstość akcji serca 75/min.
- Mała pole (kratka) o długości 1 mm odpowiada odstępowi 0,04 s
Pomiar amplitudy
- Do pomiaru amplitud wykorzystuje się:
- Dodatnie różnice napięcia są rejestrowane od linii zerowej w górę, ujemne różnice napięcia w dół.
- 1 małe pole (1 kratka o boku 1mm) odpowiada 0,1 mV.
- 2 kwadraty (2 duże kratki x 5 mm = 10 mm) odpowiadają 1 mV.
- Znacznik kalibracji (cecha) na pasku EKG pokazuje, czy 10 mm faktycznie odpowiada wartości 1 mV. Jeżeli wysokość cechy jest większa lub mniejsza od 10 mm, to pomiar amplitudy musi być skorygowany według wzoru: amplituda załamka (w mm) x 10/amplituda cechy (w mm).
Problemy z zapisem
- Artefakty spowodowane drżeniem mięśni
- Powstaje na skutek ruchu osoby lub napięcia mięśni.
- Środki zaradcze:
- Pacjent powinien leżeć spokojnie i być odprężony.
- Przy drżeniu rąk: mocowanie elektrod do ramion.
- Przy drżeniu nóg: mocowanie elektrod do grzebienia biodrowego.
- Wędrująca linia podstawowa (izoelektryczna)
- Zmienny potencjał prądu stałego spowodowany ruchami oddechowymi klatki piersiowej.
- Może wystąpić, jeśli kontakt między elektrodą a skórą jest niewystarczający.
- Środki zaradcze: krótka przerwa w oddychaniu podczas zapisu, sprawdzenie elektrod.
- Brak wychyleń, tylko proste linie
- Utrata kontaktu między elektrodą a skórą.
- Środek zaradczy: zmiana położenia elektrody.
- Silne wychylenia
- Nakładanie się zespołów QRS o bardzo dużej amplitudzie.
- Środek zaradczy: przełączyć kalibrację na 1 mV = 5 mm, ale w celu uniknięcia nieprawidłowych pomiarów/interpretacji należy to robić tylko w absolutnie wyjątkowych przypadkach.
Poszczególne odcinki EKG
Załamek P i odstęp PQ
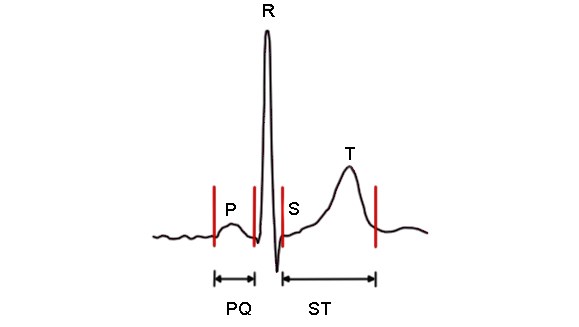
Oznaczenie poszczególnych odcinków EKG
- Załamek P
- Reprezentacja pobudzenia przedsionków w EKG.
- Załamek półkolisty o małej amplitudzie (amplituda fizjologiczna ≤ 0,2 mV), czas trwania ≤ 0,11 s.
- Najlepiej widoczna w odprowadzeniu II
- Oś elektryczna załamka P od 0o do +70o.
- Odstęp PQ
- Odstęp PQ rejestruje okres od początku pobudzenia przedsionków do początku pobudzenia komór.
- Odstęp PQ obejmuje zatem przewodzenie AV.
- Pomiar od początku załamka P do początku zespołu QRS.
- Normalny 0,12–0,20 s.
Zespół QRS
- Reprezentacja propagacji (rozprzestrzeniania się) pobudzenia w komorach serca – depolaryzacja.
- Normalna szerokość ≤0,10 s, amplituda ≤2,6 mV.
- Oznaczenie załamków
- Załamek Q = załamek ujemny przed pierwszym załamkiem dodatnim.
- Załamek R = załamek dodatni
- Drugim dodatnim załamkiem jest załamek R.
- Duże i małe załamki są oznaczone odpowiednio dużą (R) i małą literą (r).
- Załamek S = załamek ujemny
- Drugi ujemny załamek jest oznaczony jako S'.
- Duże i małe załamki są oznaczone odpowiednio dużą (S) i małą literą (s).
- Załamek Q
- Występowanie pobudzenia przegrody (fizjologicznie przez lewą odnogę pęczka Hisa).
- Normalny przegrodowy załamek Q jest mały i występuje w odprowadzeniach skierowanych (I, aVL, V5–V6).
- Załamek R i załamek S
- Występowanie resztkowego pobudzenia komorowego po początkowym pobudzeniu przegrody.
- Kształt zespołu QRS w odprowadzeniach kończynowych zależy głównie od typu osi elektrycznej serca.
- Normalne zwiększenie amplitudy załamka R w odprowadzeniach V1–V5 ściany klatki piersiowej („normalna progresja załamka R“).
- Zwykle przejście największego wychylenia załamków R/S w odprowadzeniach V2/V3 lub V3/V4 (tj. załamek R staje się większy od załamka S).
Odcinek ST, załamek T, załamek U
- Odcinek ST i załamek T są wyrazem repolaryzacji komór serca.
- Odcinek ST
- Odpowiada początkowi repolaryzacji.
- Czas od końca zespołu QRS do początku załamka T.
- Czas trwania odcinka ST zwykle nie jest określony.
- Odcinek ST przebiega fizjologicznie w linii izoelektrycznej.
- Załamek T
- W odprowadzeniach kończynowych fizjologiczna zgodność załamka T i zespołu QRS (tj. załamek T wskazuje ten sam kierunek wychylenia od linii izoelektrycznej co zespół QRS).
- W odprowadzeniach ze ściany klatki piersiowej ujemny załamek T w odprowadzeniu V1(–V2) fizjologiczne, w pozostałych odprowadzeniach ściany klatki piersiowej dodatni załamek T.
- Załamek U
- Płaski załamek po załamku T.
- Ogólnie bez znaczenia.
- Nie jest mierzony.
- Przy określaniu odcinka QT nie należy przypadkowo mierzyć załamka U!
Odstęp QT
- Odstęp QT obejmuje czas trwania potencjału czynnościowego zarówno depolaryzacji jak i repolaryzacji komór.
- Odstęp QT zależy od częstotliwości.
- Skorygowany odstęp QT (QTc) można określić w odniesieniu do częstości akcji serca.
Oś elektryczna serca ("typ pozycji")
- Oś elektryczna serca ("typ pozycji") odpowiada kierunkowi średniego wektora depolaryzacji komór serca w płaszczyźnie czołowej.
- Nie mylić z anatomiczną osią serca!
- Typ pozycji jest określany na podstawie odprowadzeń kończynowych.
- Możliwość oznaczenia różnymi metodami.
- Typ pozycji jest określany ilościowo w stopniach kątowych na kole Cabrery.
- Jakościowo, orientacyjnie określa się następujące typy osi elektrycznej serca:
- Odchylenie osi w lewo, lewogram, sinistrogram (patologiczny) od –30o do –90o.
- Oś pośrednia niepochylona: normogram od –30° do +90°.
- Odchylenie osi w prawo, dekstrogram: od +90° do +180°.
- Oś ekstremalna, nieokreślona: od –90° do –180o.
- Oś nieoznaczalna, izoelektryczna: suma załamków w odprowadzeniach I i aVF = 0.
Przykłady wyników EKG w różnych osiach serca
- Oś serca pośrednia, normogram
- Zespoły QRS w odprowadzeniach I, II i III są dodatnie, a wychylenie odprowadzenia II jest większe niż w przypadku odprowadzenia I i III.
Oś serca pośrednia, normogram
- Odchylenie osi w prawo, dekstrogram
- Odprowadzenie I wskazuje ujemne, odprowadzenie III silne dodatnie wychylenie.
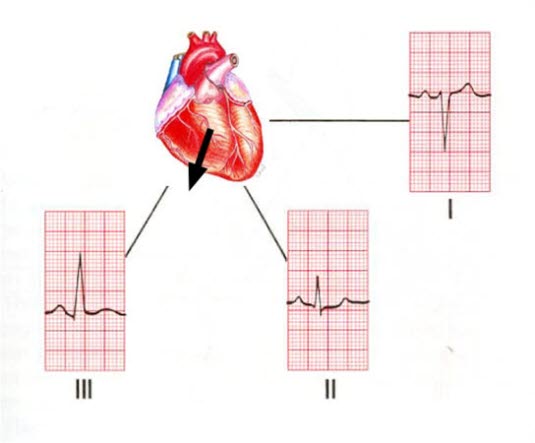
Odchylenie osi w prawo
- Odchylenie osi w lewo
- Odprowadzenie I jest dodatnie, odprowadzenie II i zwłaszcza odprowadzenie III jest ujemne.
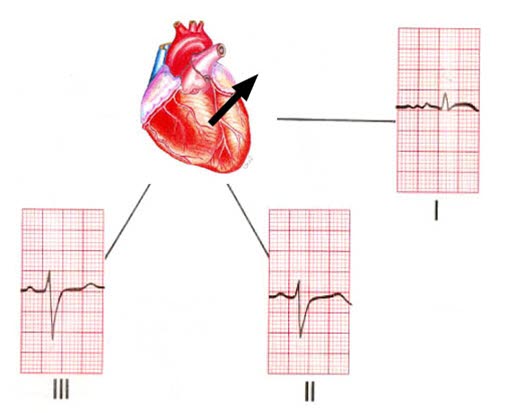
Odchylenie osi w prawo
- Znaczenie odchyleń osi
- Odchylenia osi mogą wystąpić w przypadku bloków odnóg pęczka Hisa albo niewydolności i przerostu lewej lub prawej komory serca, a także w zespole preekscytacji.
- W przypadku stwierdzenia zmian w osi serca w porównaniu z poprzednimi wynikami należy diagnozować przyczynę kliniczną.
Automatyczna analiza EKG
- Nowoczesne aparaty EKG oferują częściowo zautomatyzowane analizy zapisów.
- W większości przypadków są one poprawne, ale nierzadko algorytmy oceny prowadzą do nieprawidłowych pomiarów lub błędnych interpretacji.
- Automatyczna analiza nie zastępuje interpretacji lekarza!
Linijka EKG
- Proste, ale ważne narzędzie do ręcznej analizy zapisów EKG.
- Poniższe skale znajdują się na wszystkich linijkach EKG:
- Skala do określania częstości akcji serca (głównie dla prędkości zapisu 50 mm/s i 25 mm/s).
- Skala do pomiaru odcinków.
- Skala do pomiaru amplitud.
- Niektóre linijki EKG dostarczają również dodatkowych informacji, takich jak. np.:
- koło Cabrery
- tabele wartości standardowych zależnych od częstości rytmu serca dla odstępu PQ lub odstępu QT
- i inne.
Dodatkowe informacje dotyczące EKG
- EKG: Lista kontrolna.
- EKG: Rytm i zaburzenia rytmu serca.
- EKG: Zmiany w załamku P, zespole QRS i odcinku ST–T.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje

Układ przewodzący serca

EKG - umiejscowienie elektrod

Nazwy poszczególnych odcinków w EKG
Oszacowanie osi serca metodą kwadrantową (koło Cabrery)

Prawidłowa oś serca

Odchylenie osi serca w prawo

Odchylenie osi serca w lewo
Źródła
- Urban and Partner. Zaburzenia przewodnictwa przedsionkowo-komorowego, edraurban.pl
- Medycyna Praktyczna. Interna - mały podręcznik. Elektrokardiogram standardowy, mp.pl
Opracowanie
- Adam Windak (redaktor)
- Tomasz Tomasik (recenzent)
- Michael Handke (recenzent/redaktor)
