Streszczenie
- Definicja: Ostry lub przewlekły stan zapalny w podskórnej tkance tłuszczowej, głównie w okolicy kości ogonowej.
- Częstość występowania: Choroba występuje często u młodych dorosłych w grupie wiekowej od 15 do 30 lat, znacznie częściej dotyczy mężczyzn.
- Objawy: Ostry lub przewlekły ropień z ropną wydzieliną lub tworzeniem się przetoki.
- Badanie fizykalne: Ropień zwykle zlokalizowany w okolicy szpary pośladkowej.
- Diagnostyka: Chorobę rozpoznaje się na podstawie obrazu klinicznego.
- Leczenie: Chirurgiczne.
Informacje ogólne
Definicja
- Ostre lub przewlekłe zapalenie podskórnej tkanki tłuszczowej, głównie w okolicy kości ogonowej.
- Występuje również pod nazwą torbiel włosowa, zatoka włosowa, ropień włosowy. Używa się też określeń dermoid kości ogonowej i przetoka kości ogonowej, chociaż stan ten nie ma nic wspólnego z kością ogonową.
- Zapalenie gruczołu łojowego w okolicy odbytu, prowadzące do powstawania ropni i często do rozwoju przetok (kanałów) w tkance podskórnej, co może warunkować przewlekły nawracający przebieg choroby.1
- Klinicznie rozróżnia się:
- postać bezobjawową (wykrywaną przypadkowo)
- ostry ropień włosowy
- przewlekłą chorobę pilonidalną.
- W przypadku nie podjęcia leczenia istnieje ryzyko występowania dolegliwości związanych z wydzieliną, bólem oraz powstawaniem przetok i ropni, które mogą utrzymywać się przez lata.
- Zatoka włosowa występuje głównie w okolicy szpary pośladkowej, ale można ją również zaobserwować w okolicy pępka, prącia, sromu, między palcami, na opuszce palca, w okolicy klatki piersiowej, a także za uszami.
Epidemiologia
- Występuje często u młodych dorosłych, zwłaszcza w grupie wiekowej od 15 do 30 lat.
- Rzadko obserwowana po 40. roku życia.
- Zapadalność ok. 50/100 000.2
- Mężczyźni chorują znacznie częściej niż kobiety, a początek choroby jest często wcześniejszy u kobiet, co prawdopodobnie jest związane z wcześniejszym dojrzewaniem.1
Etiologia i patogeneza
- Nabyte zaburzenie występujące w okresie dojrzewania z możliwym komponentem genetycznym.3
- Rozwój choroby pilonidalnej wydaje się być procesem wieloczynnikowym.
- Wysokie stężenia fenytoiny w ciąży mogą powodować powstawanie choroby pilonidalnej u noworodków.
Patofizjologia1
- Złamane włosy dostają się coraz głębiej do podskórnej tkanki tłuszczowej, tworząc tam ziarniniaki typu ciała obcego, i mogą ulec zakażeniu.
- Higiena nie wydaje się przyczyniać do rozwoju lub zaostrzenia choroby, ani nie wpływa na prawdopodobieństwo nawrotu choroby pilonidalnej.
Czynniki predysponujące
- Wzmożone pocenie się.
- Obfite owłosienie.
- Długie przebywanie w pozycji siedzącej.
- Nadwaga (BMI >30).4
- Predyspozycje rodzinne.
ICD-10
- L05 Torbiel pilonidalna.
- L05.0 Torbiel pilonidalna z ropniem.
- L05.9 Torbiel pilonidalna bez ropnia.
Diagnostyka
Kryteria diagnostyczne
- Typowy wywiad lekarski i wyniki badania przedmiotowego, w którym stwierdzono obecność bolesnego, chełboczącego guza i/lub otworów (ujścia torbieli) w szczelinie pośladkowej oraz zatok.
- W ostrej postaci może wystąpić gorączka.
Diagnostyka różnicowa
- Przetoka odbytu.
- Szczelina odbytu.
- Tworzenie się przetoki w chorobie Leśniowskiego-Crohna.
- Ropne zapalenie apokrynowych gruczołów potowych (hidradenitis suppurativa - HS [trądzik odwrócony]).5
- Czyrak skóry.
Wywiad
- Torbiel pilonidalna może przebiegać bezobjawowo: obecność w szparze pośladkowej jednego lub kilku otworów, które nie wywołują dolegliwości.
- Ostra postać z ropniem objawia się obrzękiem i bólem, zwykle przyśrodkowo do szpary pośladkowej. Wydzielina ropna wypływa po samoistnym pęknięciu lub chirurgicznym nacięciu zmiany.
- Bez odpowiedniego leczenia (usunięcia przetoki) zwykle dochodzi do nawrotów.
- W fazie przewlekłej stale lub okresowo występujw wyciek surowiczo-ropnej wydzieliny.
Diagnostyka
- Oprócz obserwacji, badania palpacyjnego i ewentualnie sondowania zmian, dalsze postępowanie diagnostyczne nie jest konieczne.
- W różnicowaniu może pomóc wykonanie przez zabiegiem ultrasonograficznego badania transrektalnego.5
Badania laboratoryjne
- W ostrej postaci może wystąpić leukocytoza i podwyższone stężenie CRP.
Badanie fizykalne
- W zależności od stopnia nasilenia choroby w momencie badania:
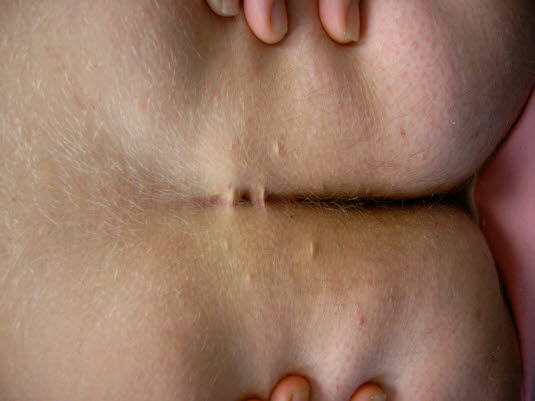 Choroba pilonidalna
Choroba pilonidalna - W 90% przypadków nabłonkowa zatoka wywodzi się z mieszka włosowego, palpacyjnie przypomina sznur.
- Nierzadko można rozpoznać liczne otwory, wychodzące z zatoki w linii środkowej lub umiejscowione po bokach.
Wskazania do skierowania do specjalisty
- Nasilony stan zapalny.
- Przewlekły nawracający przebieg.
- Konieczność interwencji chirurgicznej.
Leczenie
Ogólne informacje o leczeniu
- Zmiany bezobjawowe nie wymagają leczenia.
- W przypadku objawów trwałe wyleczenie można osiągnąć jedynie poprzez interwencję chirurgiczną.
- Zapalne obszary skóry z przetokami należy usuwać cięciem oszczędzającym, a rany pozostawić bez szycia (wtórne gojenie się ran) albo zszyć przy użyciu różnych technik.
- Minimalnie inwazyjne zabiegi zwykle można wykonywać w znieczuleniu miejscowym. Rozleglejsze wycięcia i zabiegi plastyczne zwykle wykonuje się w znieczuleniu ogólnym lub regionalnym, przy czym oba zabiegi są równoważne.
Leczenie chirurgiczne
Ostry ropień włosowy
- W przypadku ostrych ropni należy najpierw wykonać nacięcie w celu drenażu, a następnie oczyścić po wygojeniu się stanu zapalnego.6
- Nacięcie wykonać obok szpary pośladkowej, aby uniknąć źle gojących się ran w linii środkowej.2
- Definitywne wycięcie wykonuje się tylko w wyjątkowych przypadkach.
- Kontynuacja terapii:
- ranę należy oczyszczać codziennie podczas kąpieli pod prysznicem
- włosy w zmienionym chorobowo miejscu należy zgolić, aby nie wnikały do gojącej się rany
- zabiegi te należy powtarzać przez około 3 miesiące, także po zagojeniu się rany.
Przewlekła choroba pilonidalna
- Utrzymywanie się choroby pilonidalnej po drenażu ropnia włosowego, czasami z przewlekłą wydzieliną z zatoki.
- Nie ma jednolitej i ogólnie przyjętej procedury leczenia, stosuje się wiele różnych zabiegów chirurgicznych.2
- Nie jest również jasne, czy lepsze jest leczenie rany bez zamknięcia, czy też ranę należy zamknąć.7
Usunięcie zatoki
- Najczęściej stosowaną metodą chirurgiczną jest całkowite wycięcie zatoki, a następnie leczenie rany bez jej zamknięcia.
- Wadą tej metody jest długi czas gojenia się rany.
- Dodatkowa marsupializacja brzegów rany (mobilizacja brzegów skóry z późniejszym przymocowaniem do powięzi krzyżowej) skraca czas gojenia rany i okres niezdolności do pracy.
- Istnieją różne techniki zamykania rany (plastyka Limberga, plastyka Kardyakisa, plastyka Y itp.); wszystkie mają wspólną cechę – ryzyko wtórnego zakażenia.
- Nie należy wykonywać szwu pośrodkowego ze względu na zwiększoną częstość nawrotów i wyższe ryzyko rozejścia się rany.
Procedury minimalnie inwazyjne
- W operacji metodą pit-picking (debridement torbieli włosowej) usuwa się nabłonek z pierwotnych przetok w szparze pośladkowej, aby umożliwić ich wygojenie.
- Metoda ta jest odpowiednia dla pacjentów wcześniej nieoperowanych, u których zmiany chorobowe są stosunkowo ograniczone.
- W przypadku sinusektomii niektóre przetoki się wycina, po czym następuje gojenie rany bez jej zamknięcia.
- Otwarcie przetoki typu lay open (rozcięcie przetoki, fistulotomia):
- otwarcie przetoki na całej długości od dołu do otworu wtórnego.
- Obecnie nie ma wystarczających dowodów dotyczących procedur endoskopowych.
- Brakuje również randomizowanych kontrolowanych badań dotyczących leczenia laserowego, które wymaga powtarzanych zabiegów, jednak nie wymaga analgezji.
- Nie ma wystarczających dowodów na skuteczność leczenia z wykorzystaniem fibryny.
- Skuteczna jest depilacja laserowa. Stosowane są też mało inwazyjne zabiegi miejscowe, np. ozonoterapia.5
Pooperacyjne leczenie farmakologiczne
- W razie potrzeby stosować pooperacyjnie leki przeciwbólowe.
- Stosowanie antybiotyków (w tym profilaktyki antybiotykowej w schemacie one-shot) podczas usuwania i leczenia ran bez zamknięcia tylko w wyjątkowych przypadkach.
- Mnogość stosowanych metod operacyjnych, a także częste nawroty świadczą o tym, że nie opracowano dotychczas idealnego sposobu operacji. Wydaje się, że indywidualne podejście do każdego pacjenta (ocena wielkości torbieli, technicznych możliwości wykonania konkretnego zabiegu), a także doświadczenie chirurga mogą wpłynąć na sukces terapeutyczny.5
Zapobieganie
- Dokładna higiena osobista nie wpływa na rozwój, zaostrzenie ani nawroty choroby pilonidalnej.
- Regularne usuwanie ostrych włosów ze szpary pośladkowej (pod prysznicem lub w wannie); możliwa depilacja laserowa.5
Przebieg, powikłania i rokowanie
Przebieg
- W przypadku dużych ubytków skóry i leczenia rany bez zamknięcia, gojenie może trwać kilka miesięcy.
- Nawroty są częste, zwłaszcza gdy ropień został nacięty i zdrenowany bez usunięcia zatoki włosowej.
- Wydaje się, że po 40. roku życia następuje spontaniczna poprawa w przebiegu choroby.
Powikłania
- Utrzymująca się wydzielina.
- Częstość występowania nawrotów wynosi ok. 20%.
- Rzadko martwicze zapalenie powięzi lub zapalenie kości i szpiku w odcinku lędźwiowym.
- Opisano przypadki zezłośliwienia.
Rokowanie
- Nawroty są częste.
- Często w wyniku leczenia chirurgicznego powstają przewlekłe, niegojące się rany, które często wymagają ponownej operacji.2
Dalsze postępowanie
- Zabiegi chirurgiczne bez zamykania rany wymagają starannego monitorowania i częstych zmian opatrunku.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje

Choroba pilonidalna
Źródła
Piśmiennictwo
- Spalding MC. Pilonidal disease. Medscape, last updated Dez. 2019. emedicine.medscape.com
- Iesalnieks I, Ommer A. The management of pilonidal sinus. Dtsch Arztebl Int. 2019; 116: 12-21. www.aerzteblatt.de
- Da Silva JH. Pilonidal cyst. Cause and treatment. Dis Colon Rectum. 2000; 43: 1146-56. PubMed
- Arda IS, Güney LH, Sevmis S et al. High body mass index as a possible risk factor for pilonidal sinus disease in adolescents. World J Surg. 2005; 29: 469-71. PubMed
- Kołodziejczak M, Ciesielski P. Etiopatogeneza i leczenie torbieli włosowej. Chirurgia po dyplomie, Proktologia. 2015; 1. (dostęp 15.01.2024) cms.medibas.pl
- Lee SL, Tejirian T, Abbas MA. Current management of adolescent pilonidal disease. J Pediatr Surg. 2008; 43:1124-7. PubMed
- AL-Khamis A, McCallum I, King PM, Bruce J. Healing by primary versus secondary intention after surgical treatment for pilonidal sinus. Cochrane Database of Systematic Reviews. 2010; 1: CD006213. www.cochrane.org
Opracowanie
- Anna Grzeszczuk (recenzent)
- Sławomir Chlabicz (redaktor)
- Monika Lenz (recenzent/redaktor)
