Streszczenie
- Definicja: Grzybica skóry głowy to zakażenie skóry głowy i włosów wywołane przez grzyby, głównie dermatofity.
- Epidemiologia: Jest to najczęstsze zakażenie grzybicze u dzieci.
- Objawy: Łuszczące się plamy pozbawione włosów, z towarzyszącym zapaleniem lub bez.
- Obraz kliniczny: Zróżnicowany - od łagodnego świądu do łuszczenia skóry z rozległym stanem zapalnym i łysieniem.
- Diagnostyka: Rozpoznanie należy potwierdzić w bezpośrednim badaniu mikroskopowym i/lub posiewie, ewentualnie metodą PCR.
- Leczenie: W przypadku grzybicy skóry głowy zaleca się stosowanie skojarzonej terapii miejscowej i doustnej z użyciem leków przeciwgrzybiczych.
Informacje ogólne
Definicja
- Grzybica skóry głowy to zakażenie grzybicze owłosionej skóry głowy, rzęs i brwi.
- Występuje głównie u dzieci.1
- Objawy kliniczne są bardzo zróżnicowane i zależne od patogenu i statusu immunologicznego chorego.
- Patrz także artykuł zakażenia grzybicze skóry (dermatomikozy).
Epidemiologia
- Grzybica skóry głowy jest najczęstszym zakażeniem grzybiczym u dzieci na całym świecie, głównie u dzieci poniżej 10. roku życia.1
- Rzadsza u dorosłych, z tendencją wzrostową.
- Zmniejszona produkcja sebum u kobiet w wieku pomenopauzalnym może skutkować zwiększoną częstością zachorowań.2
Etiologia i patogeneza
- Dermatofity to grzyby tlenowe, które dzielą się na 3 główne rodzaje:
- Trichophyton schoenleinii (grzybica woszczynowa, tinea serpiginos)
- Microsporum
- Epidermophyton.
- Grzybicę skóry głowy i grzybicę brody zazwyczaj wywołują zoofilne gatunki grzybów.
- Microsporum (M.) canis jest dermatofitem najczęściej izolowanym w grzybicy skóry głowy (tinea capitis – TC) w Europie.
- Przenoszone przez koty, psy, konie, małpy i króliki.
- Inne patogeny zoofilne w Europie: Trichophyton (T.) mentagrophytes, T. verrucosum, T. benhamiae.
- Microsporum (M.) canis jest dermatofitem najczęściej izolowanym w grzybicy skóry głowy (tinea capitis – TC) w Europie.
- Wzrost znaczenia gatunków antropofilnych (M. audouinii, T. tonsurans, T. violaceum, T. soudanense) jako czynników etiologicznych grzybicy skóry głowy
- Migracja z obszarów endemicznych, szczególnie w Afryce.
- Choroba jest bardzo zaraźliwa, przenosi się z człowieka na człowieka i wywołuje małe epidemie w przedszkolach i innych placówkach opiekuńczych.
- Organizmy mogą pozostać żywotne przez długi czas na grzebieniach, szczotkach lub na pościeli.
- Zakażenie dermatofitem z rodzaju Trichophyton verrucosum jest związane z wykonywaną pracą i może wystąpić u rolników (trichofitoza u bydła) oraz mieć stosunkowo ciężki przebieg.
- Głównymi źródłem zakażenia jest bydło, nosicielami są psy, świnie, owce, koty, kozy lub konie.
Czynniki predysponujące
- U dorosłych:
- zaburzenia hormonalne (np. cukrzyca, menopauza)
- immunosupresja
- długotrwałe stosowanie glikokortykosteroidów2
- autoinokulacja i przenoszenie przez zakażone dzieci.
ICD–10
- B35 Grzybica skóry.
- B35.0 Grzybica owłosionej skóry głowy i brody.
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie często na podstawie badania przedmiotowego.
- Aby definitywnie potwierdzić rozpoznanie, należy pobrać wymaz do bezpośredniego badania mikroskopowego, optymalnie próbkę do posiewu grzybów.
- w przypadkach wątpliwych, pomocne może być badanie trichoskopowe
- Przed rozpoczęciem terapii ogólnoustrojowej zawsze należy wykonać posiew.
Diagnostyka różnicowa
- Łojotokowe zapalenie skóry.
- Atopowe zapalenie skóry.
- Łuszczyca.
- Łysienie plackowate.
- Trichotillomania.
- Wyłysiające zapalenie mieszków włosowych.
- Toczeń rumieniowaty.
- Liszaj płaski mieszkowy.
- Bakteryjne zapalenie mieszków włosowych, ropnie (czyraki, czyraki mnogie).
- Rzadziej:
Wywiad lekarski
- Początkowo pojawia się mała rumieniowa grudka wokół łodygi włosa.
- W ciągu kilku dni czerwona grudka blednie i zaczyna się łuszczyć.
- Włosy stają się kruche i łamią się.
- Zmiana rozprzestrzenia się i tworzy kolejne grudki, które mają typowy pierścieniowy kształt.
- Zazwyczaj występuje niewielki świąd, który u niektórych pacjentów może być nasilony.
- Ogniska przerzedzania włosów.
- Należy zapytać o:
- możliwe zoofilne źródła zakażenia, takie jak gryzonie, koty, psy, bydło, itp.
- inne przypadki zachorowań w otoczeniu pacjenta i pobyty za granicą.
Badanie fizykalne
- Zakażenie prowadzi do zapalenia o różnym nasileniu.3
- Widoczne ogniska łysienia – wyróżnia się 6 różnych postaci:
- I. Typ szary: koliste, miejscowe łysienie z wyraźnym łuszczeniem.
- II. Wyłysienie przypominające futro wyjedzone przez mole: miejscowe łysienie z uogólnionym łuszczeniem.
- III. Kerion celsi: ciężka postać grzybicy skóry głowy
- zakażenie głęboko naciekające i wrzodziejące, zmiana silnie zapalna, ropiejąca, o charakterze plastra miodu, guz z ropnymi krostami
- czynnikami wyzwalającymi są zazwyczaj zoofilne dermatofity, także w trichofitozie u bydła, w tym przypadku także guzki czyrakowe
- często z towarzyszącą limfadenopatią lub gorączką.
- IV. Czarne plamy: miejscowe wypadanie włosów z ich łamliwością.
- V. Złuszczanie rozlane: rozległe łuszczenie przypominające łupież.
- VI. Postać krostkowa: wypadanie włosów z rozproszonymi krostami, często również z limfadenopatią.
- W przypadku podejrzenia klinicznego grzybicy skóry głowy należy przeprowadzić kontrolę całego ciała pod kątem innych objawów grzybiczej choroby skóry.
- Członkowie rodziny i inne osoby, które miały bliski kontakt z osobą chorą, również powinny zostać poddane badaniu.

Kerion celsi
Diagnostyka specjalistyczna
- Trichoskopia (dermoskopia skóry głowy)
- Czarne punkty (martwe włosy w otworach mieszków włosowych), łuszczenie okołomieszkowe, włosy kształtem przypominające przecinek, włosy–korkociągi.
- Wynik trichoskopii może być przydatny do rozpoczęcia leczenia w oczekiwaniu na wynik hodowli.2
- Wykorzystywana również do oceny odpowiedzi na zastosowane leczenie.2
- Lampa Wooda
- Grzybica wywołana przez rodzaj Microsporum fluoryzuje na zielono, w przeciwieństwie do Trichophyton.4
- Niska czułość.
- Grzybica wywołana przez rodzaj Microsporum fluoryzuje na zielono, w przeciwieństwie do Trichophyton.4
- Badanie mikroskopowe
- Mikroskopia natywna i mikroskopia fluorescencyjna.
- Bezpośrednie badanie mikroskopowe z użyciem 10–20% wodorotlenku potasu ułatwia wykrycie strzępek i grzybni.
- Często zdarzają się wyniki fałszywie ujemne.1
- Posiew w kierunku grzybów: złoty standard
- Łuski i/lub kikuty włosów należy pobrać ze zmian chorobowych przy użyciu skalpela (tępą stroną), sterylnych kleszczy, szczoteczki lub wacika, najlepiej metodą łączoną.
- Próbki należy pobierać zwłaszcza ze strefy przejściowej między skórą chorą a zdrową.
- Rutynowe badanie oporności nie jest wymagane.
- Hodowle należy obserwować do 5 tygodni, ponieważ niektóre patogeny (T. verrucosum, T. violaceum, T. soudanense) rosną bardzo powoli.
- PCR
- Wyższa czułość i krótszy czas oczekiwania na wynik.
- Biopsja skóry
- Opcja w przypadkach trudności w wykryciu patogenów, np. w trichofitozie u bydła.
- Refleksyjna mikroskopia konfokalna (reflectanse confocal microscopy - RCM)2
- nieinwazyjna technika obrazowania nazywana również „wirtualną biopsją”
- rzadko wykonywana (wysoki koszt, mała dostępność)
Wskazania do skierowania do specjalisty
- W celu ostatecznego rozpoznania.
- Osoby z kerion celsi.
- Dzieci z grzybicą skóry głowy powinny być w miarę możliwości leczone przez specjalistów.
Leczenie
Cele leczenia
- Usunięcie infekcji grzybiczej.
- Zapobieganie nawrotom.
- Zapobieganie łysieniu bliznowaciejącemu.
- Zapobieganie dalszemu przenoszeniu choroby lub przerwanie łańcuchów infekcji.
Ogólne informacje o leczeniu
- W przypadku grzybicy skóry głowy zawsze zalecana jest skojarzone leczenie miejscowe i ogólnoustrojowe lekami przeciwgrzybiczymi. Monoterapii miejscowej zwykle nie zaleca się ze względu na niską skuteczność.
- Wybór doustnego leku przeciwgrzybiczego zależy od patogenu.
- Terbinafina jest bardziej skuteczna wobec Trichophyton spp. (w szczególności T. tonsurans, T. violaceum, T. soudanense).
- Itrakonazol lub gryzeofulwina jest skuteczna przeciwko Microsporum/Nannizzia spp. (w szczególności M. canis, M. audouinii, N. gypsea).
- Flukonazol lub worykonazol w przypadkach szczególnych lub opornych na leczenie.
- W razie obecności kerion celsi lub klinicznego podejrzenia dużego nasilenia zakażenia (łuszczenie się skóry, limfadenopatia, duża utrata włosów), leczenie można rozpocząć natychmiast, jeszcze przed uzyskaniem wyników posiewu mykologicznego, jeżeli szybka diagnostyka metodą PCR nie jest dostępna i/lub wyniki badań mikroskopowych są niejednoznaczne.
- Przy kerion celsi konieczne jest szybkie rozpoczęcie leczenia, aby uniknąć trwałego łysienia bliznowaciejącego.
- Ustalić i leczyć możliwe źródło zakażenia (zakażone zwierzę domowe).
- Należy rozważyć możliwość zakażenia w placówce opiekuńczej (przedszkolu lub szkole).
Farmakoterapia
Leczenie miejscowe
- Leczenie miejscowe
- Stosuje się np. szampon z siarczkiem/dwusiarczkiem selenu 1%, szampony zawierające 2% ketokonazolu lub klotrimazolu lub szampony zawierające 1% cyklopiroksu.
- Szampony należy stosować powyżej 5 minut 2 x w tygodniu przez 2 do 4 tygodni.
- Należy je łączyć z roztworem o skutecznym działaniu przeciwgrzybiczym (np. 1% roztwór klotrimazolu), stosując raz na dobę przez 1 tydzień.
- Leczenie miejscowe na całej powierzchni owłosionej skóry głowy, nie tylko dotkniętego ogniska
- Miejscowe leczenie skojarzone glikokortykosteroidami i lekami przeciwgrzybiczymi początkowo przez ograniczony okres około 7 dni może prowadzić do szybszego zmniejszenia stanu zapalnego i objawów podmiotowych.
- Ciąża i karmienie piersią: w leczeniu miejscowym należy preferować klotrimazol.
- Stosuje się np. szampon z siarczkiem/dwusiarczkiem selenu 1%, szampony zawierające 2% ketokonazolu lub klotrimazolu lub szampony zawierające 1% cyklopiroksu.
Leczenie ogólnoustrojowe: dorośli
- Terbinafina 250 mg 1 x na dobę przez 4–6 tygodni
- W przypadku gatunków rodzaju Trichophyton jest lekiem z wyboru ze względu na wysoką skuteczność i szerokie spektrum działania.
- Terbinafiny nie należy podawać pacjentom z zaburzeniami czynności wątroby.
- Jeśli w trakcie leczenia wzrośnie stężenie enzymów wątrobowych (kontrolę należy przeprowadzić po 4–6 tygodniach), należy przerwać leczenie.
- Przy zakażeniach Microsporum spp. leczenie powinno trwać 8-12 tygodni.2
- Itrakonazol 100–200 mg 1 x na dobę, bezpośrednio po głównym posiłku, przez około 4 tygodnie
- Alternatywna opcja leczenia, zwłaszcza w przypadku Microsporum/Nannizzia spp.
- Należy zwrócić uwagę na liczne interakcje!
- Flukonazol 6 mg/kg m.c. na dobę, maks. 400 mg na dobę przez 3-6 tygodni.2
- alternatywa w przypadkach opornych na leczenie lub szczególnych, nie jest lekiem pierwszego wyboru.
- Czas trwania leczenia
- Leczenie należy kontynuować aż do całkowitego wyleczenia. Od 4. tygodnia leczenia należy co 14 dni przeprowadzać badanie mykologiczne i w razie potrzeby przedłużyć terapię. W zależności od gatunku grzyba może to potrwać od 1 do 3 miesięcy.
- Ciąża i karmienie piersią:
- Ciąża:
- Ogólnoustrojowe leczenie przeciwgrzybicze należy stosować tylko wtedy, gdy istnieją uzasadnione wskazania i, jeśli to możliwe, nie w I trymestrze ciąży. W każdym indywidualnym przypadku należy rozważyć, czy korzyść terapeutyczna dla matki przewyższa potencjalne ryzyko dla nienarodzonego dziecka. Dotyczy to itrakonazolu, flukonazolu i terbinafiny.
- Tylko krótkoterminowe leczenie flukonazolem, jeśli jest to absolutnie konieczne.
- Karmienie piersią:
- Preferowany ogólnoustrojowy lek przeciwgrzybiczny to flukonazol, ale tylko w istotnych wskazaniach, ustalonych indywidualnie w stosunku do każdej pacjentki.
- W okresie karmienia piersią nie zaleca się ogólnoustrojowego stosowania terbinafiny.
- Karmienie piersią nie jest zalecane w przypadku wielokrotnego stosowania flukonazolu.
- Ciąża:
Leczenie ogólnoustrojowe: dzieci
- Gryzeofulwina (10–15 mg/kg m.c. na dobę przez 6-12 tygodni)2 – aktualnie niedostępna w Polsce
- W wielu badaniach wykazano wyższe wskaźniki odpowiedzi na leczenie, większe bezpieczeństwo leczenia i większą efektywność kosztową nowszych leków przeciwgrzybiczych, takich jak terbinafina i itrakonazol, w porównaniu do gryzeofulwiny.
- Flukonazol, itrakonazol lub terbinafinę można zalecać w grzybicy skóry głowy u dzieci tylko w ramach indywidualnej próby terapeutycznej (poza wskazaniami rejestracyjnymi).
- W Polsce terbinafina jest zatwierdzona do stosowania u dzieci w wieku powyżej 2. roku życia.
- Dawkowanie terbinafiny5 u dzieci
- 12–19 kg: 62,5 mg 1 x na dobę
- 20–40 kg: 125 mg 1 x na dobę
- >40 kg: 250 mg 1 x na dobę.
- Itrakonazol6 - w Polsce nie należy stosować u dzieci, o ile możliwe korzyści nie przewyższają potencjalnego ryzyka
- 5 mg/kg m.c. 1 x na dobę razem z głównym posiłkiem (zawiesina)
- U dzieci z masą ciała powyżej 20 kg: 100 mg 1 x na dobę.
- Flukonazol(nie określono bezpiecznej skuteczności zastosowania u dzieci w wieku do 13. roku życia)
- 6 mg/kg m.c. na dobę
- Flukonazolu nie należy stosować w leczeniu grzybicy skóry głowy, ponieważ w badaniu, do którego odwołano się w charakterystyce produktu leczniczego, nie wykazano przewagi nad gryzeofulwiną.
Inne działania
- Szczotki i grzebienie oraz inne przybory do higieny osobistej należy wymienić.
- Czapki, pościel itp. należy wyprać.
- Obcięcie lub zgolenie włosów może znacznie skrócić czas leczenia.
- Dzieci otrzymujące odpowiednią terapię ogólnoustrojową i adjuwantową miejscową, mogą wrócić do szkoły lub przedszkola po tygodniowej karencji w przypadku zakażeń wywołanych przez patogeny antropofilne (T. tonsurans, T. violaceum, T. Soudanense, M. audouinii) lub natychmiast w przypadku wszystkich innych patogenów.
- W przypadku chorób odzwierzęcych (takich jak trichofitoza u bydła) – identyfikacja źródła zakażenia i w miarę możliwości współleczenie, środki higieny w oborach.
- W przypadku patogenu antropofilnego – badanie przesiewowe wszystkich członków rodziny i osób z bliskich kontaktów oraz ich leczenie w razie wyniku dodatniego.
- Podawanie ogólnoustrojowych leków przeciwgrzybiczych w przypadku objawów jawnej grzybicy skóry głowy.
- Leczenie miejscowe szamponami przeciwgrzybiczymi u bezobjawowych osób mających kontakt z chorymi.
- Wskazane są wielokrotne kontrole mykologiczne (co 2 tygodnie).
Przebieg, powikłania i rokowanie
Przebieg
- Od 4. tygodnia leczenia należy co 14 dni przeprowadzać badanie mykologiczne (ew. trichoskopię) i w razie potrzeby przedłużyć leczenie.
- W przypadku poprawy klinicznej i utrzymującej się obecności patogenów, leczenie należy kontynuować przez 2–4 tygodnie; w razie braku odpowiedzi klinicznej należy przejść do terapii drugiego rzutu (patrz wyżej).
Powikłania
- Kerion celsi: trwałe łysienie bliznowaciejące.
Rokowanie
- Efekty leczenia są co najwyżej umiarkowane; konieczne jest dalsze postępowanie.
- Przyczynami niepowodzenia leczenia mogą być:
- niedostateczne stosowanie się pacjenta do zaleceń
- stosowanie zbyt małych dawek leków
- rozwój oporności
- ponowne zakażenie, np. z powodu braku leczenia objawowych lub bezobjawowych członków rodziny
- upośledzenie odporności u chorego.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
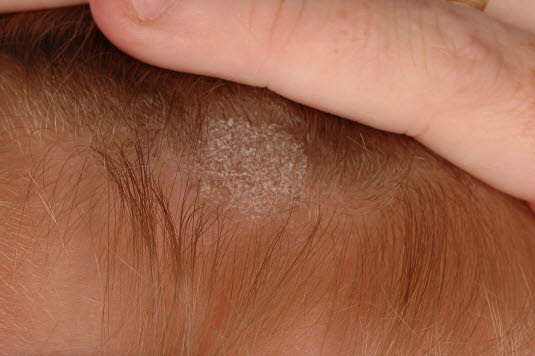
Grzybica skóry głowy
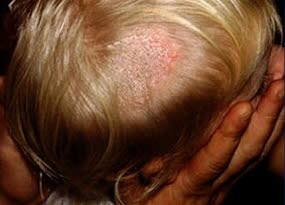
Grzybica skóry głowy
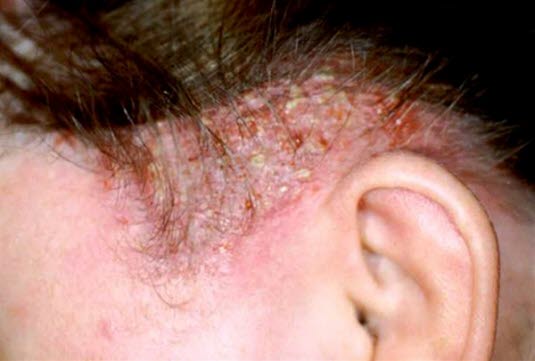
Głęboka grzybica skóry głowy
Źródła
Piśmiennictwo
- Andrews M.D., Burns M. Common tinea infections in children, Am Fam Physician 2008, 77: 1415-20, www.aafp.org
- Hill RC., Gold JAW., Lipner SR. Comprehensive Review of Tinea Capitis in Adults: Epidemiology, Risk Factors, Clinical Presentations, and Management. J Fungi 2024;10:357. doi.org
- Lacarrubba F., Micali G., Tosti A. Scalp Dermoscopy or Trichoscopy, Curr Probl Dermatol, 2015 Feb. 47:21-32, www.ncbi.nlm.nih.gov
- Mounsey A.L., Reed S.W. Diagnosing and treating hair loss, Am Fam Physician 2009, 80: 356-62, www.ncbi.nlm.nih.gov
- Terbinafina. Charakterystyka produktu leczniczego, dostęp: 23.11.2023, chpl.com.pl
- Itrakonazol. Charakterystyka produktu leczniczego, dostęp: 23.11.2023, chpl.com.pl
- Flukonazol. Charakterystyka produktu leczniczego, dostęp: 23.11.2023, chpl.com.pl
Opracowanie
- Joanna Dąbrowska-Juszczak (recenzent)
- Michał Sutkowski (recenzent)
- Tomasz Tomasik (redaktor)
- Franziska Jorda (recenzent/redaktor)
