Streszczenie
- Definicja: Uszkodzenia obejmujące skórę, tkankę podskórną, mięśnie, ścięgna lub więzadła.
- Epidemiologia: Częsta przyczyna konsultacji w gabinecie lekarza rodzinnego.
- Objawy: Ból, ewentualnie ograniczenia ruchomości.
- Obraz kliniczny: Oznaki zakażonej rany: zaczerwienienie, obrzęk, nadmierne ucieplenie, ból, ograniczenie ruchomości.
- Diagnostyka: Ocena rozległości i głębokości urazu oraz dotkniętych struktur. Uzupełniająco w razie potrzeby dodatkowa diagnostyka obrazowa.
- Leczenie: Oczyszczenie rany, opracowanie chirurgiczne rany, usunięcie ciał obcych, w przypadku czystych ran pierwotne zamknięcie rany w ciągu 6–8 godzin. Ewentualnie profilaktyka przeciwtężcowa. W przypadku zakażonych ran leczenie przeciwbakteryjne.
Informacje ogólne
Definicja
- Definicja rany: przerwanie anatomicznej ciągłości tkanki.
- W zależności od mechanizmu i zakresu wyróżnia się następujące urazy skóry
- Z uszkodzeniem pełnej grubości skóry:
- rana cięta
- rana kłuta
- rana kąsana
- rana tłuczona
- rana rąbana
- rana miażdżona
- rana szarpana
- rozdarcie
- rana postrzałowa
- uraz spowodowany przebiciem
- rozerwanie
- otarcie i zadrapanie
- spełzanie naskórka.
- Z uszkodzeniem niepełnej grubości skóry
- uraz zmiażdżeniowy
- stłuczenia
- otarcia.
- Z uszkodzeniem pełnej grubości skóry:
- Również oparzenia są urazami skóry i tkanek miękkich.
- Patrz także artykuł rany urazowe i chirurgiczne.
Epidemiologia
- Ostre urazy są częstą przyczyną konsultacji w gabinetach lekarzy rodzinnych i w szpitalnych oddziałach ratunkowych.
ICD–10
Uwaga: działy S i T klasyfikacji ICD–10 w całości poświęcone są kodyfikacji urazów, zatruć i skutków działań zewnętrznych. Każdy z poniższych kodów posiada trzyznakowe rozwinięcie, precyzujące charakter, umiejscowienie lub rozległość urazu. Ich pełne przytoczenie przekracza zakres tego opracowania.
- S01 Otwarta rana głowy.
- S11 Otwarta rana szyi.
- S21 Otwarta rana klatki piersiowej.
- S31 Otwarta rana brzucha, dolnej części grzbietu i miednicy.
- S41 Otwarta rana barku i ramienia.
- S51 Otwarta rana przedramienia.
- S61 Otwarta rana nadgarstka i ręki.
- S71 Otwarta rana biodra i uda.
- S81 Otwarta rana podudzia.
- S91 Otwarta rana stawu skokowego i stopy.
- T00 Powierzchowne urazy obejmujące liczne okolice ciała.
- T01 Otwarte rany obejmujące liczne okolice ciała.
- T07 Liczne nieokreślone urazy.
- T14 Uraz nieokreślonej okolicy ciała.
- T20 Oparzenie termiczne i chemiczne głowy i szyi.
- T21 Oparzenie termiczne i chemiczne tułowia.
- T22 Oparzenie termiczne i chemiczne barku i kończyny górnej z wyjątkiem nadgarstka i ręki.
- T23 Oparzenie termiczne i chemiczne nadgarstka i ręki.
- T24 Oparzenie termiczne i chemiczne biodra i kończyny dolnej z wyjątkiem okolicy stawu skokowego i stopy.
- T29 Oparzenia termiczne i chemiczne licznych okolic ciała.
- T31 Oparzenia termiczne sklasyfikowane według rozległości objętej powierzchni ciała.
- T32 Oparzenia chemiczne sklasyfikowane według rozległości objętej powierzchni ciała.
- T33 Powierzchowne odmrożenie.
- T34 Odmrożenie z martwicą tkanki.
- T35 Odmrożenie obejmujące liczne okolice ciała i odmrożenie nieokreślone.
Diagnostyka
- Ocena zakresu i głębokości rany oraz dotkniętych urazem struktur
- Konieczna może być interwencja chirurgiczna, np. w przypadku rany ciętej palca w celu oceny ścięgien.
- Ewentualnie uzupełnienie badaniami obrazowymi (np. USG, RM, TK).
- Sprawdzenie statusu szczepienia przeciw tężcowi w przypadku ran z uszkodzeniem skóry, szczególnie w przypadku silnego zabrudzenia
- Patrz także artykuł tężec.
Wywiad lekarski
- Możliwe najdokładniej opisać mechanizm urazu:
- Na przykład rana cięta: Czym przecięte? Czy nóż był wcześniej używany do cięcia innych materiałów (zwłaszcza ryb, mięsa)?
- Okoliczności i czas wystąpienia urazu.
- Możliwość zabrudzenia rany (szczególnie ziemią).
- Dotychczasowe zaopatrzenie rany (zastosowane środki).
- Status szczepienia przeciwko tężcowi.
- Alergie (w tym na środki znieczulające, metale, np. srebro).
- Choroby współistniejące (cukrzyca, żylna choroba zakrzepowo–zatorowa).
- Przyjmowane leki (przeciwpłytkowe, przeciwzakrzepowe).
Badanie fizykalne
- Objawy zakażenia
- zaczerwienienie, obrzęk, nadmierne ucieplenie i wrażliwość na ból
- zapalenie naczyń chłonnych (czerwone prążki na otaczającej skórze)
- objawy sepsy: gorączka, dreszcze, pogorszenie stanu ogólnego.
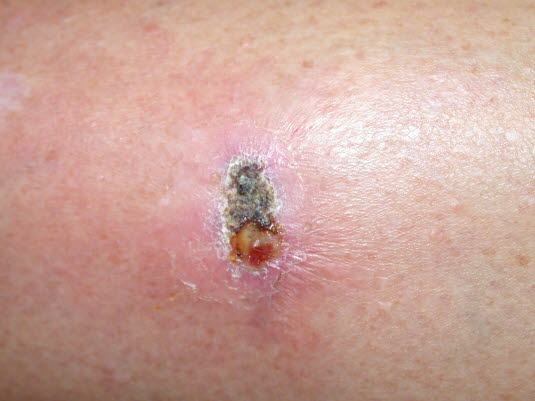 Rana kłuta, zakażona
Rana kłuta, zakażona
- Ocena uszkodzeń
- rozmiar i głębokość rany
- dotknięte struktury, zwłaszcza nerwy, naczynia krwionośne i ścięgna
- badanie funkcji motorycznych, czucia i przepływu krwi dystalnie od urazu.
Wskazania do skierowania do chirurga
- W przypadku podejrzenia poważnych lub zainfekowanych obrażeń skierowanie do chirurga.
- Natychmiastowa hospitalizacja w przypadku podejrzenia sepsy.
Diagnostyka specjalistyczna
- Badanie RTG w celu wykluczenia złamań lub wykrycia ciał obcych w ranach.
- Badanie USG w celu oceny stopnia uszkodzenia tkanek miękkich, przy urazach naczyń krwionośnych lub ścięgien.
- Materiał biologiczny do diagnostyki mikrobiologicznej patogenów w przypadku zakażonych ran.
- Parametry stanu zapalnego (OB, leukocyty, CRP) i posiewy krwi w przypadku podejrzenia zakażenia ogólnoustrojowego.
Leczenie
Cele leczenia
- Hemostaza.
- Gojenie się ran.
- Zapobieganie zakażeniom.
- Zachowanie czynności otaczających stawów.
Ogólne informacje o leczeniu
- Czyste rany można zamknąć za pomocą szwów pierwotnych w ciągu pierwszych 6–8 godzin po urazie.
- Klej do tkanek można zastosować w przypadku ran:
- których brzegi nie są naprężone
- które nie są mocno zanieczyszczone
- które nie są zakażone (i nie powstały wskutek ugryzienia)
- które nie penetrują do stawów
- które są łatwo adaptowalne i mocno nie krwawią.
Rany zakażone lub zagrożone zakażeniem
- W przypadku ran o zwiększonym ryzyku wtórnego zakażenia należy unikać pierwotnego szycia rany (np. urazy spowodowane ugryzieniem).
- Usunięcie warstwy pokrywającej dno rany (martwica, włóknik, biofilm) i przepłukanie rany płynem fizjologicznym bez dodatku substancji przeciwdrobnoustrojowych (np. płyn Ringera).
- Pobranie wymazu z rany, badanie mikrobiologiczne.
- Oczyszczenie mechaniczne łożyska rany z martwicy.
- Ocena czy zakażenie jest miejscowe, czy doszło do infekcji ogólnoustrojowej (badanie fizykalne oraz badania laboratoryjne: morfologia krwi, CRP, OB).
- Zastosowanie lawaseptyków/antyseptyków (zobacz niżej).
- Dobranie odpowiedniego opatrunku specjalistycznego (zobacz niżej).
- Rozważyć podanie antybiotyku doustnie (zobacz niżej).
Leczenie farmakologiczne
- Ocena ryzyka zakażenia tężcem.
- Osoby z niewystarczającą ochroną przeciwtężcową wymagają szczepienia przypominającego, a w razie potrzeby, biernego uodpornienia immunoglobulinami.
- Sposób postępowania zależy od historii szczepień pacjenta i ryzyka zachorowania na tężec.
- Duże ryzyko: rany miażdżone, głębokie kłute, rany postrzałowe, zawierające ciało obce, obficie zanieczyszczone ziemią, odchodami lub śliną, niezaopatrzone w ciągu 24 godzin, rany ze współistniejącym wstrząsem (niedokrwienie), oparzenia lub odmrożenia.
- Małe ryzyko: dobrze ukrwione, drobne zranienia powierzchowne, które powstały w warunkach domowych i nie zawierają martwych tkanek.
- U pacjentów w pełni uodpornionych/zaszczepionych, gdy ostatnia dawka szczepionki została podana:
- Mniej niż 5 lat temu: imunoprofilaktyka, nie jest potrzebna (w szczególnie dużym ryzyku można rozważyć podanie 1 dawki przypominającej szczepionki przeciw tężcowi).
- 5 – 10 lat temu: należy podać 1 dawkę szczepionki przypominającej przeciwko tężcowi.
- Więcej niż 10 lat temu: w ryzyku małym podać 1 dawkę szczepionki przypominającej przeciwko tężcowi, a w dużym także antytoksynę.
- U pacjentów nieszczepionych, niekompletnie zaszczepionych lub z niepewną historią szczepień, należy podać szczepionkę przeciwko tężcowi, a następnie kontynuować szczepienie podstawowe. W przypadku dużego ryzyka należy podać także antytoksynę.
- Ocena wskazań do antybiotykoterapii doustnej.
- Odpowiednie leczenie przeciwbólowe
- Uwaga: nie należy stosować ASA ze względu na zwiększone ryzyko krwawienia z rany!
- Z uwagi na nieskuteczność terapii i selekcję szczepów opornych, nie zaleca się stosowania antybiotyków w miejscowym leczeniu ran przewlekłych!
Antybiotyki
- W przypadku ran, które wyglądają na zakażone lub są narażone na wysokie ryzyko zakażenia (np. urazy spowodowane ugryzieniem, otwarte złamania), należy rozważyć podanie antybiotyku doustnie.
- Z reguły stosuje się antybiotyki, które są szczególnie skuteczne przeciwko patogenom Gram–dodatnim (drobnoustrojom skórnym takim jak S. aureus, np. amoksycylina/kwas klawulanowy) lub mają dobrą mobilność tkankową (np. klindamycyna).
- Zastosowany antybiotyk należy zweryfikować po uzyskaniu wyniku antybiogramu uzyskanego z posiewu z rany.
Lawaseptyki/antyseptyki
- Podchloryn (Microdacyn, Granudacyn, Hydrocyn).
- Poliheksametylen biguanidu (Prontosan, SutriSept).
- Zawierające dichlorowodorek octenidyny (Octenilin), jod (Braunol).
Opatrunki specjalistyczne
- O działaniu przeciwdrobnoustrojowym zawierające srebro, jod, miód manuka.
- Hydroaktywne.
- Hydrokoloidowe.
- Hydrowłókniste.
- Lipidokoloidowe.
Leczenie chirurgiczne
Pierwotne zamknięcie rany
- Przy czystych ranach nie starszych niż 6–8 godzin, za pomocą szwów.
- Przy powierzchownych, małych ranach można zastosować paski do zamykania ran (SteriStrip).
W przypadku ran o zwiększonym ryzyku wtórnego zakażenia nie stosuje się pierwotnego zamknięcia rany
- Dotyczy to następujących przypadków:
- silnie zanieczyszczone rany
- rany kąsane.
- Silnie zanieczyszczone rany należy oczyścić zgodnie z podanymi powyżej wskazówkami.
Urazy tkanek miękkich bez urazów skóry
- Uszkodzenie tkanek miękkich może być spowodowane uderzeniem lub urazem skrętnym (dystorsją) bez przecięcia skóry.
- Powstaje krwiak; w zależności od rozległości mówi się o stłuczeniu, kontuzji, zmiażdżeniu lub nadwyrężeniu.
- W przypadku drobnych urazów wystarczające jest leczenie zgodnie ze schematem RICE:
- (R – Rest, I – Ice, C – Compression, E – Elevation), czyli odpoczynek, lód, kompresja, uniesienie.
- W przypadku poważniejszych urazów i krwotoków wzrost ciśnienia w tkankach może prowadzić do martwicy skóry lub zespołu ciasnoty przedziałów powięziowych. W tym przypadku konieczna jest szybka ewakuacja krwiaka, oczyszczenie rany i/lub dermatofasciotomia.
Leczenie blizn
- Aby zapobiegać tworzeniu się blizn, można masować zamknięte rany i stosować produkty do pielęgnacji blizn.
- Np. codzienne nacieranie blizny maścią na rany i gojenie (dekspantenol).
- Oszpecające blizny mogą zostać chirurgicznie wycięte.
- Wygląd blizn przerostowych można poprawić np. za pomocą krioterapii, leczenia ciśnieniowego lub leczenia laserowego.
Przebieg, powikłania i rokowanie
Przebieg
- Fazy gojenia się ran
- faza wysiękowa (faza zapalna): 1.-4. doba
- faza proliferacyjna (faza ziarninowania): 2.–16. doba
- faza naprawcza (faza epitelializacji): 5.–25. doba.
Powikłania
- Zakażenie.
- Urazy głębszych struktur, takich jak nerwy, naczynia krwionośne lub ścięgna.
- Zespół ciasnoty przedziałów powięziowych (w przypadku dużego urazu tkanek miękkich).
- Tężec.
- Wścieklizna.
- Blizny przerostowe.
- Opóźnione gojenie się ran.
Rokowanie
- Czynniki miejscowe hamujące proces gojenia:
- zakażenie w ranie – obecność w ranie tkanek martwiczych, zmiażdżonych, ciał obcych, wydzieliny surowiczej lub ropnej sprzyja rozwojowi zakażenia
- niedostateczne ukrwienie tkanek – brak tlenu, komórek odpornościowych, przeciwciał, substratów energetycznych
- wysuszenie rany*– zwolnienie ziarninowania i naskórkowania
- nadmierny wysięk w ranie
- uraz rany – antyseptyki niszczące ziarninę (preparaty jodowe i chlorowe, spirytus)
- nieprawidłowe opatrunki.
- Czynniki ogólne wpływające na proces gojenia:
- wiek pacjenta
- stopień odżywienia (zarówno niedożywienie, jak i nadwaga)
- choroby współistniejące (niewydolność nerek, wątroby, cukrzyca, choroby autoimmunologiczne, zaburzenia krzepnięcia),
- choroby układu immunologicznego
- stosowane leczenie.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
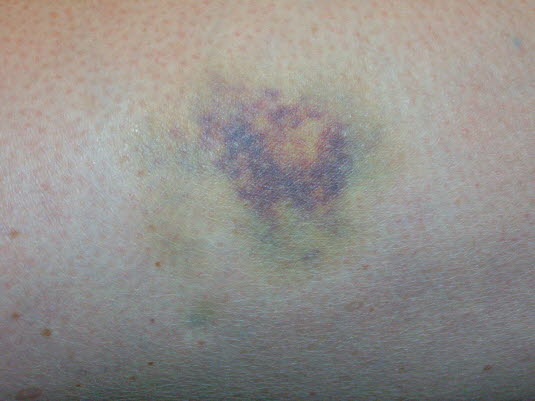
Siniak
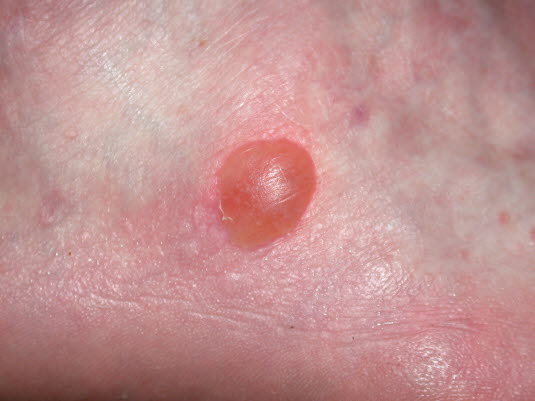
Pęcherz skórny
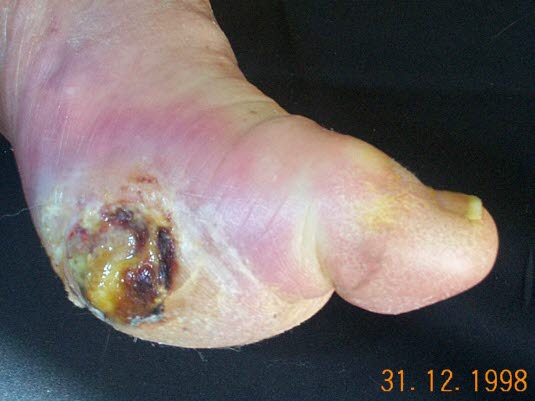
Zakażenie rany

Rana kłuta, zakażona
Źródła
Piśmiennictwo
- Szmidt J. et al. Podstawy chirurgii. Podręcznik dla lekarzy specjalizujących się w dziedzinie chirurgii ogólnej. Tom I i II. Medycyna Praktyczna, Kraków 2022. ISBN: 9788374306744.
- Sopata M. et al. Wytyczne postępowania miejscowego w ranach niezakażonych, zagrożonych infekcją oraz zakażonych – przegląd dostępnych substancji przeciwdrobnoustrojowych stosowanych w leczeniu ran, Zalecenia Polskiego Towarzystwa Leczenia Ran. Leczenie Ran, 2020:1-21, semanticscholar.org
Opracowanie
- Sławomir Chlabicz (redaktor)
- Katarzyna Nessler (recenzent)
- Adam Windak (redaktor)
- Lino Witte (recenzent/redaktor)
