Streszczenie
- Definicja: Powierzchowne zakażenie skóry grzybami z rodzaju Candida, które może wystąpić niemal w każdym miejscu ciała.
- Epidemiologia: Występuje dość powszechnie.
- Objawy: Rumień, zwłaszcza w fałdach skórnych oraz dokuczliwy świąd i/lub pieczenie.
- Badanie fizykalne: Klinicznie czerwone, sączące się zmiany w fałdach skórnych z towarzyszącym świądem.
- Diagnostyka: Jeśli obraz kliniczny nie jest swoisty, należy pobrać próbki na posiew.
- Leczenie: Leki przeciwgrzybicze stosowane miejscowo i/lub ogólnie.
Informacje ogólne
Definicja
- Jest to powierzchowne zakażenie skóry, przydatków skóry i błon śluzowych grzybami z rodzaju Candida.1
- Często dotyczy fałdów skórnych (okolice wyprzeniowe) lub skóry, która ma niewielki kontakt z otoczeniem (pieluszkowe zapalenie skóry).
- Kandydozy skóry i błon śluzowych obejmują kandydozę sromu i pochwy oraz kandydozę jamy ustnej i gardła.
- Pojęcie „przewlekła kandydoza śluzówkowo-skórna” jest używane do opisania szeregu rzadkich zespołów chorobowych, których nadrzędną wspólną cechą jest uporczywa lub przewlekła nawracająca kandydoza skóry i błon śluzowych, a także paznokci.
- Osoby chore mają zwykle wrodzone zaburzenia immunologiczne lub endokrynologiczne, a większość z nich choruje już w okresie niemowlęcym.
Epidemiologia
- Dość częsta choroba: chorują przeważnie osoby bardzo młode, w podeszłym wieku oraz z ciężkimi schorzeniami.
- Częstość występowania wzrasta ze względu na wzrost liczby pacjentów z niedoborami odporności i chorobami przewlekłymi oraz starzenie się populacji.1
Etiologia i patogeneza
- Ludzie są nosicielami grzybów z rodzaju Candida, stanowiącymi część prawidłowej flory jelitowej, w całym przewodzie pokarmowym od jamy ustnej do odbytu.
- Spektrum chorób wywoływanych przez gatunki Candida obejmuje zakażenia powierzchowne i inwazyjne.
- U 75% pozornie zdrowych kobiet, przynajmniej raz w życiu rozwija się kandydoza sromu i pochwy.
- główne objawy:
- świąd
- upławy
- pieczenie
- zaczerwienienie
- ból przy oddawaniu moczu lub przy stosunku płciowym.
- główne objawy:
Patofizjologia
- Antybiotykoterapia zmienia endogenną mikroflorę i sprzyja rozwojowi grzybów z rodzaju Candida.
- Inne czynniki sprzyjające rozwojowi grzybicy to otyłość, a także wilgotne i ciepłe środowisko.
- Rzadką i trudną do leczenia postacią jest przewlekła kandydoza śluzówkowo-skórna, która zwykle wiąże się z niedoborami odporności.
Czynniki predysponujące
- Predyspozycje genetyczne.
- Cukrzyca.
- Nadwaga.
- Niedożywienie.
- Antybiotykoterapia.
- Zaburzenia układu immunologicznego.
- Glikokortykosteroidy.
- Praca w wilgotnym środowisku.
- Urazy lub maceracja skóry.
- Żywienie pozajelitowe.
ICD-10
- B37 Kandydoza.
- B37.2 Kandydoza skóry i paznokci.
Diagnostyka
Kryteria diagnostyczne
- W większości przypadków rozpoznanie stawia się na podstawie objawów klinicznych.
- W celu jednoznacznego rozpoznania należy pobrać wymazy do bezpośredniego badania mikroskopowego oraz posiew na obecność grzybów.
Diagnostyka różnicowa
- Alergiczne kontaktowe zapalenie skóry.
- Atopowe zapalenie skóry.
- Łojotokowe zapalenie skóry.
- Łuszczyca odwrócona.
- Pęcherzyca.
- Wyprysk w okolicy wyprzeniowej.
- Grzybica pachwin.
- Łupież rumieniowy.
- Nowotwory złośliwe skóry.
- Inne grzybice skóry.
Wywiad
- Świąd i pieczenie.
- Początek zmian.
- Choroby współistniejące.
- Ewentualne czynniki wyzwalające: leki, odżywianie, urazy, regularna praca w wilgotnym, ciepłym środowisku (zawód).
- Nawracające infekcje.
Badanie fizykalne
- Czerwone, sączące się zmiany z towarzyszącym świądem.
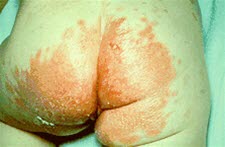 Kandydoza, skóra
Kandydoza, skóra - W obszarze brzeżnym mogą występować zmiany krostkowe.
- Często obecne są pęcherzyki satelitarne obok zmian rumieniowych.
- Ponadto może wystąpić zanokcica i zmiany paznokci.
- Możliwe współistniejące zakażenia błon śluzowych, np. w jamie ustnej, kandydoza sromu i pochwy, zapalenie żołędzi.
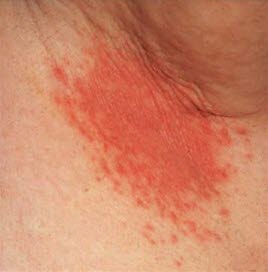 Kandydoza, pacha
Kandydoza, pacha - Niektóre formy przewlekłej kandydozy śluzówkowo-skórnej wiążą się z wypadaniem włosów lub bielactwem.
Badania uzupełniające
- W przypadku niejednoznacznego obrazu klinicznego, należy pobrać próbki do posiewu w kierunku grzybów.
- Pomocne może być badanie bezpośrednie (10% KOH).
- Hodowla mykologiczna w następujących sytuacjach:
- gdy objawy kliniczne wskazują na kandydozę, a wynik badania bezpośredniego jest ujemny
- gdy objawy kliniczne długo się utrzymują lub nawracają pomimo leczenia
- w przypadkach podejrzenia przewlekłej kandydozy śluzówkowo-skórnej.
Wskazania do skierowania do specjalisty
- Przewlekłe i złożone przypadki, a także przypadki ze znacznym rozprzestrzenieniem, mogą wymagać specjalistycznego leczenia dermatologicznego.
Leczenie
Cele leczenia
- Wyleczenie zakażenia.
- Łagodzenie dolegliwości, takich jak świąd i ból.
- Zapobieganie nadkażeniom.
- Leczenie ewentualnej choroby podstawowej.
- Zapobieganie nawrotom.
Ogólne informacje o leczeniu
- W miarę możliwości należy ustalić i leczyć wszystkie czynniki predysponujące.
- Leczenie chorób współistniejących.
- Odstawienie antybiotyków, jeśli to możliwe.
- Zwykle wystarczające jest leczenie miejscowe.
- Przy dużej rozległości zmian skórnych, wskazane może być leczenie ogólne (doustne).
- Stosowany miejscowo glikokortykosteroid może być dodatkowo pomocny w fazie początkowej w przypadku silnego świądu lub nasilonej reakcji zapalnej.
Leczenie farmakologiczne
- Miejscowe leki przeciwgrzybicze (krem lub zawiesina), np. nystatyna, klotrimazol, terbinafina, cyklopiroks.
- Wybór preparatu przeciwgrzybiczego może zależeć od oporności patogenów i nasilenia inwazji.
- Wiele preparatów przeciwgrzybiczych do stosowania miejscowego jest dostępnych bez recepty.
- Stosować 2–3 razy dziennie, zwykle przez 3–4 tygodnie i przez około 2 tygodnie od ustąpienia objawów.
- Do leczenia skóry głowy dostępne są szampony zawierające ketokonazol.
- Leczenie kandydozy sromu i pochwy, kandydozy jamy ustnej i gardła oraz pieluszkowego zapalenia skóry – zobacz w odpowiednich artykułach.
- Leczenie bezobjawowych partnerów seksualnych nie jest wskazane.
Leczenie ogólnoustrojowe
- Pacjenci pediatryczni:
- powierzchowne zakażenia (pleśniawki pieluszkowe, pleśniawki jamy ustnej) u noworodków
- kandydoza jamy ustnej i gardła, zakażenia skóry i paznokci, przewlekła kandydoza śluzówkowo-skórna u dzieci >1. roku życia:
- flukonazol: pierwszego dnia 6 mg/kg m.c. 1 x na dobę, następnie 3 mg/kg m.c. 1 x na dobę doustnie przez 7–14 dni.
- Dorośli (skóra, paznokcie, zakażenie pochwy, przewlekła kandydoza śluzówkowo-skórna):
- stosowane miejscowo pochodne azolowe (np. klotrimazol) lub polienowe (np. nystatyna, natamycyna)
- w przypadku nasilonych dolegliwości lub nawrotów– doustnie:
- flukonazol 50 mg na dobę do 28 dni
- itrakonazol 200 mg na dobę przez 7 dni lub 100 mg na dobę przez 15 dni
- lek drugiego wyboru: terbinafina 250 mg na dobę przez 4–6 tygodni (grzybica paznokci rąk) lub 12 tygodni (grzybica paznokci stóp).
- Przewlekła kandydoza śluzówkowo-skórna często wymaga długotrwałego leczenia:
- flukonazol 50–100 mg na dobę przez 28 dni lub dłużej
- itrakonazol 100–200 mg na dobę.
Zalecenia dla pacjentów
- Chore zmiany powinny być suche i wystawione na działanie powietrza tak często, jak to możliwe.
- Mycie ciepłą wodą, w miarę możliwości bez używania chusteczek nawilżających.
- Ostrożnie osuszać.
- Paski z gazy mogą być pomocne jako wkładka między palcami u rąk i nóg.
- Należy dbać o zdrową i bogatą w białko dietę.
- W miarę możliwości unikać nakładania się fałdów skóry na siebie, np. poprzez redukcję masy ciała, noszenie odpowiednio dopasowanej bielizny (biustonosz) oraz prawidłowe układanie pacjentów unieruchomionych.
Przebieg, powikłania i rokowanie
Powikłania
- Nadkażenia bakteryjne.
- Zakażenie innych układów lub narządów.
- Ogólnoustrojowa inwazyjna grzybica, często u pacjentów leczonych immunosupresyjnie lub antybiotykami o szerokim spektrum działania lub przy podawaniu hipertonicznych roztworów glukozy.
Rokowanie
- Wiele przypadków kandydozy skóry goi się szybko i łatwo, ale zdarzają się również bardzo trwałe i ciężkie przebiegi choroby.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
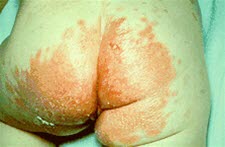
Kandydoza u małego dziecka po wcześniejszej wysypce skórnej
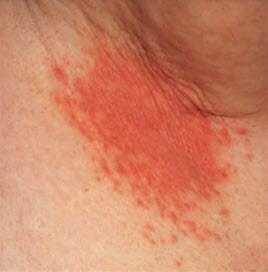
Kandydoza pachy. Oprócz czerwonych zmian skórnych, widoczne również pęcherzyki satelitarne
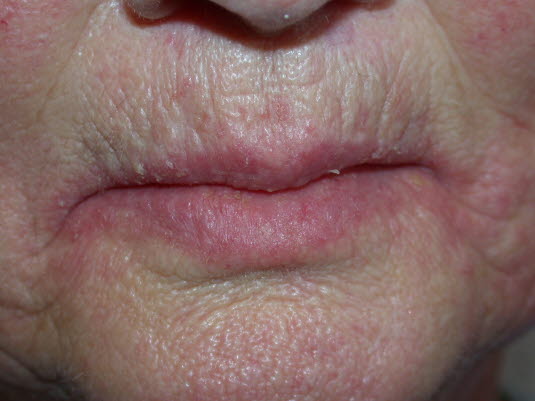
Zapalenie jamy ustnej wywołane przez Candida albicans jest częstą przyczyną zajadów
Źródła
Piśmiennictwo
- Jabłońska S, Majewski S. Choroby skóry i choroby przenoszone drogą płciową. Warszawa, PZWL 2013. ISBN: 9788320047073
- Flowers HH. Cutaneous candidiasis. Medscape, last updated Jan 17, 2020. emedicine.medscape.com
Opracowanie
- Katarzyna Nessler (recenzent)
- Adam Windak (redaktor)
- Monika Lenz (recenzent/redaktor)
