Streszczenie
- Definicja: Blizny przerostowe tworzą się w obszarze pierwotnej zmiany skórnej, podczas gdy keloidy wykraczają poza obszar rany i zajmują zdrową tkankę.
- Epidemiologia: Tworzenie się keloidów jest bardzo częste u pacjentów o ciemnej karnacji i w okresie zwiększonego poziomu hormonów (dojrzewanie, ciąża). Blizny przerostowe występują znacznie częściej niż keloidy.
- Objawy: Keloidy i blizny przerostowe mogą powodować świąd i ból.
- Badanie fizykalne: Nadmierne bliznowacenie, szczególnie w obszarach o zwiększonym napięciu skóry, np. w okolicy mostka i karku.
- Diagnostyka: Wywiad lekarski dotyczący urazów skórnych i typowy obraz kliniczny.
- Leczenie: Różne opcje terapii, ale często z ograniczonym skutkiem. Najczęściej stosuje się iniekcję glikokortykosteroidów oraz toksyny botulinowej bezpośrednio w okolicę zmiany. Zapobieganie poprzez zwracanie uwagi na linie napięcia skóry podczas zabiegów chirurgicznych oraz postępowanie profilaktyczne u osób wykazujących cechy nieprawidłowego gojenia się ran.
Informacje ogólne
Definicja
- Blizny przerostowe to pogrubione blizny w granicach pierwotnego urazu. Takie zmiany często ustępują z czasem.1
- Keloid (bliznowiec) jest definiowany jako blizna, która wykracza poza pierwotną granicę urazu. Zmiany tkankowe nie ustępują i zwykle pojawiają się ponownie po wycięciu.2
- Przerost blizny zwykle rozwija się w ciągu 6 miesięcy od urazu, podczas gdy keloidy zwykle pojawiają się po ponad 6 miesiącach.
Epidemiologia
- Keloid (bliznowiec)
- Blizny przerostowe
- Dokładna częstość występowania blizn przerostowych nie jest znana, ale są one znacznie częstsze niż keloidy.
Patofizjologia
- Wysokie napięcie między krawędziami rany sprzyja nadmiernemu bliznowaceniu.5
- Wykazano, że osoby młodsze, które mają większe napięcie skóry niż osoby starsze, są znacznie bardziej narażone na nadmierne bliznowacenie.
- W przypadku ran o dużej powierzchni, np. w przypadku oparzeń termicznych dochodzi do obkurczenia rany, co zwiększa napięcie w obszarze gojenia.
- Fibroblasty narażone na zbyt duże napięcie produkują zbyt dużo kolagenu, co prowadzi do nadmiernego bliznowacenia.
- Histologicznie uwidacznia się niewielka zorganizowana sieć kolagenowa, obfite unaczynienie, wysoka gęstość fibroblastów i pogrubiony naskórek.6
- W keloidach występuje również zmniejszona apoptoza.
- Często spowodowane jest to mutacjami w genie supresorowym guza p53 fibroblastów.7
Czynniki predysponujące
- Duże napięcie między krawędziami rany.5
- Zakażenia rany.5
- Szczególnie w przypadku keloidów
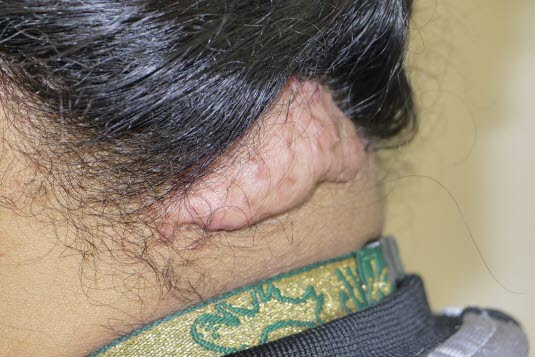 trądzik bliznowcowy na karku
trądzik bliznowcowy na karku- Ciemny typ skóry jest najważniejszym czynnikiem ryzyka wystąpienia keloidów i zwiększa to ryzyko od 15 do 20 razy.
- Może to być spowodowane zaburzeniami hormonu stymulującego melanocyty.2
- Predyspozycje genetyczne.
- Atopowe zapalenie skóry.8
- Minimalny uraz płatków uszu, mostka lub szyi
- Klasyczne przypadki to trądzik bliznowcowy na karku lub tworzenie się keloidów po kosmetycznym przekłuciu płatka ucha.
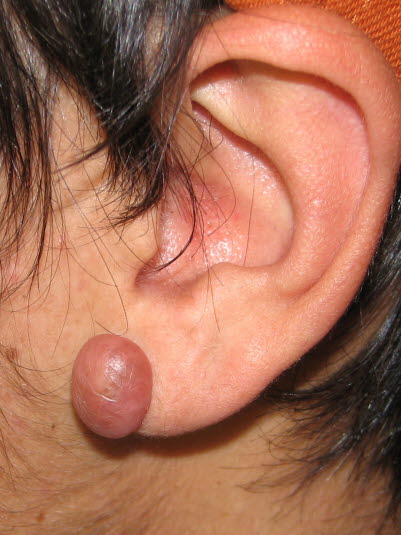 Keloid na płatku ucha
Keloid na płatku ucha
- Klasyczne przypadki to trądzik bliznowcowy na karku lub tworzenie się keloidów po kosmetycznym przekłuciu płatka ucha.
- Ciemny typ skóry jest najważniejszym czynnikiem ryzyka wystąpienia keloidów i zwiększa to ryzyko od 15 do 20 razy.
ICD–10
- L91 Przerostowe choroby skóry.
- L91.0 Blizna keloidowa.
- L91.8 Inne przerostowe choroby skóry.
- L91.9 Przerostowe choroby skóry, nieokreślone.
Rozpoznanie
Kryteria diagnostyczne
- Rozpoznanie opiera się głównie na wynikach badania przedmiotowego (patrz definicja).
- Ponadto ocena histologiczna może dostarczyć dodatkowych informacji dotyczących gęstości/struktury kolagenu, unaczynienia, gęstości fibroblastów i grubości naskórka. Jest to jednak rzadko wskazane.
Diagnostyka różnicowa
- Dermatofibroma.
- Guz desmoidalny.
- Ziarniniak wywołany przez ciało obce.
Wywiad
- Najczęstszymi czynnikami predysponującymi są wcześniejsze urazy (operacja, oparzenie, wypadek), trądzik, kolczyki w uszach, ospa wietrzna, szczepienia i biopsja.
- Nadmierne bliznowacenie często występuje w okolicy mięśnia naramiennego, w okolicy mostka, w górnej części pleców, na policzkach i na uchu – w miejscach, w których skóra jest narażona na duże napięcie.9
- Blizny przerostowe i keloidy mogą prowadzić do świądu i bólu.
Badanie fizykalne
- W ramach badania przedmiotowego może być trudno odróżnić blizny zwykłe od przerostowych, a zmiana może często zawierać oba warianty.
Wskazania do skierowania do poradni chirurgii plastycznej
- Ze względu na dużą liczbę opcji terapeutycznych zaleca się skierowanie pacjenta do doświadczonego gabinetu chirurgii plastycznej w celu dobrania najlepszego indywidualnie dobranego środka (środków).
Leczenie
Cele leczenia
- Cele leczenia są ustalane indywidualnie i powinny być przede wszystkim ukierunkowane na dolegliwości pacjenta (estetyka, świąd, ból).
- W zależności od wybranej opcji leczenia, po 3–6 zabiegach lub po 3–6 miesiącach terapii powinna nastąpić wyraźna poprawa (np. redukcja objętości o 30–50%, redukcja objawów o >50% i/lub wystarczające zadowolenie pacjenta).
Ogólne informacje o leczeniu
- Leczenie blizn przerostowych i keloidów jest często trudne.
- Obecność wielu opcji terapeutycznych odzwierciedla fakt, że nie ma jednego idealnego środka leczenia.2
- W związku z tym kluczowe znaczenie ma zapobieganie poprzez zachowanie niskiego napięcia w obszarze blizny.
Działania zapobiegawcze
Przy zabiegach chirurgicznych
- Należy podążać za liniami zmniejszonego napięcia skóry
- Jeśli to możliwe, nacięcie powinno być wykonane równolegle do naturalnych linii napięcia skóry, tak aby napięcie blizny było ograniczone do minimum.
- Odciążające, wielowarstwowe techniki szycia
- Podczas zamykania rany szwy powinny być zaciśnięte tak, aby nie wywierały nadmiernego napięcia.
- Jednocześnie należy unikać zbyt luźnego szwu.
Pooperacyjne
- W przebiegu pooperacyjnym rozwojowi nadmiernego bliznowacenia można przeciwdziałać za pomocą środków leczenia zachowawczego wymienionych poniżej.
- Można je stosować, jeśli miesiąc po urazie lub kontuzji pojawi się czerwone lub lekko wypukłe bliznowacenie.
- Jednak wstrzyknięcia glikokortykosteroidów w blizny pooperacyjne na wczesnym etapie należy traktować z ostrożnością, ponieważ może to również prowadzić do opóźnionego gojenia z atrofią skóry.
- Jeśli u pacjentów występowały wcześniej nadmierne blizny lub duże oparzenia termiczne, działania lecznicze należy prowadzić profilaktycznie bezpośrednio po operacji lub urazie.
Ucisk
- Jest szczególnie zalecany w przypadku dużych blizn przerostowych, np. po oparzeniach termicznych/oparzeniach cieczami.
- W przypadkach znanej tendencji do powstawania blizn przerostowych i keloidów po zabiegach chirurgicznych, a także po chirurgicznej ablacji wcześniej istniejących blizn przerostowych i keloidów, można zalecić leczenie uciskowe danego miejsca.
- Leczenie uciskowe jest zwykle wykonywane za pomocą kombinezonów uciskowych lub bandaży.
- Terapia uciskowa powinna być utrzymywana na poziomie od 20 do 30 mmHg, aby przekroczyć ciśnienie kapilarne. Leczenie należy prowadzić od 6 do 24 miesięcy.6,10
- Ucisku nie należy zmniejszać na dłużej niż 30 minut dziennie.
- Terapia uciskowa od dawna jest standardowym sposobem leczenia przerostowych blizn pooparzeniowych.11
Silikon
- Można zalecić stosowanie preparatów silikonowych pooperacyjnie w celu zapobiegania rozwojowi blizn przerostowych lub keloidów de novo u pacjentów wysokiego ryzyka/pacjentów z predyspozycjami oraz po chirurgicznym leczeniu blizn przerostowych lub keloidów.
- Silikony są dostępne w postaci żeli, kremów, podkładek, nakładek i folii. Zazwyczaj stosuje się je od 12 do 24 godzin na dobę przez 12–24 tygodnie.
- Jedną z zalet leczenia preparatami z silikonem jest to, że jest ono bezbolesne, co sprawia, że jest szczególnie odpowiednie w przypadku dzieci.
Leczenie farmakologiczne
Glikokortykosteroidy bezpośrednio do zmiany
- Najczęściej stosowane leczenie blizn przerostowych i keloidów.12
- Zaleca się terapię blizn przerostowych i keloidów za pomocą wstrzyknięć bezpośrednio do zmiany.
- Zalecane jest skojarzenie z podaniem toksyny botulinowej.
- Uwaga: nie zaleca się leczenia wyłącznie miejscowego (kremy, maści) ze względu na brak efektu!
- Wady
- Mogą wystąpić miejscowe powikłania, takie jak zanik, zaburzenia pigmentacji i teleangiektazje, ale są one zwykle odwracalne.
- Ból w trakcie zabiegu.
5–FU (5–fluorouracyl) bezpośrednio do zmiany
- Można zalecić leczenie keloidów opornych na leczenie za pomocą 5–FU (silne wstrzyknięcie bezpośrednio do zmiany).
- Jako analog pirymidyny hamuje proliferację fibroblastów.
- Stosowany również w skojarzeniu z triamcynolonem.
Chirurgia
Kriochirurgia
- Profilaktyczna krioterapia pooperacyjna nie jest zalecana w przypadkach predyspozycji do powstawania blizn przerostowych i keloidów.
- Możliwe jest wykonywanie zabiegów natryskowych i kontaktowych, a także kriochirurgii bezpośrednio w zmianie.
- W ramach takiej kriochirurgii w sterylnych warunkach do tkanki keloidu/blizny wprowadza się azot po podaniu znieczulenia miejscowego.
- Efekt opiera się na zmianie mikrokrążenia z wywołaną zimnem, krzepnięciu i następującą po niej śmiercią niedotlenionych komórek.
- Uwaga: częsta (odwracalna) depigmentacja spowodowana zniszczeniem wrażliwych na zimno melanocytów może stanowić problem dla pacjentów o ciemnej karnacji.
Chirurgia klasyczna – wycięcie
- Blizny przerostowe
- Nie zaleca się chirurgicznego leczenia blizn przerostowych bez towarzyszącego napięcia i bez zniekształceń estetycznych, które są obecne krócej niż 1 rok.
- Z drugiej strony zaleca się natychmiastowe leczenie chirurgiczne przykurczów blizny w stawach lub w ruchomych obszarach z ograniczeniami czynnościowymi, a także oszpecających blizn.
- Keloidy
- Samo leczenie chirurgiczne, ablacja laserami: nie są zalecane w monoterapii.
- Można zalecić leczenie chirurgiczne keloidów po niepowodzeniu terapii zachowawczych.
- Zalecane jest wycięcie radykalne.
- W przypadku wycięcia keloidów bezwzględnie zaleca się wcześniejsze zaplanowanie i wdrożenie terapii adjuwantowych.
- Zaleca się długotrwałe pooperacyjne multimodalne leczenie pooperacyjne i dokładne poinformowanie pacjentów przed operacją o jego konieczności.
- Pacjenci, którzy nie odniosą korzyści z leczenia zachowawczego w ciągu 1 roku, stają się kandydatami do leczenia chirurgicznego.
- Podczas gdy operacja rewizyjna – zwłaszcza w przypadku małych blizn przerostowych – zwykle prowadzi do dobrych efektów, wskaźnik nawrotów keloidów wynosi 45–100%, gdy stosowana jest tylko terapia chirurgiczna.
- W przypadku keloidów wycięcie często prowadzi do jeszcze bardziej agresywnego wzrostu tkanki bliznowatej.4
Inne metody leczenia
Radioterapia
- Po wycięciu keloidu zaleca się adjuwantową radioterapię.
- Zaleca się stosowanie uzupełniającej radioterapii w postaci brachyterapii wysokodawkowej.
- Nie zaleca się pierwotnej monoterapii blizn przerostowych i keloidów za pomocą promieniowania.
- 2 synergiczne mechanizmy działania
- Bezpośrednie działanie antyproliferacyjne na fibroblasty i miofibroblasty poprzez hamowanie tworzenia nowych komórek, odpowiednio poprzez opóźnianie mitozy i śmierci komórkowej indukowanej mitozą.
- Pośrednie działanie przeciwzapalne poprzez apoptozę limfocytów.
- Pozytywny wpływ napromieniania pooperacyjnego po wycięciu keloidów na wskaźniki nawrotów.13
- Wycięcie keloidów, a następnie pooperacyjna brachyterapia wysokodawkowa zapewnia pacjentom najniższy wskaźnik nawrotów (około 10%).
- Radioterapia powinna optymalnie rozpocząć się w ciągu 7 godzin po operacji, najpóźniej w ciągu 24 godzin.
Mikroigłowanie
- Wielokrotne nakłuwanie tkanki bliznowatej cienkimi igłami w znieczuleniu miejscowym
- Mikrourazy uruchamiają kaskadę gojących się ran, która prowadzi do przebudowy skóry.
- Pozytywne doświadczenia, zwłaszcza w przypadku blizn przerostowych spowodowanych oparzeniami termicznymi i oparzeniami cieczami.
- W terapii blizn przerostowych, zwłaszcza blizn przerostowych po oparzeniach termicznych i cieczami, można zalecić stosowanie samego mikroigłowania lub w skojarzyć je z techniką z wykorzystaniem wkłuć w tkance blizny w celu aplikacji substancji czynnych.
- Leczenie keloidów za pomocą mikroigłowania nie jest zalecane.
Laseroterapia
- Leczenie laserem nieablacyjnym
- Leczenie laserem barwnikowym może być stosowane głównie w celu zmniejszenia rumienia, np. w przypadku świeżych, bardziej unaczynionych, zaczerwienionych blizn przerostowych i keloidów.
- Nieablacyjne lasery frakcyjne można zastosować w leczeniu blizn przerostowych, zwłaszcza po oparzeniach termicznych/cieczami.
- Zmniejszenie zaopatrzenia naczyniowego z powodu uszkodzenia naczyń skóry prowadzi do hipoperfuzji i niedotlenienia, a następnie regresji patologicznych blizn.
- Stosuje się głównie w celu zmniejszenia rumienia zaczerwienionych blizn.
- Ablacyjna frakcjonowana terapia laserowa
- Można zalecić stosowanie frakcyjnego lasera ablacyjnego, w monoterapii lub w skojarzeniu z techniką dostarczania leków wspomaganego laserem, w terapii blizn przerostowych, zwłaszcza po oparzeniach termicznych/cieczami.
- Leczenie aktywnych keloidów za pomocą frakcyjnego lasera ablacyjnego nie jest zalecane.
- Powoduje przebudowę naskórka i skóry właściwej, z normalizacją struktur komórkowych i tkanki łącznej.
- W przypadku lasera frakcyjnego między każdą strefą ablacji pozostaje istotna tkanka: niższy wskaźnik reakcji niepożądanych.
- Reakcja niepożądana: oderwanie górnych warstw skóry z ryzykiem wirusowego lub bakteryjnego zakażenia nałożonego
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
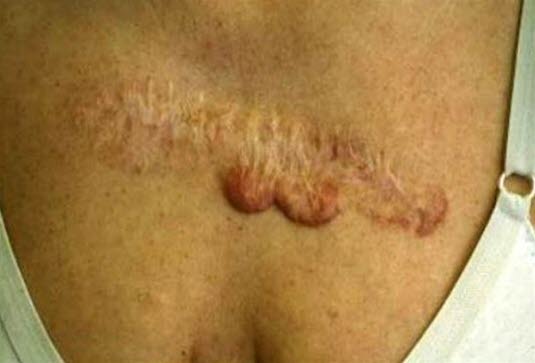
Mieszany obraz blizny przerostowej i keloidu okolicy mostka
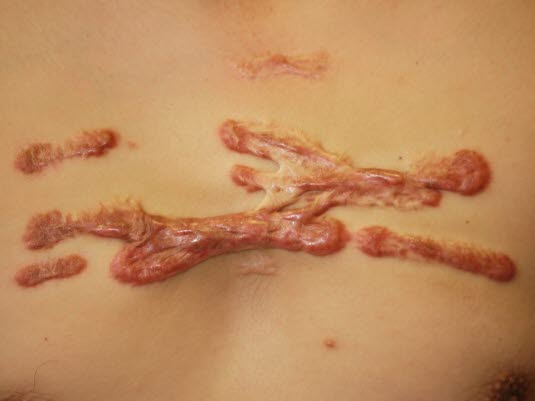
Keloid okolicy mostka

Keloid na płatku ucha
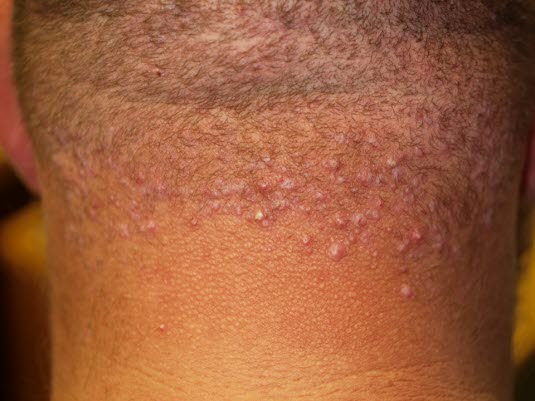
Trądzik bliznowcowy na karku
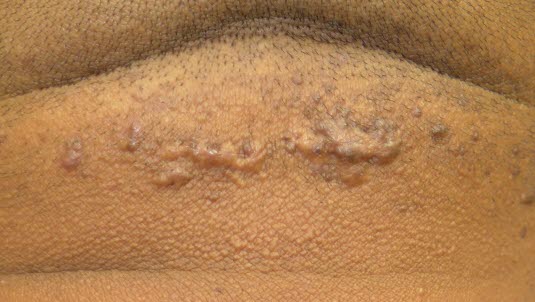
Trądzik bliznowcowy na karku

Trądzik bliznowcowy na karku
Źródła
- Sun P., Lu X., Zhang H., Hu Z. The Efficacy of Drug Injection in the Treatment of Pathological Scar: A Network Meta-analysis, Aesthetic Plast. Surg. 2021, 45(2): 791–805.
Piśmiennictwo
- Leventhal D., Furr M., Reiter D.. Treatment of keloids and hypertrophic scars, Arch Facial Plast Surg 2006, 8: 362–8, pubmed.ncbi.nlm.nih.gov
- Juckett G., Hartman-Adams H. Management of keloids and hypertrophic scars, Am Fam Physician 2009, 80: 253-60, American Family Physician
- Robles D.T., Berg D. Abnormal wound healing: keloids. Clin Dermatol 2007, 25:26, PubMed
- Berman B., Perez O.A., Konda S., et al. A review of the biologic effects, clinical efficacy, and safety of silicone elastomer sheeting for hypertrophic and keloid scar treatment and management, Dermatol Surg 2007, 33: 1291-303, pubmed.ncbi.nlm.nih.gov
- Kokoska M.S. Hypertrophic scarring and keloids. Medscape, aktualizacja: 14.07.2020, emedicine.medscape.com
- Mahdavian Delavary B., van der Veer W.M., Ferreira J.A., Niessen F.B. Formation of hypertrophic scars: evolution and susceptibility, J Plast Surg Hand Surg 2012, 46:95, PubMed
- De Felice B., Ciarmiello L.F., Mondola P., et al. Differential p63 and p53 expression in human keloid fibroblasts and hypertrophic scar fibroblasts, DNA Cell Biol 2007, 26(8): 541-7, pubmed.ncbi.nlm.nih.gov
- Lu Y.Y., Lu C.C., Yu W.W., et al. Keloid risk in patients with atopic dermatitis: a nationwide retrospective cohort study in Taiwan, BMJ Open 2018, bmjopen.bmj.com
- Ogawa R., Okai K., Tokumura F., Mori K., Ohmori Y., Huang C., et al. The relationship between skin stretching/contraction and pathologic scarring: the important role of mechanical forces in keloid generation, Wound Repair Regen, 2012 Mar-Apr, 20(2): 149-57, pubmed.ncbi.nlm.nih.gov
- Mustoe T.A., Cooter R.D., Gold M.H., Hobbs F.D., Ramelet A.A., Shakespeare P.G. et al. International clinical recommendations on scar management, Plast Reconstr Surg 2002, 110: 560-71, PubMed
- Rayner K. The use of pressure therapy to treat hypertrophic scarring, J Wound Care 2000, 9: 151-3, PubMed
- Lumenta D.B., Siepmann E., Kamolz L.P. Internet-based survey on current practice for evaluation, prevention, and treatment of scars, hypertrophic scars, and keloids, Wound Repair Regen 2014, 22:483, PubMed
- Lee S.Y., Park J. Postoperative electron beam radiotherapy for keloids: treatment outcome and factors associated with occurrence and recurrence, Ann Dermatol 2015, 27:53, PubMed
Opracowanie
- Katarzyna Nessler (recenzent)
- Adam Windak (redaktor)
- Lino Witte (recenzent/redaktor)
