Streszczenie
- Definicja: Zespół ucisku górnego otworu klatki piersiowej (Thoracic Outlet Syndrom - TOS) to termin określający wszystkie objawy, w którym struktury nerwowe lub naczyniowe w obszarze górnego otworu klatki piersiowej ulegają uszkodzeniu lub upośledzeniu czynnościowemu przez ucisk (neurogenny TOS, tętniczy TOS, żylny TOS).
- Częstość występowania: Niewiele wiarygodnych danych na temat chorobowości, prawdopodobnie dość rzadkie występowanie.
- Objawy: Głównymi objawami są bóle ramienia, parestezje, zaburzenia czucia, porażenia, uczucie ciężkości/napięcia.
- Badanie fizykalne: Nieprawidłowości postawy, oznaki zaburzeń krążenia (zimna/blada skóra), różnica ciśnienia tętniczego, obrzęk, sinica, atrofia.
- Diagnostyka: Próba prowokacyjna w ramach badania przedmiotowego. Uzupełniająco diagnostyka obrazowa (RTG, TK/RM, kolorowa ultrasonografia dopplerowska, elektroneurografia).
- Leczenie: Zazwyczaj leczenie zachowawcze (unikanie ruchów wyzwalających, fizjoterapia, masaż, ciepłe okłady stosowane miejscowo, leki rozluźniające mięśnie). W indywidualnych przypadkach odbarczenie chirurgiczne.
Informacje ogólne
Definicja
- Zespół ucisku górnego otworu klatki piersiowej (TOS) to kompleksowy termin określający wszystkie objawy, w którym struktury nerwowe lub naczyniowe w obszarze górnego otworu klatki piersiowej ulegają uszkodzeniu lub upośledzeniu czynnościowemu przez ucisk.
Klasyfikacja
- W zależności od struktury powodującej objawy, zespół górnego otworu klatki piersiowej można podzielić na1:
- neurogenny zespół górnego otworu klatki piersiowej: 95–99%
- naczyniowy zespół górnego otworu klatki piersiowej
- tętniczy zespół górnego otworu klatki piersiowej: 1–2%
- żylny zespół górnego otworu klatki piersiowej: 3–5%.
Częstość występowania
- Niewiele wiarygodnych danych na temat epidemiologii ze względu na trudności w identyfikacji pacjentów.
- Chorobowość
- Prawdopodobnie dość rzadkie występowanie, dane dotyczące chorobowości wahają się od 1 przypadku na 10 000 000 do 1 przypadku 100 osób.
- Wiek
- w większości przypadków pomiędzy 20. a 50. rokiem życia
- szczyt występowania pomiędzy 30. a 40. rokiem życia.
- w większości przypadków pomiędzy 20. a 50. rokiem życia
- Płeć
- rozkład ze względu na typ zespołu górnego otworu klatki piersiowej1:
- neurogenny zespół górnego otworu klatki piersiowej: głównie kobiety
- tętniczy zespół górnego otworu klatki piersiowej: brak istotnej różnicy pomiędzy płciami
- żylny zespół górnego otworu klatki piersiowej: częściej mężczyźni.
- rozkład ze względu na typ zespołu górnego otworu klatki piersiowej1:
Etiologia i patogeneza
- Zespół górnego otworu klatki piersiowej jest spowodowany uciskiem struktur nerwowych lub naczyniowych w obszarze obręczy barkowej.
- Dotknięte mogą zostać:
- splot ramienny
- tętnica podobojczykowa (arteria subclavia)/tętnica pachowa (arteria axillaris)
- żyła podobojczykowa (vena subclavia)/żyła pachowa (vena axillaris).
- Wiązka nerwowo-naczyniowa przebiega przez trzy naturalne zwężenia; zmiany w tych obszarach mogą prowadzić do ucisku:1
- Otwór pomiędzy mięśniem pochyłym przednim a środkowym
- najczęstsza przyczyna ucisku splotu ramiennego (plexus brachialis).
- Przestrzeń żebrowo-obojczykowa
- Może wystąpić ucisk nerwów i naczyń.
- Przestrzeń zapiersiowa (mięsień piersiowy mniejszy, musculus pectoralis minor)
- Może wystąpić ucisk nerwów i naczyń.
- Otwór pomiędzy mięśniem pochyłym przednim a środkowym
- Za zespół górnego otworu klatki piersiowej odpowiada wiele mechanizmów, w tym1:
- warianty anatomiczne
- żebro szyjne (najczęstsza postać) lub inne nieprawidłowości kostne
- dodatkowe więzadła
- nieprawidłowe napięcie i przyczepy mięśni
- stan po urazie
- pozostałości po bliznowaceniu
- powstawanie kostniny
- wzorzec czynności ruchowych, powtarzalne czynności ruchowe
- praca z rękami uniesionymi nad głową, pływanie, rzucanie, jazda na rowerze i prowadzenie samochodu, noszenie ciężarów i plecaków
- wady postawy kręgosłupa (z ramionami zwisającymi ku przodowi)
- rozwinięta muskulatura (body building)
- zwłóknienie po naświetlaniu.
- warianty anatomiczne
Typowy mechanizm neurogennego zespołu górnego otworu klatki piersiowej
- Połączenie predysponujących zmian anatomicznych (np. zwężenie otworu pomiędzy mięśniem pochyłym przednim a środkowym) z powtarzającymi się urazami w okolicy karku/barku/ramienia
- Późniejsze zwłóknienie przyczepów mięśniowych z utrzymującymi się parestezjami i zaburzeniami czucia kończyn górnych.
Typowy mechanizm tętniczego zespołu górnego otworu klatki piersiowej
- Zwykle występuje żebro szyjne lub nieprawidłowy przyczep mięśnia pochyłego; typową zmianą naczyniową jest zwężenie tętnicy podobojczykowej (arteria subclavia) z postenotycznym poszerzeniem lub tętniakiem.
- Możliwe tworzenie się zakrzepu w tętniakach lub uszkodzenie błony wewnętrznej z obwodową embolizacją.
Typowy mechanizm żylnego zespołu górnego otworu klatki piersiowej
- Zwężenie żebrowo-obojczykowe jest najważniejszym anatomicznym warunkiem wstępnym; powtarzający się nacisk na żyły ramienia (zwykle dominującego) działa wyzwalająco.
- Ogniskowe zwłóknienie ściany żyły ze zwężeniem światła i późniejszym możliwym tworzeniem się zakrzepu/zamknięciem światła żył ramienia.
ICD-10
- G54 Zaburzenia korzeni i splotów nerwowych.
- G54.0 Zaburzenia splotu ramiennego - Zespół górnego otworu klatki piersiowej.
Diagnostyka
- Ważne jest, aby pamiętać o możliwości wystąpienia zespołu górnego otworu klatki piersiowej.
- Objawy są często zmienne i niespecyficzne, możliwe są liczne objawy i ograniczenia czynnościowe.
- Często rozpoznanie stawiane jest dopiero w kontekście powikłań nerwowo-naczyniowych.
Kryteria diagnostyczne
- W ustaleniu rozpoznania uwzględnia się:
- wywiad lekarski
- badanie przedmiotowe
- procedury z użyciem aparatury.
Diagnostyka różnicowa
- Zapalenie ścięgien.
- Fibromialgia.
- Stenoza kanału kręgowego.
- Zespół cieśni nadgarstka.
- Zapalenie nadkłykcia bocznego kości ramiennej.
- Zaburzenia somatyzacyjne.
Wywiad lekarski
- Głównymi objawami są:
- bóle obręczy barkowej i ramienia z promieniowaniem bólu do przedramienia
- parestezje (często nasilone w okolicy łokcia)
- zaburzenia czucia
- porażenia
- osłabienie siły mięśni kończyny, niedowłady
- uczucie ciężkości, napięcia.
- Charakterystyka objawów
- rodzaj
- umiejscowienie
- czas trwania
- nasilenie
- mechanizmy wyzwalające (np. praca z rękami uniesionymi nad głową, noszenie ciężkich przedmiotów w zwisającej ręce, aktywność sportowa).
- Zawód, hobby, sport.
- Zaburzenia psychiczne
- Depresja może być rezultatem wieloletnich dolegliwości.
Badanie przedmiotowe
- Badanie przedmiotowe, w tym próby prowokacyjne, mają ogromne znaczenie w diagnostyce.
- Możliwe objawy:
- nieprawidłowości postawy
- zimna, blada skóra dłoni, ramienia
- różnica ciśnienia tętniczego na kończynach górnych
- martwice akralne (na dłoniowej powierzchni rąk)
- obrzęk, sinica
- atrofia mięśni dłoni
- dodatni objaw Tinela-Hoffmanna w obszarze szyi lub obojczyka (opukiwanie pnia nerwu wyzwala uczucie drętwienia).
Próba prowokacyjna
- Można stosować różne testy, ale żaden wynik nie jest patognomoniczny i nie istnieją wiarygodne dane na temat dokładności diagnostycznej testów.2
- Wynik prób prowokacyjnych można uznać za dodatni, jeśli uda się wywołać typowe objawy.
- Jeżeli większość testów da wynik pozytywny, swoistość testów diagnostycznych rośnie.1
Test AER (abduction-external-rotation/ odwodzenie-rotacja na zewnątrz)
- Testy czynnościowe o największym znaczeniu klinicznym.
- Procedura
- odwodzenie obu ramion o 90 stopni, zginanie łokci pod kątem prostym i rotacja przedramion na zewnątrz
- trzy minuty energicznych ćwiczeń zamykania pięści w tej pozycji
- prowokacja objawów często już przed upływem 3 minut.
- Wynik próby w przypadku zespołu cieśni nadgarstka, zespołu kanału łokciowego oraz zwyrodnieniowych zmian odcinka szyjnego kręgosłupa jest ujemny.
Manewr nadmiernego odwodzenia
- Hiperabdukcja w stawie ramiennym.
- Wynik dodatni: słyszalny szmer przepływu tętniczego w dystalnej części tętnicy podobojczykowej (arteria subclavia) oraz utrata tętna na tętnicy ramiennej/promieniowej (arteria brachialis/radialis).
Test otworu pomiędzy mięśniem pochyłym przednim a środkowym
- Wymuszony obrót głowy w przeciwną stronę z odchyleniem głowy do tyłu.
- Wynik dodatni: słyszalny szmer przepływu tętniczego w dystalnej części tętnicy podobojczykowej oraz utrata tętna na tętnicy ramiennej/promieniowej (arteria brachialis/radialis).
Zmodyfikowany test według Elvey’a (test napięcia kończyny górnej, upper limb tension test - ULTT)
- Test neurodynamiczny w przypadku podejrzenia neurogennego zespołu górnego otworu klatki piersiowej.
- Procedura
- odwodzenie obu wyprostowanych ramion na wysokości barków
- zgięcie grzbietowe wewnętrznych powierzchni dłoni
- boczne zgięcie odcinka szyjnego kręgosłupa w stronę przeciwną.
- Wynik dodatni w przypadku wyzwolenia objawów neurologicznych.
Test Adsona
- Procedura1
- ramię badanej strony odwiedzione pod kątem 30 stopni i wyprostowane
- wyprost głowy i obrócenie jej w kierunku ramienia ipsilateralnego, jednoczesny głęboki wdech
- zmniejszenie/utrata tętna ipsilateralnego (po tej samej stronie).
- Test ten jest uznawany za mało specyficzny, tzn. daje wiele wyników fałszywie dodatnich.2
Badania uzupełniające
- Rozdział jest oparty na tym odniesieniu.1
RTG odcinka szyjnego kręgosłupa, RTG klatki piersiowej
- Nieprawidłowości w obrębie żeber i obojczyków, zmiany zwyrodnieniowe.
USG duplex Doppler
- Potwierdzenie nieprawidłowości w układzie naczyniowym.
- Badanie w położeniu prawidłowym i w położeniu prowokacyjnym.
TK/RM
- Wizualizacja struktur tkanek miękkich wokół wiązki naczyniowo-nerwowej.
- Wykluczenie innych chorób/guzów.
Cyfrowa angiografia subtrakcyjna (digital subtraction angiography - DSA)
- Ocena naczyń.
- Przeprowadzenie w położeniu prawidłowym oraz w położeniu prowokacyjnym.
Elektroneurografia (ENG)
- Pomiar szybkości przewodnictwa nerwowego (elektroneurografia - ENG) i somatosensorycznych potencjałów wywołanych (somatosensory evoked potenti - SEP).
Wskazania do skierowania do specjalisty
- W przypadku podejrzenia zespołu górnego otworu klatki piersiowej skierowanie na badania obrazowe.
Leczenie
Cele leczenia
- Celami leczenia są:
- kontrola objawów bólowych
- unikanie powikłań naczyniowych i neurogennych.
Ogólne informacje o leczeniu
- Leczenie może obejmować:
- postępowanie zachowawcze
- skuteczne u około 2/3 pacjentów
- leczenie chirurgiczne.
- postępowanie zachowawcze
- Dowody z porównawczych badań klinicznych nie są dostępne.3
- Decyzja o leczeniu powinna być podejmowana indywidualnie z pacjentem i w porozumieniu interdyscyplinarnym.
Leczenie - informacje szczegółowe
Leczenie zachowawcze
- Jest to podstawowa opcja leczenia przypadków od łagodnych do umiarkowanych bez powikłań neurologicznych lub naczyniowych.
- Unikanie krytycznych pozycji ramion lub ciała (np. praca z rękami uniesionymi nad głową).
- Fizjoterapia oraz ergoterapia
- eliminacja wad postawy
- lecznicze rozciąganie mięśni obręczy barkowej
- masaże
- ciepłe okłady stosowane miejscowo.
- Ewentualnie uzupełniające leczenie farmakologiczne z zastosowaniem:
- leków rozluźniających napięcie mięśniowe
- leków przeciwbólowych.
- Znaczenie nasiękowego stosowania leków (glikokortykosteroidów, środków znieczulenia miejscowego, toksyny botulinowej) w leczeniu objawów neurologicznych pozostaje niejasne.
- Leczenie zachowawcze powinno skutkować ustąpieniem objawów w ciągu 3–6 miesięcy.
Leczenie chirurgiczne
- Celem leczenia chirurgicznego jest całkowite odbarczenie wiązki nerwowo-naczyniowej poprzez poszerzenie górnego otworu klatki piersiowej.
- W większości przypadków można to osiągnąć poprzez całkowitą resekcję pierwszego żebra i w razie potrzeby żebra szyjnego.
- Zasadniczo wskazanie ograniczone do nielicznych pacjentów; może zostać nieco rozszerzone w przypadku pacjentów o wysokich wymaganiach dotyczących funkcji ramienia (np. sportowców, muzyków, rzemieślników).
Przebieg, powikłania i rokowanie
Powikłania
- Choroby zakrzepowo-zatorowe.
- Powikłania śródoperacyjne (krwotok, uszkodzenia splotu).
Rokowanie
- Rokowanie zależy głównie od czasu trwania i nasilenia choroby.
- Ustąpienie dolegliwości lub znaczące złagodzenie objawów
- w przypadku leczenia zachowawczego w 30–90% przypadków
- w przypadku leczenia chirurgicznego w 80% przypadków.
- Nawroty po leczeniu chirurgicznym występują rzadko, zwykle najwcześniej po 2 latach.
Informacje dla pacjentów
Informacje dla pacjentów w Medibas
Ilustracje
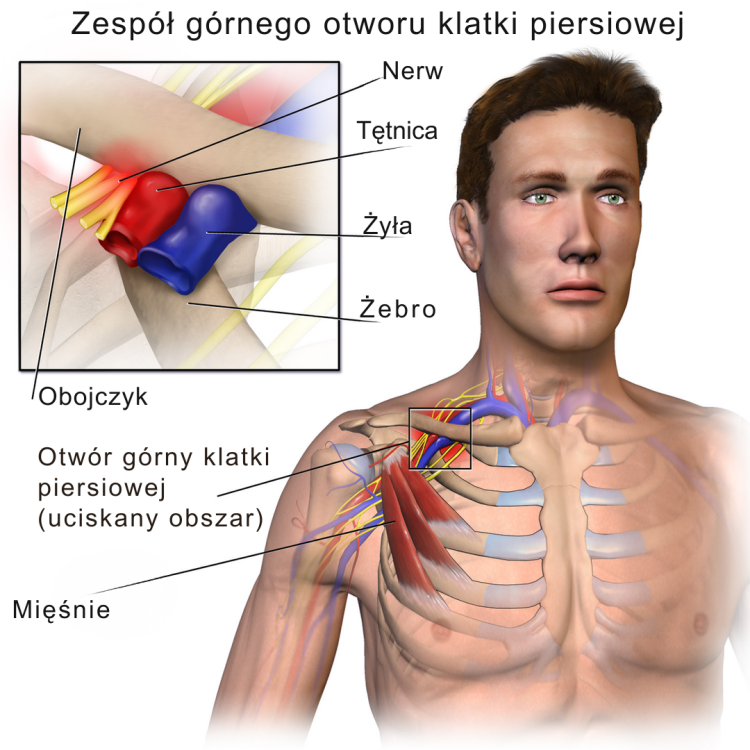
Zespół górnego otworu klatki piersiowej w obszarze żebrowo-obojczykowym
Źródła
Piśmiennictwo
- Jones M, Prabhakar A, Viswanath O, et al. Thoracic Outlet Syndrome: A Comprehensive Review of Pathophysiology, Diagnosis, and Treatment. Pain Ther 2019; 8: 5-18. doi:10.1007/s40122-019-0124-2 DOI
- Christo P, McGreevy K. Updated Perspectives on Neurogenic Thoracic Outlet Syndrome. Curr Pain Headache Rep 2011; 15: 14-21. doi: 10.1007/s11916-010-0163-1 DOI
- Povlsen B, Hansson T, Povlsen SD. Treatment for thoracic outlet syndrome. Cochrane Database of Systenatic Reviews 2014. doi:10.1002/14651858.CD007218.pub3 DOI
Autorzy
- Lek. Joanna Dąbrowska-Juszczak, (redaktor)
- Dr n. med. Katarzyna Kosiek, (recenzent)
- Prof. dr hab. n. med. Tomasz Tomasik, (redaktor)
- Prof. dr hab. n. med.Michael Handke, (recenzent)
