Streszczenie
- Definicja: Urazowe uszkodzenia splotu ramiennego o różnym stopniu zaawansowania oraz różnym obrazie klinicznym.
- Częstość występowania: Brak dokładnych danych dotyczących zapadalności. Problem dotyczy głównie młodych mężczyzn po wypadkach motocyklowych, rzadziej po urazach podczas uprawiania sportu, w tym sportów ekstremalnych, np. kolarstwo MTB.
- Objawy: Bóle neuropatyczne w okolicy szyjno-barkowej z promieniowaniem do kończyny górnej oraz deficyty czuciowe lub ruchowe w zakresie unerwienia splotu.
- Badanie fizykalne: W zależności od rozległości i umiejscowienia: zaburzenia czucia, porażenia, osłabienie odruchów, dodatni objaw Tinela-Hoffmanna. W przypadku uszkodzenia dolnej części splotu ewentualnie zespół Hornera.
- Diagnostyka: Badanie neurologiczne, w tym indywidualna ocena siły mięśniowej, diagnostyka obrazowa (zwłaszcza neurografia RM) i badania elektrofizjologiczne.
- Leczenie: W przypadku uszkodzenia częściowego zazwyczaj leczenie zachowawcze ze wsparciem samoistnej reinerwacji. W przypadku braku poprawy lub znacznych uszkodzeń możliwe są różne metody leczenia chirurgicznego.
Informacje ogólne
Definicja
- Urazowe uszkodzenie splotu ramiennego z bólem oraz deficytami ruchowymi i czuciowymi.
- Ze względu na różne mechanizmy urazów obserwuje się dużą zmienność objawów klinicznych.
Częstość występowania
- Urazowe uszkodzenia nerwów splotu ramiennego występują w około 1,5–2% wszystkich wypadków komunikacyjnych.
- Dokładna zapadalność na urazy splotu ramiennego nie jest znana.1
- Częste podczas wypadków motocyklowych (do 80%).1
- Najczęściej dotyczy mężczyzn pomiędzy 15. a 25. rokiem życia.2
Etiologia i patogeneza
Anatomia splotu ramiennego2
- Splot ramienny składa się z części korzeni nerwowych od C5 do Th1.
- Z korzeni nerwowych powstają pęczki i ostatecznie nerwy splotu ramiennego.
- Część nadobojczykowa - pnie splotu ramiennego
- pień górny (C5, C6)
- pień środkowy (C7)
- pień dolny (C8, Th1).
- Część podobojczykowa - pęczki splotu ramiennego
- pęczek tylny tworzący nerw pachowy (nervus axillaris) oraz nerw promieniowy (nervus radialis)
- pęczek boczny tworzący nerw mięśniowo-skórny (nervus musculocutaneus) oraz nerw pośrodkowy (nervus medianus)
- pęczek przyśrodkowy tworzący nerw pośrodkowy (nervus medianus) i łokciowy (nervus ulnaris).
Etiologia
- Przyczyny
- Mechanizm powstawania urazów
- Przeważnie urazy bez przerwania ciągłości skóry spowodowane siłami rozciągającymi z naciągnięciem/rozciągnięciem elementów splotu lub przerwaniem korzenia nerwu.
- Uraz powstały w wyniku oddziaływania dużego przyspieszenia z odwróceniem głowy w stronę przeciwną do uszkodzonego barku z większym prawdopodobieństwem spowoduje uszkodzenie części górnej splotu ramiennego.
- Uraz z odwiedzeniem wyprostowanego ramienia nad głową i trakcją z większym prawdopodobieństwem spowoduje uszkodzenie dolnej części splotu ramiennego.
- Klasyfikacja
- Otwarte uszkodzenie splotu
- rzadko
- np. rany cięte i postrzałowe.
- Zamknięte uszkodzenie splotu
- występuje znacznie częściej.
- Klasyfikacja uszkodzeń nerwów w zależności od stopnia nasilenia
-
- klasyfikacja według stopni Sunderlanda I–V
- klasyfikacja według Millesi typ A–C.
-
- Otwarte uszkodzenie splotu
Klasyfikacja według umiejscowienia,
- Uszkodzenia pni pierwotnych (trunci)
- Górne uszkodzenie splotu barkowego (Erba-Duchenne'a)
- Ramię zwisa bezładnie wzdłuż tułowia, zrotowane do wewnątrz.
- Dłoń skierowana jest ku tyłowi, nadgarstek zostaje zgięty, a palce przywiedzione.
- Deficyt ruchowy: odwodzenie oraz rotacja na zewnątrz barku, zginacz łokcia.
- Deficyt czuciowy: po zewnętrznej stronie barku i promieniowej przedramienia.
- Środkowe uszkodzenie splotu ramiennego (nieizolowane)
- deficyt ruchowy: mięsień trójgłowy ramienia, mięsień piersiowy
- deficyt czuciowy: palec środkowy.
- Dolne uszkodzenie splotu barkowego (Déjerine-Klumpke)
- Objawia się brakiem odruchu chwytnego.
- Czynność zginaczy zostaje znacznie bardziej upośledzona niż prostowników.
- Gdy zajęta jest gałąź łącząca układu współczulnego, niedowładowi Klumpke dodatkowo towarzyszy zespół Hornera.
- Górne uszkodzenie splotu barkowego (Erba-Duchenne'a)
- Uszkodzenia pni wtórnych (pęczków)
- pęczek tylny
- deficyt ruchowy: mięsień naramienny, mięsień trójgłowy ramienia, prostowniki dłoni i palców
- deficyt czuciowy: boczny ramienia, promieniowy przedramienia
- pęczek boczny
- deficyt ruchowy: mięsień dwugłowy ramienia (musculus biceps brachii), mięsień nawrotny obły (musculus pronator teres)
- deficyt czuciowy: strona promieniowa przedramienia i dłoni
- pęczek przyśrodkowy
- deficyt ruchowy: zginacze palców, mięśnie międzykostne (mm. interossei), kłąb kciuka
- deficyt czuciowy: strona łokciowa dłoni.
- pęczek tylny
Urazy towarzyszące1
- Uraz czaszkowo-mózgowy (34,2%).
- Złamania kości długich (38,8%).
- Złamanie obojczyka (25,9%).
- Uraz klatki piersiowej (12,9%).
Czynniki predysponujące
- Jazda na motocyklu.1
- Niektóre sporty3-4
- głównie sporty kontaktowe i ekstremalne.
- Urazy okołoporodowe (duża masa urodzeniowa dziecka).
ICD-10
- S14 Uraz nerwów i rdzenia kręgowego w odcinku szyjnym kręgosłupa.
- S14.2 Uraz korzeni nerwowych nerwów odcinka szyjnego kręgosłupa.
- S14.3 Uszkodzenie splotu ramiennego (plexus brachialis).
Diagnostyka
Kryteria diagnostyczne
- Ustalenie rozpoznania opiera się na2:
- wywiadzie dotyczącym mechanizmu powstawania urazu
- wynikach badań neurologicznych
- badaniach z zakresu diagnostyki obrazowej i elektrofizjologicznych.
Diagnostyka różnicowa
- Uszkodzenie rdzenia kręgowego oraz porażenie poprzeczne.
- Zespół górnego otworu klatki piersiowej.
- Amiotrofia neuralgiczna.
- Złamanie obojczyka.
- Zwichnięcie stawu ramiennego.
- Złamania trzonu kręgu.
Wywiad lekarski
- Uraz
- moment powstania urazu
- mechanizm powstawania urazu
- urazy towarzyszące
- wcześniejsze zabiegi chirurgiczne
- np. po urazie wielonarządowym: zespolenia kości, zaopatrzenie naczyń.
- Ból
- nasilenie bólu: ocena bólu w odpowiednich skalach np. numerycznej, wizualno-analogowej
- charakter bólu
- promieniowanie bólu.
- Deficyty czuciowe
- np. osłabienie czucia lub przeczulica.
- Deficyty ruchowe (porażenia)
- zaburzenia chwytu oraz poruszania dłoni lub ramienia w zakresie unerwienia przez uszkodzone elementy splotu.
Badanie przedmiotowe
Ogólne badanie przedmiotowe
- Oglądanie i badanie palpacyjne okolicy barku/ramienia
- ślady urazów, asymetria, blizny
- zniekształcenia w stawach.
- Zakres ruchów
- bierny i czynny zakres ruchów w stawach barkowych, łokciowych i nadgarstkowych.
- Oczy
- ptoza (opadająca powieka) i mioza jako objawy zespołu Hornera (C8, Th1).
- Układ mięśniowy (asymetria względem kończyny przeciwnej)
- zanik mięśni przy długotrwałym uszkodzeniu włókien ruchowych.
- Duszność
- w przypadku jednoczesnego uszkodzenia płuc lub nerwu przeponowego (nervus phrenicus).
Badanie neurologiczne
- Badanie czucia.
- Badanie motoryki.
- Badanie odruchów
- odruch ze ścięgna mięśnia dwugłowego (C5, C6) i odruch ze ścięgna mięśnia trójgłowego (C7, C8)
- osłabione odruchy własne mięśni w dotkniętym obszarze unerwienia.
- Objaw Tinela-Hoffmanna
- Ostukiwanie dołu nad- lub podobojczykowego wywołuje elektryzujące, promieniujące bóle neuropatyczne.
- W przypadku nieprawidłowości dotyczących kończyn dolnych konieczne jest wykluczenie uszkodzenia rdzenia kręgowego.2
Ocena siły mięśniowej
- Porównanie siły mięśniowej w obu kończynach symetrycznie.
- Gradacja porażenia zgodnie z oceną siły mięśni
- 0: Brak skurczu.
- 1: Wyczuwalne drgnięcie i minimalny skurcz.
- 2: Aktywny ruch możliwy przy zniesieniu siły ciążenia.
- 3: Możliwy aktywny ruch przeciwdziałający sile ciążenia.
- 4: Możliwy aktywny ruch przeciwdziałający oporowi.
- 5: Prawidłowa siła mięśniowa.
Diagnostyka specjalistyczna
Badania obrazowe
- RTG i TK
- częsta diagnostyka wstępna po urazie
- diagnostyka urazów towarzyszących uszkodzeniu splotu oraz ocena ustawienia kopuł przepony (wysokie ustawienie kopuł - uraz z zajęciem nerwu przeponowego [nervus phrenicus]).
- Rezonans magnetyczny splotu ramiennego
- Neurografia RM jest złotym standardem diagnostycznym.2
- Zaleca się wczesne wykonanie badania w przypadku podejrzenia przerwania korzenia nerwu (do 6 tygodni po urazie).
- USG nerwów o wysokiej rozdzielczości2
- badanie nerwów ramienia i w razie potrzeby splotu ramiennego (plexus brachialis).
Badania elektrofizjologiczne
- Elektromiografia (EMG)2
- Przeprowadza się dopiero po upływie około 3 tygodni po urazie.
- Powtarzanie co około 4 tygodnie w celu kontroli przebiegu samoistnej reinerwacji.
- Badanie mięśni wskaźnikowych oraz głębokich mięśni przykręgosłupowych.
- Elektroneurografia (ENG)2
- neurografia ruchowa i czuciowa w celu identyfikacji i określenia rozległości uszkodzenia nerwów obwodowych.
Wskazania do skierowania do specjalisty
- Zależnie od rodzaju i rozległości urazu
- W przypadku ostrego urazu z deficytami czuciowymi lub ruchowymi należy rozważyć hospitalizację w oddziale neurologicznym.
- W przypadku utrzymujących się deficytów po wcześniejszym urazie skierowanie do neurologa (ambulatoryjnie).
- W przypadku niewielkiego urazu i wyłącznie objawów bólowych ewentualnie pozostawić do samoistnego wyleczenia.
Leczenie
Cele leczenia
- Złagodzenie bólu.
- Poprawa funkcji w zakresie deficytów czuciowych i ruchowych.
- Utrzymanie funkcji zajętej kończyny w pełnym zakresie, bez powikłań w postaci zaników mięśni itp.
Ogólne informacje o leczeniu
- W przypadku częściowych uszkodzeń splotu można spodziewać się samoistnej reinerwacji nerwu.
- Podstawowe założenia leczenia
- leczenie zachowawcze
- leczenie chirurgiczne.
Leczenie zachowawcze
- Leczenie przeciwbólowe
- Patrz również artykuł Bóle neuropatyczne.
- Stosowane leki
- karbamazepina, okskarbazepina, gabapentyna, pregabalina, trójpierścieniowe leki przeciwdepresyjne, opioidy
- przezskórna elektryczna stymulacja nerwów (TENS).
- Fizjoterapia - kinezyterapia, taping, terapia manualna.
- Ergoterapia.
- Elektroterapia
- Może spowolnić zanik mięśni do czasu zakończenia regeneracji nerwów.
- Rehabilitacja.
- Magnetoterapia.
- Laseroterapia wysokoenergetyczna.
- Hydroterapia.
- Diatermia krótkofalowa.
Leczenie chirurgiczne
- Wskazania2
- niewystarczająca regeneracja po zastosowaniu leczenia zachowawczego (po upływie 3 do 6 miesięcy)
- niemożliwa samoistna reinerwacja
- otwarte uszkodzenia splotu lub obecność dużych krwiaków w okolicy uszkodzenia.
- Zalecane leczenie w interdyscyplinarnym zespole w specjalistycznych ośrodkach
- Leczenie uszkodzeń splotu ramiennego jest bardziej złożone niż ma to miejsce przypadku pojedynczych nerwów.
- Moment zabiegu chirurgicznego
- w zależności od stopnia ciężkości uszkodzenia splotu
- przy utrzymanej ciągłości: po 3–6 miesiącach
- w przypadku przerwania ciągłości korzeni nerwowych: wcześniej (po 6–8 tygodniach).
- Możliwy zabieg chirurgiczny
- neuroliza
- wewnątrzsplotowe przeniesienie nerwów
- zewnątrzsplotowe przeniesienie nerwów
- autologiczny przeszczep nerwów
- zabiegi zastępujące
- przeniesienie nieuszkodzonych mięśni w celu utrzymania funkcji motorycznej.
- Po kompletnej regeneracji nerwów (po ok. 2,5–3 latach) ewentualne kolejne zabiegi zastępujące (transfer mięśni lub ścięgien).
Zapobieganie
- Noszenie wyposażenia ochronnego (np. do uprawiania sportów ekstremalnych lub jazdy na motocyklu).
Przebieg, powikłania i rokowanie
Przebieg
- W zależności od stopnia nasilenia uszkodzenia splotu nerwowego dochodzi do samoistnego gojenia się nerwów (reinerwacji).
- Samoistna regeneracja nie jest możliwa w przypadku przerwania ciągłości nerwu.
Powikłania
- Trwałe deficyty czuciowe lub ruchowe.
- Przewlekłe bóle neuropatyczne.
Rokowanie
- Powrót do funkcji sprzed uszkodzenia jest bardziej prawdopodobny w przypadku uszkodzenia z samoistną reinerwacją niż dla chirurgicznych zespoleń.
- Rokowanie jest zależne od lokalizacji uszkodzenia
- uszkodzenie splotu górnego: w ok. 70% przypadków pomyślne rokowanie
- uszkodzenie splotu dolnego: gorsze rokowanie.
Informacje dla pacjentów
Informacje dla pacjentów w Medibas
Ilustracje
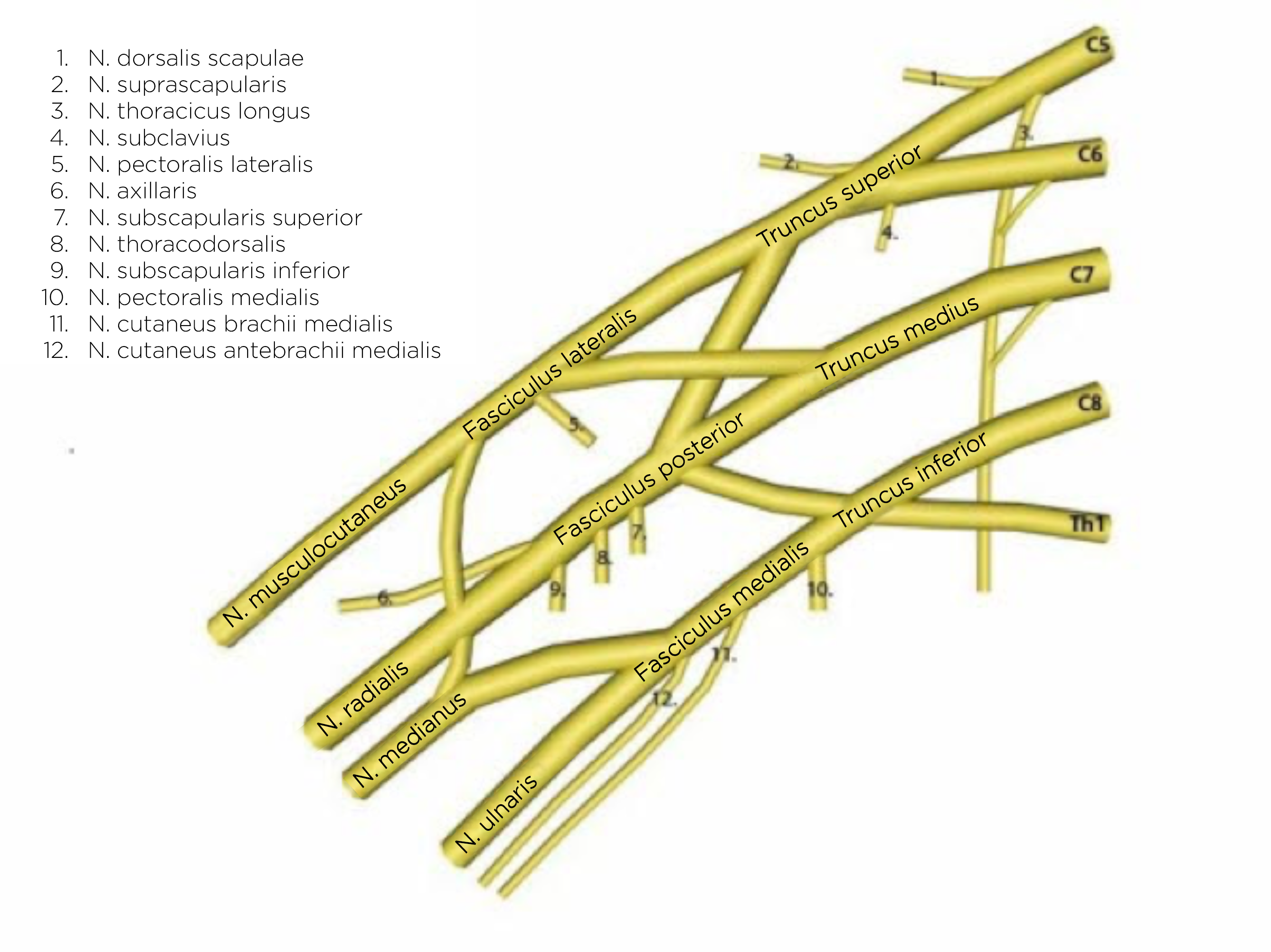
Splot ramienny
Źródła
Piśmiennictwo
- Faglioni W Jr, Siqueira MG, Martins RS, Heise CO, Foroni L. The epidemiology of adult traumatic brachial plexus lesions in a large metropolis. Acta Neurochir (Wien). 2014;156(5):1025-1028. doi.org
- Noland SS, Bishop AT, Spinner RJ, Shin AY. Adult Traumatic Brachial Plexus Injuries. J Am Acad Orthop Surg. 2019;27(19):705-716. doi.org
- Chao S, Pacella MJ, Torg JS. The pathomechanics, pathophysiology and prevention of cervical spinal cord and brachial plexus injuries in athletics. Sports Med. 2010. 40(1):59-75. doi.org
- Starr HM Jr, Anderson B, Courson R, Seiler JG. Brachial plexus injury: a descriptive study of American football. J Surg Orthop Adv. 2014 Summer. 23(2):90-7. doi.org
Autorzy
- Lek. Joanna Dąbrowska-Juszczak, (redaktor)
- Prof. dr hab. n. med. Sławomir Chlabicz, (redaktor)
- Lek. Jonas Klaus, (recenzent)
