Streszczenie
- Definicja: Infekcja grzybicza jamy ustnej zazwyczaj powodowana przez Candida albicans.
- Epidemiologia: Zakażenie jest powszechne u pacjentów z obniżoną odpornością lub stosujących protezy.
- Objawy: Owrzodzenia, ból w jamie ustnej, pieczenie języka, zaburzenia smaku, czasami również przebieg bezobjawowy.
- Badanie fizykalne: Bolesne białe plamy na rumieniowo zmienionej błonie śluzowej w jamie ustnej.
- Diagnostyka: Posiew mykologiczny.
- Leczenie: Głównie miejscowe leczenie przeciwgrzybicze, eliminacja przyczyn, ew. leczenie ogólnoustrojowe.
Informacje ogólne
Definicja
- Infekcja grzybicza jamy ustnej i gardła, wywoływana głównie przez Candida albicans, zwana również kandydozą jamy ustnej i gardła lub pleśniawką jamy ustnej.
Epidemiologia
- Candida albicans występuje w jamie ustnej u około 50% zdrowych osób.1
- Kandydoza jamy ustnej występuje u 6–93% pacjentów z HIV, częstość występowania u pacjentów z rakiem lub pacjentów po przeszczepach allogenicznych bez profilaktyki przeciwgrzybiczej wynosi 25–35%.
Etiologia i patogeneza
Etiologia
- Candida albicans występuje w jamie ustnej u około 50% zdrowych osób.
- W przypadku zaburzeń swoistej odporności komórkowej, zarówno miejscowej, jak i ogólnoustrojowej, może wystąpić kandydoza błony śluzowej jamy ustnej.
- Rzadziej zdarzają się zakażenia jamy ustnej wywołane przez inne rodzaje patogenów, takich jak pleśniaki, kropidlaki, drożdżaki, bakterie z rodzaju Blastococcus, kokcydia czy patogen Rhinosporidium.2
- W tych przypadkach zakażenie rzadko ogranicza się do błony śluzowej jamy ustnej, a w obrazie klinicznym częściej dominują zakażenia innych narządów (zwłaszcza płuc).
Patogeneza
- Infekcje grzybicze jamy ustnej występują częściej u:
- niemowląt
- osób z osłabionym układem odpornościowym (HIV, przeszczep komórek macierzystych, niedobory odporności, chemioterapia, miejscowa radioterapia)
- osób z cukrzycą
- stosujących antybiotykoterapię
- osób noszących protezy zębowe
- osób z astmą stosujących wziewne glikokortykosteroidy.
- Charakterystyczne dla kandydozy jamy ustnej są białe, częściowo pasmowate naloty; związane z nimi zmiany są bolesne, występuje pieczenie, zaburzenia smaku i zapalenie kącików ust (cheilitis angularis).
- Choroba grzybicza może rozprzestrzeniać się miejscowo do przełyku i krtani lub może prowadzić do ogólnoustrojowego zakażenia drożdżakowego.
Czynniki predysponujące
- Osłabiony układ odpornościowy, miejscowo lub ogólnoustrojowo.
- Zaburzenia hematologiczne: niedokrwistość z niedoboru żelaza, niedobór witaminy B12 i niedobór kwasu foliowego.
- Cukrzyca.
- Zakażenie wirusem HIV.
- Suchość w ustach, np. w przebiegu zespołu Sjögrena lub uszkodzenia popromiennego.
- Protezy.
- Antybiotykoterapia.
- Działania niepożądane wziewnych lub ogólnoustrojowych steroidów.
- Chemioterapia.3
- Nikotyna.
ICD–10
- B37 Kandydoza.
- B37.0 Zapalenie jamy ustnej wywołane przez Candida (pleśniawki jamy ustnej).
- B37.8 Kandydoza o innym umiejscowieniu (czerwieni wargowej).
- B37.9 Kandydoza, nieokreślona.
Diagnostyka
Kryteria diagnostyczne
- Typowy obraz kliniczny.
- Jeśli zakażenie grzybicze wystąpi u zdrowej osoby, u której nie ustalono innej oczywistej przyczyny, należy wykluczyć choroby hematologiczne, cukrzycę, osłabienia układu odpornościowego, neutropenię lub HIV za pomocą odpowiednich badań diagnostycznych.2
Diagnostyka różnicowa
- Liszaj płaski jamy ustnej (oral lichen planus – OLP)
- Charakterystyczne białe linie.
- Język geograficzny.
- Rogowacenie białe (leukoplakia).
Wywiad lekarski
- Pieczenie i ból w jamie ustnej.
- Zmiany w odczuwaniu smaku.
- Mogą wystąpić zaburzenia mowy i przyjmowania pokarmów.
- Przebyte choroby.
- Leki.
Badanie fizykalne
- Zaczerwienienie błony śluzowej jamy ustnej, często z towarzyszącym białym nalotem.
Ostra kandydoza rzekomobłoniasta (pleśniawki)
- Występuje u noworodków, przy osłabionym stanie ogólnym, w chorobach przebiegających z upośledzeniem odporności, takimi jak HIV i AIDS, podczas leczenia antybiotykami o szerokim spektrum, cytostatykami, itp.
- Błona śluzowa pod nalotami jest zmieniona rumieniowo i łatwo krwawi.
 Zakażenie kandydozą
Zakażenie kandydozą
Kandydoza rumieniowa
- Obrzęknięta, błyszcząca, silnie zaczerwieniona błona śluzowa jamy ustnej z napiętymi brodawkami.
- Często dotyczy powierzchni języka.
Przewlekła zanikowa kandydoza
- Często w miejscu styku dziąseł z protezą.
- Kąciki ust często bolą i łatwo pękają (zapalenie kącików ust).
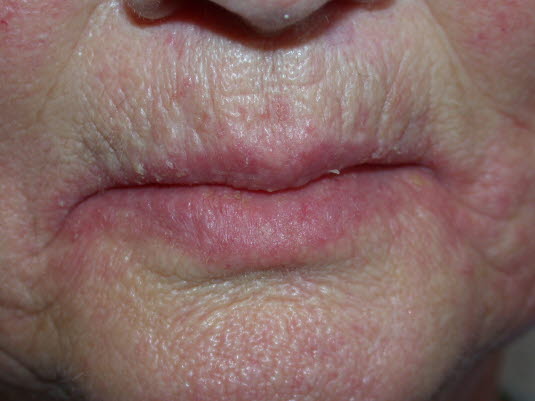 Zapalenie kącików ust
Zapalenie kącików ust
Badania uzupełniające
- Posiew mykologiczny.
- Ewentualnie biopsja w celu różnicowania przednowotworowego rogowacenia białego.
- Wskazane jest zbadanie stolca pod kątem obecności grzybów (potwierdzony rezerwuar drożdży w jelicie może wymagać dłuższego leczenia).
- Potwierdzenie obecności C. albicans w jamie ustnej, stolcu, itp. nie jest równoznaczne z potwierdzeniem infekcji.
Leczenie
Cel leczenia
- Wyeliminowanie infekcji.
Ogólne informacje o leczeniu
- Każda choroba podstawowa powinna być odpowiednio leczona.
- Staranna higiena.
- Dezynfekcja i sanityzacja protez.
- Ewentualnie przerwa w noszeniu protezy.
- Zazwyczaj wystarczające jest miejscowe leczenie przeciwgrzybicze.
- Dostępne są krople, pastylki do ssania, maści i płyny do płukania jamy ustnej, które można stosować miejscowo.
- Współistniejące zapalenie kącików ust może być leczone miejscowo nystatyną, klotrimazolem lub ketokonazolem.
Farmakoterapia
Kandydoza (pleśniawki jamy ustnej)
- W leczeniu niepowikłanej kandydozy jamy ustnej i gardła stosuje się miejscowe polieny i azole.
- Żel nystatynowy 1 g (100 000 IU nystatyny) 3–6 razy na dobę przez 2–3 dni po ustąpieniu objawów. - niedostępny w Polsce
- Zawiesina nystatyny 0,5–1,5 ml (u noworodków i niemowląt do 2 lat do 1 ml) 4 x na dobę w zależności od nasilenia choroby (nadaje się również do redukcji rezerwuaru drożdżaków w jelicie, w tym przypadku czas trwania terapii 2 tygodnie).
- Amfoterycyna B 100 mg 4 x na dobę przez 2–3 dni (nie dla wcześniaków) – obecnie niedostępna w Polsce.
- Leczenie ogólnoustrojowe może być konieczne w przypadku utrzymywania się choroby, jej rozprzestrzenienia na przełyk lub występowania podstawowej choroby ogólnoustrojowej.
- Flukonazol (Dorośli. 200–400 mg w 1. dniu, następnie 100–200 mg/d przez 7–21 dni w kandydozie jamy ustnej), względnie itrakonazol 100 mg/d podawany przez 7–14 dni (21 dni w przypadku zajęcia przełyku).
- W ciężkich, wyjątkowych przypadkach lub w chorobie opornej na flukonazol, możliwe jest zastosowanie dezoksycholanu amfoterycyny B lub liposomalnej amfoterycyny B (obie podawane dożylnie).
Inne infekcje grzybicze
- Często konieczne jest ogólnoustrojowe leczenie przeciwgrzybicze, ewentualnie połączone z chirurgicznym usunięciem zakażonej tkanki.
Zapobieganie
- W przypadku nawracających pleśniawek jamy ustnej u pacjentów z grupy wysokiego ryzyka zaleca się stosowanie flukonazolu 3 x w tygodniu w dawce 100 mg na dobę doustnie.
- Pacjenci z HIV powinni otrzymywać odpowiednią terapię antyretrowirusową w celu zapobiegania kandydozie jamy ustnej.4
- W indywidualnych przypadkach zaleca się profilaktykę przeciwgrzybiczą u pacjentów wysokiego ryzyka, u których spodziewana jest długotrwała neutropenia lub leczenie immunosupresyjne w wysokich dawkach; zatwierdzonymi lekami są itrakonazol, flukonazol lub posakonazol.
Zalecenia dla pacjentów
- Zaprzestanie palenia, poprawa higieny jamy ustnej i/lub protez, optymalne dopasowanie protez.
- Regularne płukanie jamy ustnej po inhalacji glikokortykosteroidów.
Przebieg, powikłania i rokowanie
Przebieg
- Infekcja grzybicza może rozprzestrzenić się na krtań i przełyk.
Powikłania
- Czynniki ryzyka rozprzestrzenienia się infekcji grzybiczej (inwazyjna infekcja grzybicza):5
Rokowanie
- Nieleczone pleśniawki jamy ustnej mogą utrzymywać się miesiącami i latami.
- Nawroty występują głównie w przypadku utrzymywania się czynników predysponujących.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje

Zakażenie wywołane przez Candida (zdjęcie dzięki uprzejmości Jamesa Heilmana)

Zapalenie kącików ust
Źródła
Piśmiennictwo
- Gupta S. Mucosal Candidiasis, Medscape, aktualizacja: 03.2020, emedicine.medscape.com
- Gupta S. Noncandidal Fungal Infections of the Mouth, Medscape, akutalizacja: 03.2018, emedicine.medscape.com
- Worthington H.V., Clarkson J.E., Khalid T., Meyer S., McCabe M. Interventions for treating oral candidiasis for patients with cancer receiving treatment, Cochrane Database of Systematic Reviews 2010, Issue 7. Art. No.: CD001972, DOI: 10.1002/14651858.CD001972.pub4, DOI
- Pappas P.G., Kauffman C.A., Andes D., et al. Clinical practice guidelines for the management of candidiasis: 2016 update by the Infectious Diseases Society of America, Clin Infect Dis. 2009, 48: 503-35, academic.oup.com
- von Lilienfeld–Toal M., Wagener J., Einsele H., Cornely O.A., Kurzai O.: Invasive fungal infection–new treatments to meet new challenges, Dtsch Arztebl Int 2019, www.aerzteblatt.de
Opracowanie
- Sławomir Chlabicz (redaktor)
- Katarzyna Kosiek (recenzent)
- Tomasz Tomasik (redaktor)
- Monika Lenz (recenzent/redaktor)
