Streszczenie
- Definicja: Infestacja (zarażenie, inwazja pasożytem) jelita grubego owsikami.
- Epidemiologia: Występuje często, zwłaszcza wśród dzieci przebywających w placówkach zbiorowych.
- Objawy: Typowym objawem jest nocny świąd okolicy odbytu.
- Badanie fizykalne: Owsiki występują w okolicach odbytu, jaja składają na skórze w okolicy okołoodbytniczej.
- Diagnostyka: Badanie mikroskopowe wymazu z okolicy okołoodbytniczej z użyciem taśmy klejącej. W Polsce nie ma obowiązku zgłaszania zachorowań na owsicę.
- Leczenie: Leki przeciwrobacze.
Informacje ogólne
Definicja
- Owsik ludzki (Enterobius vermicularis, Oxyuris vermicularis) jest chorobotwórczym pasożytem jelitowym człowieka.
- Objawową infestację określa się mianem enterobiozy (enterobiasis, oxyuriasis).
- Typowym objawem jest nocny świąd w okolicy okołoodbytniczej, bez bólu brzucha ani pogorszenia stanu ogólnego.
- Jedynym naturalnym żywicielem tego pasożyta są ludzie.
Epidemiologia
- Szacuje się, że infestacja Enterobius vermicularis występuje u 1 miliarda ludzi na całym świecie.1
- W Polsce jest najczęstszą parazytozą przewodu pokarmowego2 oraz jedną z najczęstszych infekcji pasożytniczych u małych dzieci.3
- Wiek
- Występuje najczęściej u dzieci w wieku szkolnym (4–11 lat) i stosunkowo rzadko u dzieci w wieku poniżej 2 lat.1
- Łatwo się przenosi i zwykle szybko rozprzestrzenia w rodzinach i w placówkach zbiorowych (przedszkola, szkoły, placówki opieki pozaszkolnej).
- Polska jest jednym z nielicznych krajów europejskich, w którym nie są znane wskaźniki zachorowalności ludności na choroby pasożytnicze przewodu pokarmowego.4
- Od wejścia w życie Ustawy z dnia 5 grudnia 2008 roku o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi, z wykazu jednostek chorobowych podlegających obowiązkowi zgłaszania usunięto 19 pozycji, w tym wszystkie inwazje obleńcami (m.in. glistnica, owsica, węgorczyca) oraz płazińcami jelitowymi (tasiemczyce).5
- Raporty z Narodowego Instytutu Zdrowia Publicznego – Państwowego Zakładu Higieny z lat 2003–2008 jednoznacznie wskazywały na tendencję wzrostową zarażeń pasożytniczych.
- W 2008 r., w ostatnim roku obowiązkowego raportowania, na terenie Polski zgłoszono 5666 przypadków owsicy (zapadalność 14,9 na 100 tysięcy mieszkańców).6
- Rzeczywista częstość zakażeń jest o wiele wyższa.3
- Badania stolca u 2828 dzieci w regionie lubelskim w okresie 1976–2000 potwierdziły obecność Enterobius vermicularis u 40,5%.3
Etiologia i patogeneza
- Enterobius vermicularis (Oxyuris): ludzki pasożyt chorobotwórczy, należy do typu nicieni (Nematoda).3
- Samice: 9–12 mm x 0,5 mm, samce 3–5 mm (widoczne gołym okiem)1
- okrągły kształt, robakowate pełzanie, biało–beżowe ubarwienie
- głowa zaokrąglona, mięsisty przełyk z kulistym rozszerzeniem (bulbus)
- jaja mają wielkość 50–60 mikrometrów.
- Jaja pasożytów mogą przetrwać poza organizmem przez kilka dni, zwłaszcza w warunkach dużej wilgotności powietrza
- Są one tak małe, że można je zobaczyć tylko pod mikroskopem.
- Człowiek jest jedynym żywicielem owsika, a ludzki organizm mogą zasiedlać populacje liczące od kilku do kilkuset pasożytów.
- Jaja składa w fałdach skóry w okolicy okołoodbytniczej, gdzie wywołują świąd
- Podczas drapania, jaja są przenoszone na palce i w ten sposób dochodzi do rozprzestrzenia pasożytów.7
Cykl życiowy owsika
- Dorosły owsik osiada w wyrostku robaczkowym oraz przyległych okolicach jelita i przytwierdza się do powierzchni błony śluzowej.
- Samice aktywnie migrują do odbytu i składają zapłodnione jaja na skórze wokół odbytu, zwykle w nocy.
- Drapanie w okolicy odbytu i przenoszenie jaj na palcach dotykających ust prowadzą do autoinwazji przez usta (połknięcie jaj).
- Możliwa jest też retroinwazja, kiedy larwy wylęgają się w skórze okolicy odbytu i migrują przez odbyt do jelita grubego.
- W ciągu kilku godzin jaja dojrzewają do postaci larw, które wylęgają się w dwunastnicy, a następnie w ciągu 2–6 tygodni dojrzewają do postaci dorosłych pasożytów i migrują dalej do jelita ślepego.
- Poza żywicielem jaja mogą przetrwać 2–3 tygodnie.3
- Dorosłe samice przeżywają około 2–3 miesięcy.
Zarażenie
- Powszechna jest transmisja pasożytów wśród członków rodziny.1
- Możliwość wielokrotnego i ciągłego zarażania się (autoinwazja).2
- W warunkach doświadczalnych jaja przestają być zakaźne po 5 dniach w temperaturze pokojowej.1
Droga doustna (droga fekalno–oralna)
- Poprzez drapanie w okolicy odbytu i przenoszenie jaj na palcach dotykających ust – połknięcie jaj.
- Jaja szczególnie dobrze utrzymują się pod paznokciami i mogą w ten sposób zostać przeniesione na inne przedmioty lub ubranie oraz dłonie innych członków rodziny.1-3
- Często występuje autoinwazja poprzez zanieczyszczone palce.
- Możliwa jest również infestacja poprzez odzież i bieliznę pościelową do palców, jamy ustnej i jelit.1
Retroinwazja
- Gdy larwy rozwijające się z jaj znajdujących się na skórze odbytu wracają z powrotem przez odbytnicę do jelita grubego.3
Inhalacja
- Rzadziej transfer może też odbywać się drogą powietrzną (unoszące się w powietrzu jaja wraz z wyschniętymi cząsteczkami kału są wdychane i połykane).
Czynniki predysponujące
- Bliskie kontakty społeczne, szczególnie osoby śpiące w tych samych pomieszczeniach2
- rodziny wielodzietnie
- Wkładanie zabawek i przyborów do pisania do ust
- Obgryzanie paznokci
- Kontakt odbyt–palce–usta
- Drapanie okolicy odbytu
- Samodzielna higiena osobista dzieci bez nadzoru
- Niedostateczna higiena rąk przed spożyciem posiłku.
ICD-10
- B80 Owsica (zakażenie owsikami).
Diagnostyka
Kryteria diagnostyczne
- Typowy wywiad lekarski i typowe wyniki badania fizykalnego.
- Nie ma obowiązku zgłaszania do PSSE.8
Diagnostyka różnicowa
- Inne przyczyny świądu odbytu
- zapalenie odbytnicy (proctitis)
- idiopatyczne lub wrzodziejące w przebiegu nieswoistego zapalenia jelit
- grzybice
- alergia
- wyprysk
- hemoroidy
- łuszczyca
- liszaj twardzinowy i zanikowy (lichen sclerosus et atrophicus)
- liszaj czerwony/płaski (lichen ruber/ planus)
- rumień polekowy
- nowotwory
- zakażenia wirusowe
- uszkodzenia odbytu związane z HPV
- opryszczka narządów płciowych i odbytu (HSV)
- mięczak zakaźny (Molluscum contagiosum)
- zakażenia bakteryjne
- bakteryjne zakażenie odbytu przenoszone drogą płciową (np. rzeżączka, zakażenie wywołane przez chlamydia, zakażenie mykoplazmą)
- łupież rumieniowy (erythrasma)
- świąd somatoformiczny (psychogenny).
- zapalenie odbytnicy (proctitis)
Wywiad lekarski
- W 40% przypadków zakażenie przebiega skąpoobjawowo lub bezobjawowo.1
- Jeśli nie dojdzie do autoinwazji, infestacja pasożytami ma charakter samoograniczający się ze względu na ograniczoną długość życia dorosłych pasożytów.1
- Objaw wiodący: wieczorny i nocny świąd odbytu, czasami powodujący:
- zaburzenia snu
- dziecięce moczenie nocne (enureza) (nawet w 53% przypadków)
- trudności ze skupieniem się w ciągu dnia1
- niepokój i drażliwość u dzieci9
- może pojawić się utrata łaknienia.8
- Zaobserwowanie obecności pasożytów w stolcu lub w okolicach odbytu przez osoby zarażone lub ich rodziców.
- W wyniku drapania mogą pojawić się owrzodzenia z nadkażeniem bakteryjnym lub wyprysk.1
- U dziewcząt/kobiet rzadko migracja do pochwy z następowym zapaleniem żeńskich narządów płciowych, układu moczowego lub przewlekłego zapalenia otrzewnej miednicy mniejszej.8
- Dorosłe owsiki są czasami wykrywane w próbkach pobranych podczas appendektomii, ale związek przyczynowy pomiędzy infestacją Enterobius vermicularis a zapaleniem wyrostka robaczkowego nadal jest dyskusyjny.10
Badanie fizykalne
- Mogą występować rumień, egzema lub przeczosy w okolicy okołoodbytniczej.
- Podrażnienie sromu, jeśli jest zajęty.
- Mogą być widoczne pasożyty wędrujące z odbytu, ale zwykle tylko w nocy.7
- Dorosłe owsiki są również czasami widoczne na pościeli lub bieliźnie.1
Badania uzupełniające
- Wykrycie jaj w badaniu mikroskopowym jest decydujące z punktu widzenia rozpoznania
- Nie są konieczne żadne inne badania.
- W morfologii krwi nie stwierdza się eozynofilii.2
- W Polsce nie ma obowiązku zgłaszania zachorowań.
Pobieranie próbek - test taśmy celofanowej
- Pacjenci dociskają taśmę klejącą stroną klejącą do skóry w okolicy okołoodbytniczej rano po przebudzeniu. Umieszcza się ją na szkiełku nakrywkowym i bada mikroskopowo ze stukrotnym powiększeniem.
- Pod mikroskopem świetlnym (powiększenie x 20) zwykle widać dużą liczbę charakterystycznych jaj.4
- Jaja mają wymiary 50 x 25 mikrometrów i są asymetrycznie spłaszczone z jednej strony. Mają charakterystyczny fasolowaty lub przypominający ziarna kawy kształt.
- „Wydajność” diagnostyczna jest największa, gdy próbkę uzyskuje się w nocy lub rano bezpośrednio przed skorzystaniem z toalety, myciem lub kąpielą.2
- Dla zwiększenia czułości może być konieczne powtórzenie badania, które wykrywa jaja w pojedynczej próbce tylko w około 50% przypadków. Trzy próbki zwiększają czułość badania do 90%.
- Badanie parazytologiczne stolca jest nieużyteczne, ponieważ jaja nie są składane wewnątrz jelita.2
Wskazania do skierowania do specjalisty
- W przypadku dzieci <2. roku życia oraz w sytuacjach wątpliwych, leczenie powinno być koordynowane ze specjalistami chorób zakaźnych u dzieci.7
- W przypadku infestacji pozajelitowej skierowanie do poradni chorób zakaźnych w celu zastosowania leczenia ogólnoustrojowego.1
Leczenie
Cel leczenia
- Wyeliminowanie infestacji.
Ogólne informacje o leczeniu
- Leczenie farmakologiczne.
- Brakuje większych, kontrolowanych badań dotyczących poszczególnych czynników terapeutycznych i sposobu prowadzenia terapii.1
- Reinwazja
- Reinwazja jest prawdopodobna nawet jeśli leczenie było skuteczne.
- Jednoczesne leczenie wszystkich członków rodziny zmniejsza ryzyko ponownej infestacji.
- Staranna higiena, aby zapobiec rozprzestrzenianiu się pasożytów.
Zalecenia dla pacjentów
- W celu uniknięcia reinwazji lub autoinwazji należy zalecić:
- Obcinanie na krótko paznokci i codzienne ich czyszczenie.
- Dokładne mycie rąk przed każdym posiłkiem i po każdym skorzystaniu z toalety.
- Codzienna kąpiel/prysznic i mycie pośladków (usuwa większość jaj ze skóry).
- Pranie ręczników, pościeli i bielizny w temperaturze 60–95°C, a ubrań i miękkich zabawek w temperaturze 60°C.
- Unikanie trzepania pościelą (ryzyko wnikania jaj pasożytów drogą wziewną).
- Codzienne sprzątanie, w szczególności odkurzanie sypialni, czyszczenie toalet i klamek.
- Unikanie drapania okolic odbytu i narządów płciowych.
- Codzienne mycie okolic intymnych (w kierunku „od przodu do tyłu”).
- Regularna zmiana bielizny i piżam.
- Nie należy dzielić się ręcznikami ani myjkami.
- Nie obgryzanie paznokci.
Farmakoterapia
Leki przeciwrobacze
- Pyrantel (tabletka 250 mg lub zawiesina 250 mg/5 ml) – w Polsce lek pierwszego wyboru.8
- Od 2. roku życia u dzieci o masie ciała powyżej 11 kg (u dzieci młodszych lub z niższą masą ciała niż 11 kg lek należy stosować wyłącznie pod nadzorem lekarza).
- Dawkowanie: 11 mg/ kg m.c. (maksymalnie 1 g) jednorazowo w czasie lub po posiłku.
- Zgodnie z międzynarodowymi zaleceniami dawkowanie należy powtórzyć po 2 tygodniach.5
- Mebendazol (tabletka 100 mg, zawiesina 100 mg/5 ml) – w Polsce lek drugiego wyboru.8
- Zabija zarówno postaci dorosłe, jak i jaja, dlatego jest uznawany za skuteczny lek.1
- Tylko 7% wchłania się przy podaniu doustnym, ryzyko ogólnoustrojowych reakcji niepożądanych jest niskie, lek jest skuteczny wyłącznie w infestacji jelitowej.
- Dawkowanie:
- Dzieci od 2. roku życia i dorośli: 1 tabletka (100 mg) lub 5 ml zawiesiny jako dawka jednorazowa, zgodnie z międzynarodowymi zaleceniami.1,11
- Leczenie powtarza się po 2 tygodniach, a następnie można ponownie podać po 4 tygodniach od pierwszej dawki.1
- W Polsce rutynowo podaje się tylko 2 dawki.
- Po podaniu 2 dawek w ciągu 2 tygodni uzyskuje się wyleczalność na poziomie >90%.7
- Albendazol (tabletka do rozgryzania i żucia 400 mg, zawiesina 400 mg/20 ml) – w Polsce lek drugiego wyboru.8
- Skuteczny zarówno na jaja, jak i postaci dorosłe pasożytów.
- Maksymalne stężenie w osoczu osiągane jest w ciągu 2–5 godzin po przyjęciu preparatu.
- Wchłanianie zwiększa się, jeśli jest przyjmowany z pokarmem o dużej zawartości tłuszczu.
- Od 2 roku życia.
- Dawkowanie:
- Dorośli i dzieci >2 r.ż.: pojedyncza dawka 400 mg (we wszystkich grupach wiekowych), oraz powtórzenie po 2 tygodniach.3
- Pyrvinium (drażetki lub zawiesina, 50 mg), obecnie niedostępny w Polsce.
- Dzieci od 1. roku życia i dorośli: 1 tabletka na 10 kg m.c. jako dawka jednorazowa (maksymalna dawka 8 tabletek lub 400 mg).
- Powtórzyć po 2 tygodniach.
- Może być również bezpiecznie stosowany w czasie ciąży (tylko w pilnych wskazaniach oraz w razie przeciwwskazań do stosowania lepiej udokumentowanych środków alternatywnych).
- Pyrvinium zabarwia stolec na czerwono.
- W przypadkach opornych na leczenie: powtarzać terapię mebendazolem u wszystkich domowników co 14 dni przez 16 tygodni w dawkach jednorazowych.1
Ciąża i laktacja
- Żaden z leków nie jest zarejestrowany do leczenia niemowląt i ciężarnych
- można je stosować pamiętając, że jest to stosowanie pozarejestracyjne (off-label).
- W Polsce u kobiet ciężarnych, jeśli objawy są uciążliwe, pyrantel jest preferowany.
- W niektórych krajach mebendazol jest lekiem zalecanym u kobiet w ciąży (przy starannej kontroli prenatalnej) i kobiet karmiących piersią.1
- W Polsce nie jest zarejestrowany w tej grupie pacjentek ani u niemowląt.
- Mebendazol można stosować przez cały okres ciąży, jeżeli lekarz uzna, że korzyści przewyższają ryzyko.
- Według amerykańskiego CDC (Center for Disease Control):12
- Jeśli infekcja zagraża ciąży (np. utrata masy ciała, bezsenność), można rozważyć leczenie, ale należy wstrzymać się z nim do 3. trymestru, kiedy ryzyko dla płodu, jeśli w ogóle, może zostać zmniejszone.
- Można kontynuować karmienie piersią przy leczeniu mebendazolem.
- Tylko 2-10% dawki doustnej jest wchłaniane i zgodnie z oczekiwaniami, ilości leku wydalane z mlekiem są poniżej poziomu wykrywalności i wydają się być klinicznie nieistotne.
Rokowanie
- Rokowanie z reguły jest dobre.
Powikłania
- Najczęstszymi powikłaniami są nadkażenia bakteryjne zmian skórnych okołoodbytniczych.2
- Odnotowano pojedyncze przypadki pozajelitowej infestacji w pochwie, pęcherzu moczowym, otrzewnej, nerkach, wątrobie i oku.1
- Badanie przeglądowe appendektomii w populacji pediatrycznej w okresie 22 lat wykazało związek pomiędzy zakażeniem owsikami i zapaleniem wyrostka.10
- Wysoki wskaźnik stanu zapalnego w badaniu patologicznym stwierdzony u pacjentów z owsicowym zapaleniem wyrostka robaczkowego (Pinworm appendicitis, Enterobius appendicitis) sugeruje związek z prezentacją jako ostre zapalenie wyrostka robaczkowego.
Zapobieganie
- Szczególnie w przypadku przewlekłych, nawracających infestacji wskazane jest równoczesne leczenie wszystkich domowników (również bezobjawowych) i partnerów seksualnych.1,13
- Uczęszczanie do placówek zbiorowych.
- Po rozpoczęciu leczenia dziecko może wrócić do placówki
- Nie ma konieczności leczenia wszystkich dzieci w placówce w przypadku wykrycia indywidualnego przypadku u jednego dziecka.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
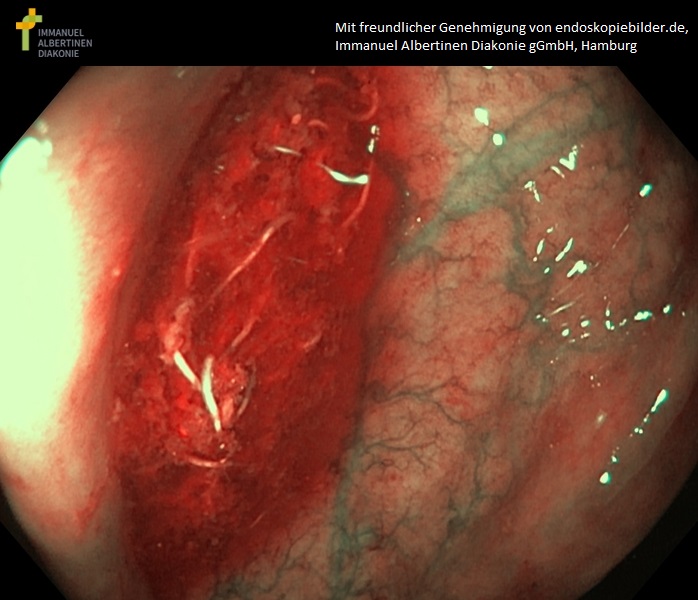
Owsica (dzięki uprzejmości endoskopiebilder.de, Immanuel Albertinen Diakonie gGmbH, Hamburg)
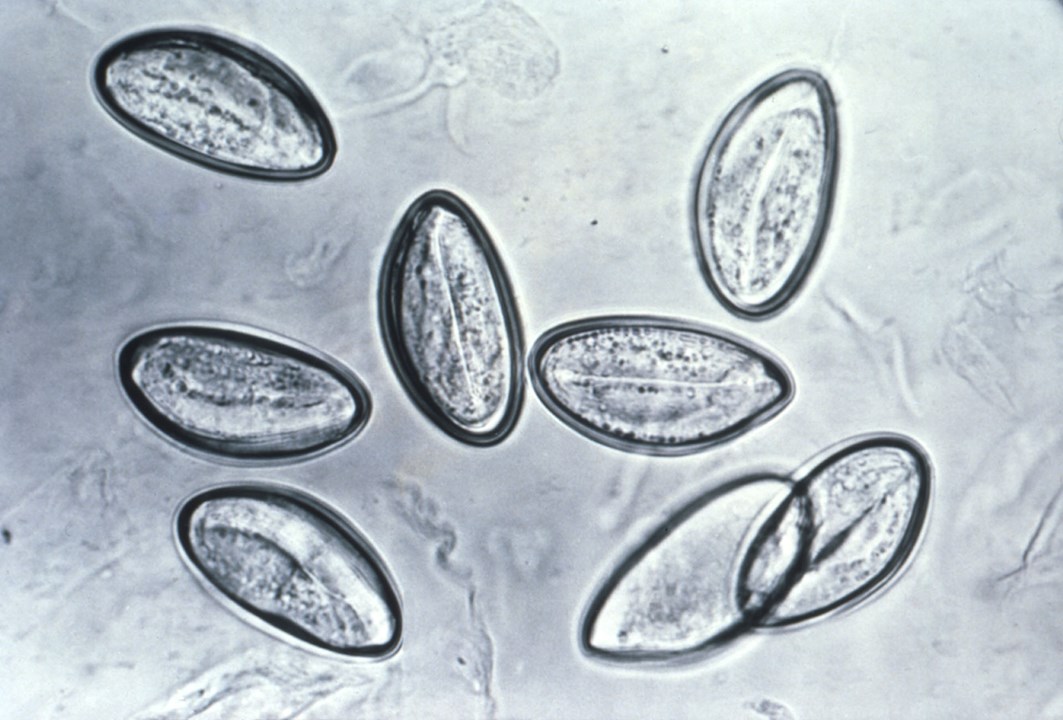
Enterobius vermicularis- obraz jaj pod mikroskopem świetlnym
Źródła
Piśmiennictwo
- Wendt S., Trawinski H., Schubert S. et al. The Diagnosis and Treatment of Pinworm Infection. Dtsch Arztebl Int 2019, 116: 213-9, pmid:31064642, www.ncbi.nlm.nih.gov
- Popielska J., Marczyńska M. Najczęstsze zarażenia pasożytnicze w Polsce. Pediatr Dypl. 2012, 16(5): 33-41, podyplomie.pl
- Gastroenterologia Praktyczna. Najczęstsze choroby pasożytnicze przewodu pokarmowego. Owsiki, Owsica. https://gastroenterologia-praktyczna.pl/a1639/Najczestsze-choroby-pasozytnicze-przewodu-pokarmowego--Owsiki--owsica.html, gastroenterologia-praktyczna.pl, dostęp 02.11.2023
- Korzeniewski K. Choroby pasożytnicze przewodu pokarmowego w Polsce. Forum Medycyny Rodzinnej 2016, 10 (1): 10-8, journals.viamedica.pl
- Ustawa z 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi (Dz. U. t.j. z 2013 r. poz. 947), isap.sejm.gov.pl
- Narodowy Instytut Zdrowia Publicznego. Państwowy Zakład Higieny. Choroby zakaźne i zatrucia w Polsce w 2008 roku. Zakład Epidemiologii, Warszawa 2009, wwwold.pzh.gov.pl
- Smith M.J. Pinworm infection. BMJ Best Practice, ostatnia aktualizacja: 08.07.2011, bestpractice.bmj.com
- Mach T., Nowak S., Stefaniak J. "Owsica" w Gajewski P. (red.) Interna Szczeklika, Medycyna Praktyczna, Kraków 2023, www.mp.pl
- Huh S. Pinworm. emedicine.medscape, 2022, emedicine.medscape.com
- Sousa J., Hawkins R., Shenoy A., et al. Enterobius vermicularis-associated appendicitis: A 22–year case series and comprehensive review of the literature. J Pediatr Surg. 2022, 57(8): 1494-8, doi:10.1016/j.jpedsurg.2021.09.038, pubmed.ncbi.nlm.nih.gov
- CDC Centers for Disease and Control and Prevention. Parasites – Enterobiasis, ostatnia aktualizacja: 30.08.2016, www.cdc.gov
- Centers for Disease Control and Prevention. Pinworm Infection – Resources for Health Professionals, 28.08.2019, https://www.cdc.gov/parasites/pinworm/health_professionals/index.html, www.cdc.gov, dostęp 02.11.2023
- Kuchar E. Jak leczyć owsicę u niemowląt? Czy w razie stwierdzenia owsicy u jednego z dzieci należy zastosować profilaktykę u pozostałych domowników? https://www.mp.pl/pytania/pediatria/chapter/B25.QA.3.12.26, www.mp.pl, dostęp 07.10.2023
Autorzy
- Sławomir Chlabicz (redaktor)
- Tomasz Sobalski (recenzent)
- Tomasz Tomasik (redaktor)
- Franziska Jorda (rezencent/redaktor)
- Marlies Karsch–Völk (recenzent/redaktor)
