Streszczenie
- Definicja:Najważniejsze powikłania choroby wrzodowej to krwawienie, perforacja, niedrożność, rozwój nowotworu złośliwego.
- Częstość występowania:Powikłania występują u 10-20 % pacjentów.
- Objawy:Krwawe wymioty/smoliste stolce, ból brzucha, nudności, wymioty treścią pokarmową.
- Obraz kliniczny:Objawy wstrząsu w przypadku ciężkiego krwawienia. Przy perforacji możliwe objawy zapalenia otrzewnej.
- Diagnostyka:Endoskopia w przypadku krwawienia, TK w przypadku perforacji.
- Leczenie:Leczenie endoskopowe lub chirurgiczne.
Informacje ogólne
Definicja
- Choroba wrzodowa może prowadzić do różnych powikłań:
- krwawienie przewlekłe lub krwotok
- perforacja
- niedrożność
- zwężenie odźwiernika
- rozwój nowotworu złośliwego.
Częstość występowania
- Pomimo spadku w ostatnich dziesięcioleciach powikłania nadal występują u 10-20% pacjentów z chorobą wrzodową.1
- roczna zapadalność na poziomie 1–2%2
- W przeglądzie systematycznym (analiza 31 badań) wykazano, iż częstość występowania niepowikłanej chorobt wrzodowej w populacji ogólnej wynosiła około 1 przypadek na 1000 osobolat, a częstość występowania powikłań wrzodowych wynosiła około 0,7 przypadku na 1000 osobolat.3
- Wskaźnik krwawień ok. 20–57/100 000 przypadków
- Ryzyko krwawienia wzrasta wraz z wiekiem.
- Wskaźnik perforacji ok. 4-14/100 000 przypadków
- Od czasu wprowadzenia terapii eradykacyjnej H. pylori zapadalność znacznie spadła.
- Chociaż perforacje są rzadkie, znacząco przyczyniają się do śmiertelności, a ryzyko śmiertelności wzrasta wraz z wiekiem.
- Zwężenie odźwiernika spowodowane zmianami zwłóknieniowymi w chorobie wrzodowej jest obecnie rzadkie (najczęstszą przyczyną są nowotwory złośliwe).1
- 2 do 20-krotnie zwiększone ryzyko rozwoju gruczolakoraka u pacjentów z dodatnim wynikiem testu na obecność H. pylori w porównaniu z pacjentami niezakażonymi.
ICD-10
- K25 Wrzód żołądka
- K25.0 Wrzód żołądka: ostry z krwotokiem
- K25.1 Wrzód żołądka: ostry z perforacją
- K25.2 Wrzód żołądka: ostry z krwotokiem i perforacją
- K25.3 Wrzód żołądka: ostry bez krwotoku ani perforacji
- K25.4 Wrzód żołądka: przewlekły lub nieokreślony z krwotokiem
- K25.5 Wrzód żołądka: przewlekły lub nieokreślony z perforacją
- K25.6 Wrzód żołądka: przewlekły lub nieokreślony z krwotokiem i perforacją
- K25.7 Wrzód żołądka: przewlekły bez krwotoku ani perforacji
- K25.9 Wrzód żołądka: nieokreślony co do przebiegu, bez krwotoku ani perforacji
- K26 Wrzód dwunastnicy
- K26.0 Wrzód dwunastnicy: ostry z krwotokiem
- K26.1 Wrzód dwunastnicy: ostry z perforacją
- K26.2 Wrzód dwunastnicy: ostry z krwotokiem i perforacją
- K26.3 Wrzód dwunastnicy: ostry bez krwotoku ani perforacji
- K26.4 Wrzód dwunastnicy: przewlekły lub nieokreślony z krwotokiem
- K26.5 Wrzód dwunastnicy: przewlekły lub nieokreślony z perforacją
- K26.6 Wrzód dwunastnicy: przewlekły lub nieokreślony z krwotokiem i perforacją
- K26.7 Wrzód dwunastnicy: przewlekły bez krwotoku ani perforacji
- K26.9 Wrzód dwunastnicy: nieokreślony co do przebiegu, bez krwotoku ani perforacji
- K27 Wrzód trawienny o nieokreślonej lokalizacji
- K27.0 Wrzód trawienny o nieokreślonej lokalizacji: ostry z krwotokiem
- K27.1 Wrzód trawienny o nieokreślonej lokalizacji: ostry z perforacją
- K27.2 Wrzód trawienny o nieokreślonej lokalizacji: ostry z krwotokiem i perforacją
- K27.3 Wrzód trawienny o nieokreślonej lokalizacji: ostry bez krwotoku ani perforacji
- K27.4 Wrzód trawienny o nieokreślonej lokalizacji: przewlekły lub nieokreślony z krwotokiem
- K27.5 Wrzód trawienny o nieokreślonej lokalizacji: przewlekły lub nieokreślony z perforacją
- K27.6 Wrzód trawienny o nieokreślonej lokalizacji: przewlekły lub nieokreślony z krwotokiem i perforacją
- K27.7 Wrzód trawienny o nieokreślonej lokalizacji: przewlekły bez krwotoku ani perforacji
- K27.9 Wrzód trawienny o nieokreślonej lokalizacji: nieokreślony co do przebiegu, bez krwotoku ani perforacji
Powikłania
Krwawienie
- Około 45% krwawień z przewodu pokarmowego jest spowodowanych wrzodem dwunastnicy (25%) i wrzodem żołądka (20%).
Czynniki ryzyka
- Wiek >60 lat.
- Wywiad dotyczący choroby wrzodowej.
- Leki: NLPZ, ASA, SSRI, inhibitory P2Y12 (np. klopidogrel), antykoagulanty (antagoniści witaminy K, NOAC, heparyny), glikokortykosteroidy stosowane ogólnoustrojowo, SSRI.
- Ciężkie choroby współistniejące (także hospitalizacja).
- Czynniki stresowe.
Postępowanie
- Jeśli to możliwe, należy założyć obwodowy dostęp żylny o dużym świetle.
- Wlew objętościowy krystaloidów
- Zależne od czujności oddechowych: podawanie O2 przez kaniulę nosową/maskę, w razie potrzeby intubacja.
- Szybka diagnostyka laboratoryjna: morfologia krwi, krzepnięcie krwi, chemia kliniczna, gazometria.
- Możliwe podanie produktów krwiopochodnych.
- Leki przed endoskopią
- 2 standardowe dawki IPP dożylnie w bolusie
- ew. 250 mg erytromycyny w krótkim wlewie dożylnym: przyspieszone opróżnianie żołądka, a tym samym lepsza widoczność.
- Endoskopia
- lokalizacja źródła krwawienia
- klasyfikacja krwawień według Forresta
- I: aktywne krwawienie
- Ia pulsujące/rozpryskujące
- Ib sączące
- II: znamiona bez aktywnego krwawienia
- IIa kikut naczynia
- IIb przylegający skrzep
- IIc hematyna
- III: brak oznak przebytego krwawienia
- I: aktywne krwawienie
- Krwawienia Ia, Ib i IIa muszą być leczone endoskopowo ze względu na wysokie ryzyko nawrotu.
- Pierwotne leczenie aktywnego krwawienia zwykle poprzez zaciskanie, alternatywnie procedura wstrzyknięcia suprareniny lub kleju fibrynowego
- Aerozole, proszek lub żel mogą być stosowane samodzielnie lub w połączeniu klipsowaniem lub wstrzyknięciem.
Profilaktyka
- Za każdym razem, gdy wrzód krwawi, należy wykonać test na obecność H. pylori, a następnie w razie potrzeby przeprowadzić eradykację (szczegółowe informacje można znaleźć w części Zakażenie Helicobacter pylori).
- Podczas oceny ryzyka sercowo-naczyniowego i żołądkowo-jelitowego po krwawieniu należy przestrzegać następującej zasady:
- Ryzyko sercowo-naczyniowe (bez leków) należy uznać za wyższe niż ryzyko żołądkowo-jelitowe (z lekami).
- Dotyczy to zarówno podawania leków przeciwpłytkowych, jak i przeciwzakrzepowych.
- Jeśli podczas długoterminowej terapii NLPZ wystąpi choroba wrzodowa żołądka i dwunastnicy oraz (lub) krwawienie z wrzodów górnego odcinka przewodu pokarmowego, należy odstawić NLPZ do czasu zagojenia się zmian, a następnie zastosować stałą profilaktykę IPP w przypadku wznowienia terapii.
- Po wystąpieniu powikłań wrzodowych należy zawsze zastosować stałą profilaktykę IPP, jeśli terapia NLPZ jest kontynuowana. Dotyczy to również sytuacji, gdy towarzyszące zakażenie Helicobacter pylori zostało skutecznie wyleczone.
- Po wystąpieniu powikłań wrzodowych pod wpływem leczenia przeciwpłytkowego i (lub) przeciwkrzepliwego należy zastosować stałą profilaktykę IPP u pacjentów z ujemnym statusem H. pylori, a także po skutecznym leczeniu eradykacyjnym u pacjentów z uprzednio dodatnim statusem H. pylori, jeśli leczenie przeciwpłytkowe i (lub) przeciwkrzepliwe jest kontynuowane.
- W przypadku wystąpienia krwawienia z wrzodów żołądka i dwunastnicy podczas monoterapii inhibitorem P2Y12, oprócz stałej profilaktyki IPP można rozważyć zmianę na ASA, jeśli jest to uzasadnione z punktu widzenia układu sercowo-naczyniowego.
- Jeśli podczas monoterapii ASA, inhibitorem P2Y12, DOAC lub VKA wystąpi krwawienie z wrzodów górnego odcinka przewodu pokarmowego, należy zastosować stałą profilaktykę IPP, jeżeli terapia jest kontynuowana. W przypadku wystąpienia krwawienia z wrzodu żołądka i dwunastnicy podczas długoterminowej terapii ASA nie należy przechodzić na inhibitor P2Y12 w monoterapii.
- Jeśli podczas ogólnoustrojowego podawania glikokortykosteroidów wystąpi wrzód żołądka lub dwunastnicy oraz (lub) powikłania wrzodowe (np. krwawienie), należy w miarę możliwości — oprócz wykluczenia zakażenia H. pylori — dokonać zmiany na inny lek, w uzupełnieniu terapii IPP. Jeśli nie jest to możliwe, należy podawać jak najmniejszą dawkę steroidu i zastosować profilaktykę IPP.
- W przypadku podjęcia terapii lekami z grupy SSRI należy stosować profilaktykę IPP, jeśli w przeszłości występowały wrzody i/lub powikłania wrzodowe lub w przypadku jednoczesnego stosowania NLPZ, koksybów lub P2Y12. W przypadku jednoczesnego stosowania antykoagulantów (DOAC lub VKA) można zastosować profilaktykę IPP.
Perforacja (przedziurawienie)
Obraz kliniczny
- Nagły stan zagrażający życiu.
- Nagłe wystąpienie silnego, przeszywającego bólu brzucha.
- Objawy otrzewnowe (rozlane zapalenie otrzewnej).
- W pojedynczych przypadkach perforacja może być pierwszym objawem choroby wrzodowej.
Diagnostyka
- Czułość TK w diagnostyce perforacji narządów jamistych wynosi ≥90%.
- ogniskowe przerwanie ciągłości ściany jelita i nagromadzenie powietrza poza światłem jelita.
Leczenie
- Ogólnie chirurgiczne, zamknięcie miejsca perforacji
- Próba leczenia endoskopowego nie jest zalecana.1
Niedrożność
Obraz kliniczny
- Objawy zwężenia (zmiana bliznowata, zapalenie, obrzęk) odźwiernika żołądka lub opuszki dwunastnicy:
- nudności, uczucie pełności
- kwaśne wymioty o dużej objętości, początkowo pokarmem stałym, później także płynami
- ból poposiłkowy
- rozwija się hipokaliemia i zasadowica.
Diagnostyka
- Endoskopia
- USG i TK w przypadku podejrzenia nowotworu.
Leczenie
- Próba poszerzenia balonem, w przeciwnym razie operacja (pyloroplastyka).
Rozwój nowotworu złośliwego
- Zakażenie H. pylori zwiększa ryzyko zarówno choroby wrzodowej, jak i nowotworów żołądka.
- Rak żołądka
- Eradykacja H. pylori u pacjentów z dodatnim wynikiem jest ważnym elementem profilaktyki raka żołądka.
- Podczas gdy wrzody żołądka są związane z 3-krotnie wyższym ryzykiem raka żołądka, nie ma to miejsca w przypadku wrzodów dwunastnicy.4
- Chłoniak MALT
- Około 90% wszystkich przypadków jest związanych z zakażeniem H. pylori.
- Niezależnie od stadium choroby, terapia eradykacyjna jest leczeniem z wyboru.
Rokowanie
- Krwawienie wiąże się z 30-dniową śmiertelnością wynoszącą ok. 9%.1
- W przypadku perforacji 30-dniowa śmiertelność wynosi 24%.1
- Chociaż perforacje występują znacznie rzadziej niż krwawienia, są one najczęstszą przyczyną operacji w trybie pilnym i odpowiadają za 40% zgonów związanych z wrzodami.
- Czynniki predykcyjne wysokiej śmiertelności2
- wstrząs przy przyjęciu
- niewydolność nerek
- opóźniona operacja
- choroby współistniejące (zwłaszcza sercowo-naczyniowe)
- wiek >70 lat
- immunosupresja
- lokalizacja (śmiertelność dwukrotnie wyższa w przypadku wrzodów żołądka niż wrzodów dwunastnicy).
Informacje dla pacjentów
Informacje dla pacjentów w Medibas
Ilustracje
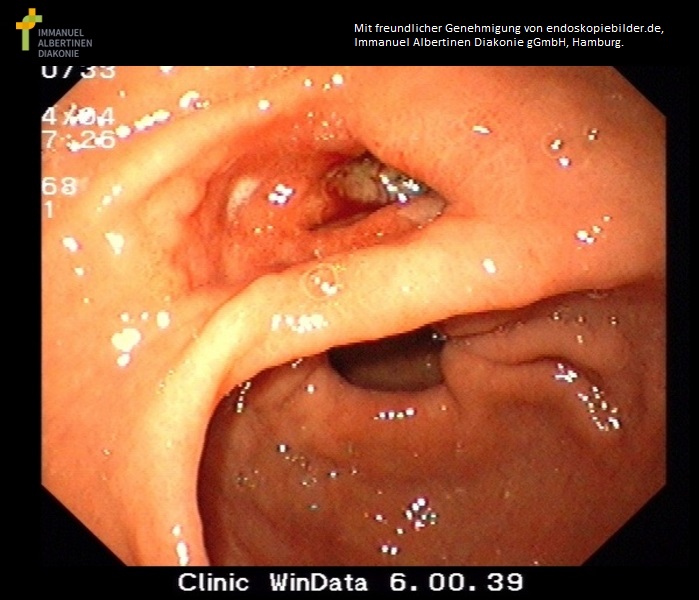
Perforacja wrzodu w opuszce dwunastnicy (dzięki uprzejmości Genehmigung von endoskopiebilder.de, Immanuel Albertinen Diakonie gGmbH, Hamburg)
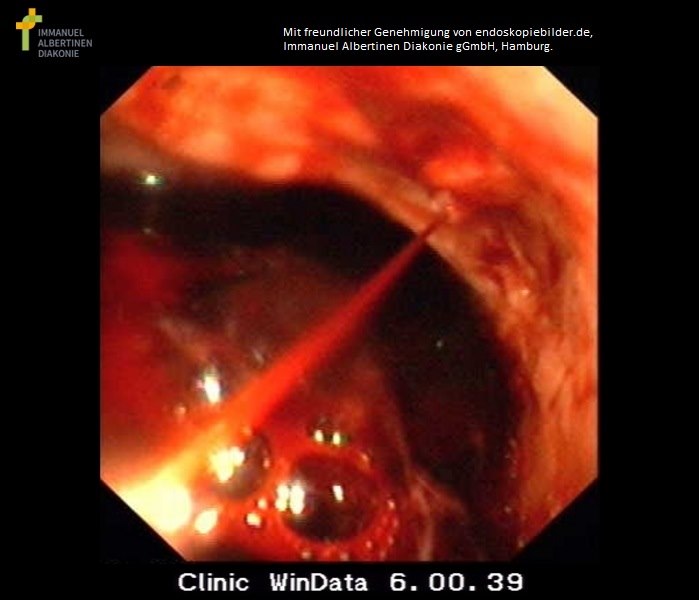
Krwawienie tęnicze w chorobie wrzodowej żołądka (dzięki uprzejmości Genehmigung von endoskopiebilder.de, Immanuel Albertinen Diakonie gGmbH, Hamburg)
Piśmiennictwo
Wytyczne
- World Society of Emergency Surgery. Guidelines on perforated and bleeding peptic ulcer. Stand 2020. www.wses.org.uk
Piśmiennictwo
- World Society of Emergency Surgery. Guidelines on perforated and bleeding peptic ulcer. Stand 2020. www.wses.org.uk
- Anand B. Peptic Ulcer Disease. Medscape, updated Apr 26, 2021. Zugriff 12.11.22. emedicine.medscape.com
- Lin KJ, García Rodríguez LA, Hernández-Díaz S. Systematic review of peptic ulcer disease incidence rates: do studies without validation provide reliable estimates? Pharmacoepidemiol Drug Saf. 2011 Jul;20(7):718-28. pubmed.ncbi.nlm.nih.gov
- Paragomi P. Dabo B, Pelucchi C, et al. The Association between Peptic Ulcer Disease and Gastric Cancer: Results from the Stomach Cancer Pooling (StoP) Project Consortium. Cancers 2022;14:4905. www.mdpi.com
Autorzy
- Tomasz Tomasik (redaktor)
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
