Streszczenie
- Definicja: Porfiria skórna późna (porphyria cutanea tarda - PCT) charakteryzuje się obniżoną aktywnością enzymu dekarboksylazy uroporfirynogenu (UROD), który bierze udział w syntezie porfiryn.
- Częstość występowania: Częstość występowania wynosi 0,2–20/100 000, bez różnicy, jeśli chodzi o płeć.
- Objawy: Powstawanie pęcherzy na obszarach skóry narażonych na działanie światła (dłonie, powierzchnia wyprostna przedramion, twarz, szyja).
- Badanie fizykalne: Pęcherze wypełnione płynem, które pękają i prowadzą do powstawania blizn i prosaków, wyłącznie na obszarach skóry narażonych na działanie promieni słonecznych.
- Diagnostyka: Badanie całkowitej zawartości porfiryny i prekursorów porfiryny (ALA, PBG) w moczu.
- Leczenie: Leczenie polega na podawaniu niskich dawek chlorochiny (125 mg 2 razy w tygodniu).
Informacje ogólne
Definicja
- Pod pojęciem porfirie rozumie się heterogenną grupę zaburzeń metabolicznych, charakteryzujących się głównie dziedzicznymi, ale także częściowo nabytymi, funkcjonalnymi zaburzeniami biosyntezy hemu.
- Wspólną cechą różnych wariantów porfirii jest zmniejszona aktywność katalityczna jednego z zaangażowanych enzymów i nagromadzenie pośrednich metabolitów.
- Przy porfirii skórnej późnej (PCT) zmniejszona jest aktywność dekarboksylazy uroporfirynogenu (UROD).
- Wynikające z tego nagromadzenie uroporfirynogenu w wątrobie i skórze prowadzi do uszkodzeń oksydacyjnych skóry pod wpływem światła słonecznego.
- PCT jest jedyną postacią porfirii, która nie jest dziedziczona wyłącznie monogenowo.
Częstość występowania
- PCT jest najczęstszą ze wszystkich porfirii na świecie.1
- Szacunkowa chorobowość waha się od 0,2 do 20 przypadków na 100 000 osób.
Etiologia i patogeneza
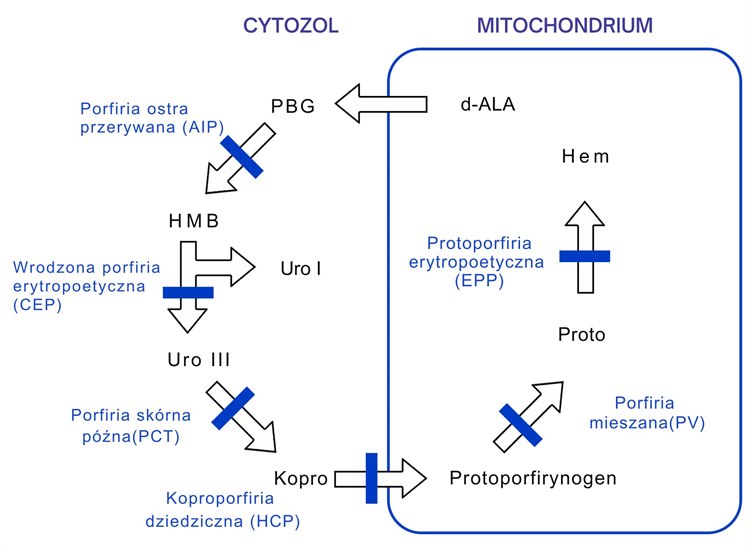
Porfirie, wady enzymów
Przy porfirii skórnej późnej (PCT) występuje zmniejszona aktywność dekarboksylazy uroporfirynogenu (UROD) w procesie syntezy hemu.
- Produkt pośredni (uroporfirynogen) najpierw gromadzi się w wątrobie, a następnie jest transportowany do skóry i tam odkładany.
- Prowadzi to do nadwrażliwości na światło i w konsekwencji do oksydacyjnego uszkodzenia otaczającej tkanki.
- Dlatego u pacjentów objawy występują wyłącznie w obszarach ciała narażonych na działanie światła.
- PCT można podzielić na trzy rodzaje2:
- Typ sporadyczny
- brak mutacji dotyczących enzymu UROD, około 80% przypadków
- początek objawów głównie w grupie wiekowej 35–50 lat.
- Typ rodzinny
- Defekt genu UROD, prowadzący do 50% zmniejszenia aktywności UROD we wszystkich komórkach ciała.
- Sposób dziedziczenia jest autosomalny dominujący z klinicznie niską penetracją.
- Do wywołania objawów potrzebne są dodatkowe czynniki, ponieważ manifestacja kliniczna ma miejsce tylko wtedy, gdy aktywność UROD spada poniżej 20% normy.3
- Objawy rozpoczynają się w młodszym wieku niż przy typie sporadycznym.
- Porfiria hepatoerytropoetyczna
- Rzadka postać.
- Pierwsze objawy występują we wczesnym dzieciństwie.
- Objawy pozaskórne: niedokrwistość hemolityczna i powiększenie śledziony.
- Typ sporadyczny
- Czasami jednocześnie występuje hemochromatoza.
Czynniki predysponujące
- Czynniki wyzwalające i podtrzymujące chorobę zarówno w typie sporadycznym, jak i rodzinnym:
- nadmiar żelaza w wątrobie (podwyższony poziom ferrytyny)
- spożywanie alkoholu
- leczenie estrogenami
- hemodializa
- palenie tytoniu
- zakażenie wirusem zapalenia wątroby typu C
- zakażenie HIV
- uszkodzenie wątroby.
ICD-10
- E80 Zaburzenia przemian porfiryn i bilirubiny.
- E80.1 Porfiria skórna, późna.
Diagnostyka
Kryteria diagnostyczne
- Pęcherze lub pęcherzyki w miejscach narażonych na działanie promieni słonecznych.
- Blizny po wygojeniu, powstawanie prosaków, przebarwienia.
- Brak objawów nerwowo-trzewnych.
- Zwiększone wydalanie porfiryn z moczem, zwłaszcza frakcji uroporfiryny i heptaporfiryny.
- To, czy typ jest dziedziczny, czy sporadyczny, jest zwykle określane na podstawie analizy DNA.
Diagnostyka różnicowa
- Inne formy porfirii: dziedziczna koproporfiria (HCP), porfiria mieszana (PV) i wrodzona porfiria erytropoetyczna mogą powodować podobne objawy skórne. Przy tych wariantach często występują również ostre objawy nerwowo-trzewne.
- Inne pęcherzowe choroby skóry (np. pęcherzowe oddzielanie się naskórka).
- Zapalenia skóry spowodowane promieniowaniem słonecznym (np. fotodermatoza wielopostaciowa, pokrzywka słoneczna).
Wywiad
- Występowanie pęcherzy lub pęcherzyków na skórze wystawionej na działanie światła
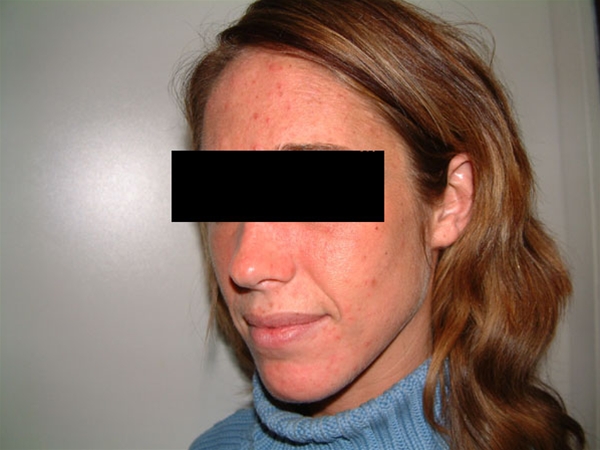
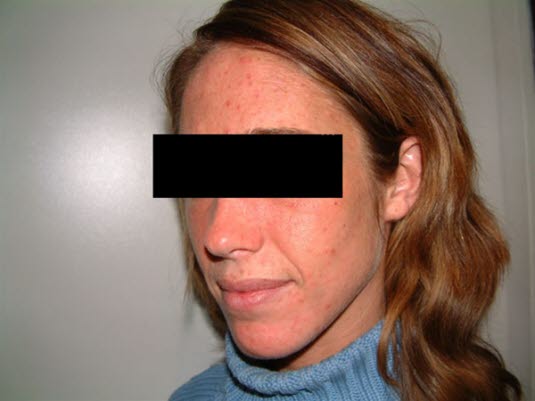 Porfiria skórna późna, twarz
Porfiria skórna późna, twarz- Zmiany skórne rozwijają się powoli, a pacjenci mogą nie być świadomi związku między ich wystąpieniem a narażeniem na światło.
- Skóra wrażliwa na urazy
- Minimalny uraz prowadzi do powierzchownych nadżerek z tworzeniem się strupa.
- Powstawanie blizn i przebarwień.
- Ewentualne czynniki ryzyka: alkohol, palenie tytoniu, uszkodzenie wątroby, zapalenie wątroby typu C/zakażenie HIV.
Badanie fizykalne
- Pęcherze lub pęcherzyki o wielkości do kilku centymetrów na skórze narażonej na światło
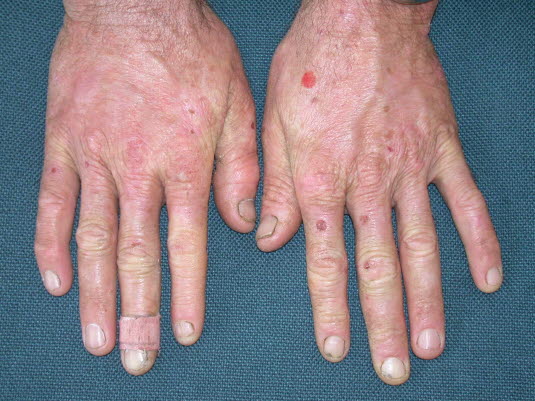 Porfiria skórna późna, dłonie
Porfiria skórna późna, dłonie - Wypełnione surowiczą treścią lub surowicą z krwią, bez stanu zapalnego, czasami bolesne, często swędzące.4
- Wrażliwa skóra, przebarwienia, blizny na obszarach narażonych na działanie światła (dłonie, przedramiona, twarz, szyja).
- Często silniejsze owłosienie i zmiany aktyniczne skóry.
Badania uzupełniające w gabinecie lekarza rodzinnego
- Istotne badania laboratoryjne
- morfologia krwi
- stężenie ferrytyny w surowicy
- parametry czynności wątroby (bilirubina, ALP, ALT, AST, albumina)
- glukoza na czczo
- ewentualnie przeciwciała w celu wykluczenia zapalenia wątroby typu B, zapalenia wątroby typu C i przeciwciała HIV.
- W razie potrzeby test genetyczny UROD w celu odróżnienia typu spontanicznego od rodzinnego.
- Badanie ultrasonograficzne wątroby w przypadku podejrzenia uszkodzenia wątroby.
Badania uzupełniające w poradni dermatologicznej
- Mocz i/lub kał na obecność całkowitej porfiryny i separacja porfiryn.
- Porfiryny erytrocytarne we krwi EDTA.
Wskazania do skierowania do poradni dermatologicznej
- Większość pacjentów pozostaje pod opieką dermatologów.
Lista kontrolna przy skierowaniu do poradni dermatologicznej
Porfiria
- Cel skierowania
- Diagnostyka potwierdzająca? Leczenie?
- Wywiad
- Początek i czas trwania?
- Pęcherze, pęcherzyki? Powstawanie ran? Blizny? Umiejscowienie?
- Dolegliwości/złe samopoczucie? Zdolność do pracy i jakość życia?
- Wywiad rodzinny?
- Inne istotne choroby?
- Leki przyjmowane regularnie?
- Badanie fizykalne
- ewentualnie opis wysypki skórnej; Przebarwienia? Blizny? Owłosienie?
- Badanie uzupełniające
Leczenie
Cele leczenia
- Ustąpienie objawów.
Ogólne informacje o leczeniu
- Unikanie czynników wyzwalających.
- Ochrona przed promieniowaniem UV.
- Stosuje się hydroksychlorochinę w niskich dawkach (125 mg 2 razy w tygodniu) lub chlorochinę.
- W przypadku wysokiego poziomu ferrytyny i/lub przeciwwskazań do stosowania chlorochiny: upuszczanie krwi w celu zmniejszenia zapasów żelaza
- 450 ml tygodniowo lub co 2 tygodnie (w indywidualnie dostosowanych odstępach czasu) pod kontrolą stężenia ferrytyny.
- W przypadku zaburzeń klinicznych należy zachować ostrożność w stosowaniu leków potencjalnie hepatotoksycznych.
Zalecenia dla pacjentów
- Ochrona przeciwsłoneczna jest konieczna, dopóki wydalanie porfiryn z moczem jest wysokie.
- krem przeciwsłoneczny z wysokim filtrem UV
- osłonięcie odzieżą.
Profilaktyka
- Należy unikać:
- spożycia żelaza
- alkoholu
- palenia papierosów
- przyjmowania estrogenów
- intensywnego nasłoneczniania.
Przebieg, powikłania i rokowanie
Przebieg
- Wydalanie porfiryn z moczem zmniejsza się.
- Ustąpienie objawów skórnych w ciągu kilku miesięcy lub lat.
Powikłania
- Zwiększone ryzyko powstania marskości wątroby i raka wątrobowokomórkowego, zwłaszcza przy dodatkowym obciążeniu wątroby, np. z powodu zapalenia wątroby lub spożywania alkoholu.
- W pewnym stopniu zwiększone ryzyko cukrzycy.
Rokowanie
- Dobre, chyba że jednocześnie występuje choroba wątroby.
- Możliwy jest nawrót po kilku latach (wskaźnik nawrotów 5–17%)5, zalecana coroczna kontrola.
Informacje dla pacjentów
Informacje dla pacjentów w Medibas
Ilustracje
Porfiria skórna późna, dłonie
Porfiria skórna późna, twarz

Porfirie, wady enzymów
Źródła
Piśmiennictwo
- Puy H, Gouya L, Deybach JC. Porphyrias. Lancet 2010; 375: 924-37. PubMed
- Aarsand AK, Boman H, Sandberg S. Familial and sporadic porphyria cutanea tarda: characterization and diagnostic strategies. Clin Chem 2009; 55: 795-803. PubMed
- Ashwani K. Singnal. Porphyria cutanea tarda: Recent update. Molecular genetics and metabolism 2019; 128: 271-281. doi.org
- Janice Andersen, Janne Thomsen, Åshild Rostad Enes, Sverre Sandberg & Aasne K. Aarsand . Health-related quality of life in porphyria cutanea tarda: a cross-sectional registry based study. Health and Quality of Life Outcomes 2020; 18: 84. pubmed.ncbi.nlm.nih.gov
- H. Salameh, H.Saraihra, M. Rizwan, Y.-F. Kuo, K.E. Anderson, A.K.Singal. Relapse of porphyria cutanea tarda after treatment with phlebotomy or 4-aminoquinoline antimalarials: a meta-analysis. British Journal of Dermatology 2018; 179: 1351-1357. doi.org
Autorzy
- Joanna Dąbrowska-Juszczak (redaktor)
- Katarzyna Nessler (recenzent)
- Adam Windak (redaktor)
- Dirk Wetzel (recenzent)
