Błędy przy namnażaniu się komórek
Narządy zbudowane są z różnych typów komórek. Komórki różnią się właściwościami, a także kształtem i wyglądem w zależności od tego, skąd pochodzą.
Organizm cały czas potrzebuje wytwarzania nowych komórek — narządy stale rosną aż do dorosłości, a uszkodzone lub obumarłe komórki są na bieżąco zastępowane nowymi. Odnowa ta następuje poprzez podziały komórkowe. Wzrost komórek jest regulowany przez różne mechanizmy kontrolne w organizmie; w przypadku niekontrolowanego namnażania się komórek i braku odpowiedniego różnicowania ich w prawidłowe, dojrzałe tkanki, mówimy o chorobie nowotworowej.
W niektórych komórkach dochodzi czasem do zmian w genach — informacji genetycznej, która reguluje podziały komórkowe. Takie zmiany, tzw. mutacje, mogą być wywołane np. przez promieniowanie radioaktywne, toksyny lub wirusy, najczęściej jednak nie udaje się ustalić dokładnej przyczyny. Jeśli mutacje powodują niezwykle szybkie podziały komórkowe, może to prowadzić do wytworzenia większej ilości komórek niż dany narząd potrzebuje i rozwija się guz. Guzy nie muszą być groźne: najczęściej pojedyncze, rosnące w niekontrolowany sposób, wadliwe komórki są niszczone przez własny układ odpornościowy organizmu. Czasami jednak te mechanizmy kontrolne nie działają prawidłowo, wtedy komórki guza rosną w sposób niekontrolowany i przybierają nietypowy kształt i rozmiar. Komórki te nazywane są komórkami nowotworowymi.
Wzrost i rozprzestrzenianie się
Guz składający się z komórek nowotworu złośliwego, w przeciwieństwie do wzrostu występującego w zdrowych komórkach, rośnie w sposób niekontrolowany, wykraczając poza naturalne granice między narządami i warstwami tkanek. Wzrost guza może więc uszkodzić i zniszczyć zarówno narząd dotknięty guzem, jak i narządy sąsiednie. Ponadto nowotwór złośliwy ma zdolność rozprzestrzeniania się na bardziej odległe obszary ciała (czyli przerzutowania). Dzieje się tak, gdy komórkom nowotworowym uda się przeniknąć przez ściany naczyń krwionośnych lub limfatycznych. Złośliwe komórki są przenoszone z krwią i limfą, przez co mogą namnażać się w innych regionach. Rozwijają się kolejne guzy, tzw. przerzuty, które również rosną, czasami powodując bardziej dotkliwe szkody niż pierwotny guz.
Co to jest chłoniak?
Każdego roku około 15 na 100 000 osób zapada na chłoniaka (nowotwór układu chłonnego). Jest to choroba układu limfatycznego, która zajmuje szpik kostny, gdzie powstają komórki układu odpornościowego, oraz węzły chłonne, śledzionę i grasicę, gdzie dojrzewają one do prawidłowo funkcjonujących komórek, które następnie krążą we krwi. Ponieważ komórki układu chłonnego są rozproszone po całym organizmie w mniejszych i większych węzłach oraz grudkach chłonnych, ta złośliwa choroba może wystąpić w zasadzie wszędzie. Często zaczyna się w węźle chłonnym.
Złośliwy rozrost komórek może pochodzić z różnych typów komórek limfatycznych, głównie z limfocytów B, ale także z limfocytów T i innych. Ponieważ komórki te pełnią istotne funkcje w układzie odpornościowym, pacjenci z chłoniakiem często mają dolegliwości w postaci trudnych do wyleczenia lub przewlekłych zakażeń.
W przypadku nowotworów narządów układu chłonnego rozróżnia się dwa warianty: chłoniak Hodgkina i chłoniak nieziarniczy. Warianty te rozróżnia się poprzez pobranie od pacjenta zajętego węzła chłonnego i poddanie go badaniu histopatologicznemu (mikroskopowemu): w chłoniaku Hodgkina w tkankach znajdują się charakterystyczne komórki nowotworowe, tzw. komórki Reed-Sternberga.
Chłoniak Hodgkina
Co roku około 2–3 na 100 000 osób zapada na tę odmianę chłoniaka (dawniej nazywaną również limfogranulomatozą). Jest to stosunkowo rzadkie schorzenie, które nieznacznie częściej występuje u mężczyzn niż u kobiet. Chłoniak Hodgkina zajmuje głównie węzły chłonne i śledzionę.
Pierwszymi zauważalnymi objawami są powiększone przez pewien czas, zwykle niebolesne węzły chłonne, najczęściej na szyi, w dołach pachowych lub pachwinach. Jeśli choroba ulokowała się w przestrzeni między płucami (śródpiersiu), pierwsze objawy mogą objawiać się w postaci kaszlu lub trudności w oddychaniu. Inne możliwe manifestacje chłoniaka Hodgkina to gorączka, utrata masy ciała, uogólniony świąd, hiperhydroza czyli zwiększone pocenie się, zwłaszcza w nocy.
Częściej chorują ludzie młodzi w wieku 20–30 lat. W średnim wieku ryzyko zachorowania maleje, ale od 50. roku życia ponownie wzrasta.
Przyczyny rozwoju chłoniaka Hodgkina nie są do końca poznane. Zakażenie niektórymi wirusami, zwłaszcza wirusem Epsteina-Barr, prawdopodobnie odgrywa rolę w powstawaniu zmian w komórkach układu chłonnego.
Chłoniak nieziarniczy
Większość pacjentów, u których zdiagnozowano nowotwór układu chłonnego, ma chłoniaka nieziarniczego; na 100 000 osób przypada około 10–14 nowych przypadków rocznie. Podobnie jak chłoniak Hodgkina, choroba ta pojawia się najczęściej w węzłach chłonnych i śledzionie, w ok. 70% przypadków dochodzi jednak do uszkodzenia także innych narządów. Choroba może dotyczyć szpiku kostnego, skóry, żołądka lub układu pokarmowego.
W rezultacie termin „chłoniak nieziarniczy” obejmuje różne podtypy nowotworów węzłów chłonnych. Choroba ta częściej występuje u mężczyzn niż kobiet. W ostatnich latach wzrasta liczba nowo zdiagnozowanych przypadków. Ryzyko zachorowania wzrasta wraz z wiekiem.
Istnieją zasadniczo dwa warianty chłoniaka nieziarniczego: w jednej postaci komórki nowotworowe mnożą się powoli i niezauważalnie przez długi czas (postać indolentna), w drugiej bardzo szybko.
Również w tym przypadku przyczyna powstawania choroby nie została jeszcze dokładnie wyjaśniona, podobnie jak przyczyna wzrostu liczby nowych przypadków choroby w ostatnich latach. Wiadomo jednak, że osłabiony układ odpornościowy i wcześniejsza radioterapia zwiększają ryzyko rozwoju chłoniaka. Dotyczy to np. osób z zakażeniem HIV oraz osób, które z powodu przeszczepu narządu są leczone lekami immunosupresyjnymi.
Różne stadia nowotworu węzłów chłonnych
U większości chorych z chłoniakiem nieziarniczym komórki nowotworowe w momencie rozpoznania rozprzestrzeniły się już poza węzły chłonne. Wówczas wybór terapii jest zależny głównie od określenia konkretnego podtypu chłoniaka.
Określenie stadium choroby
Z kolei w przypadku chłoniaka Hodgkina określenie stadium choroby ma ogromne znaczenie dla wyboru terapii u niemal wszystkich pacjentów. W stadium I zajęty jest tylko jeden rejon węzłów chłonnych, powyżej lub poniżej przepony. W stadium II dochodzi do zajęcia kilku grup węzłów chłonnych po tej samej stronie przepony. W stadium III dochodzi do zajęcia kilku regionów węzłów chłonnych po obu stronach przepony, może też dojść do zajęcia śledziony, która również wchodzi w skład układu limfatycznego. W stadium IV, najcięższym i końcowym, zajęte są również obszary ciała nie zależące do układu limfatycznego, takie jak wątroba, płuca czy szpik kostny.
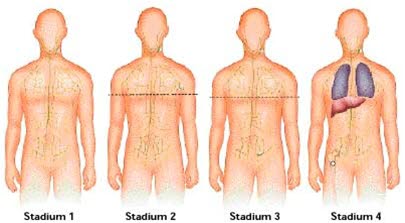
- Stadium I: dotknięte są węzły chłonne w obrębie ograniczonego rejonu.
- Stadium II: zajętych jest kilka rejonów węzłów chłonnych po jednej stronie przepony (linia wskazuje położenie przepony).
- Stadium III: zajętych jest kilka rejonów węzłów chłonnych po obu stronach przepony, może być zajęta także śledziona.
- Stadium IV: choroba rozprzestrzeniła się na inne narządy w organizmie poza układ limfatyczny.
Inne objawy
Dodatkowo, w zależności od towarzyszących objawów, chłoniaki klasyfikuje się na stadium A lub B. Litera A oznacza brak objawów towarzyszących. Jeśli występują objawy takie jak niewyjaśniona gorączka wyższa niż 38°C przez okres co najmniej jednego tygodnia, utrata masy ciała większa niż 10% pierwotnej masy ciała w ciągu 6 miesięcy lub silne nocne poty, choroba znajduje się w stadium B.
Badania dodatkowe
W przypadku podejrzenia nowotworu węzłów chłonnych lekarz kieruje pacjenta do specjalisty lub kliniki, gdzie może zostać pobrana biopsja (próbka tkanki, czyli w tym przypadku jeden lub kilka węzłów chłonnych). Ostateczne rozpoznanie chłoniaka można ustalić jedynie poprzez biopsję podejrzanego węzła chłonnego lub innej tkanki. Biopsja wykonywana jest w znieczuleniu miejscowym. Badanie histopatologiczne próbki tkanki pod mikroskopem pozwala określić, czy obecny jest chłoniak Hodgkina, czy chłoniak nieziarniczy. Badania ultrasonograficzne, zdjęcia rentgenowskie, tomografia komputerowa i rezonans magnetyczny pomagają określić, jak dalece nowotwór zdążył rozprzestrzenić się w organizmie.
Leczenie
W zależności od rodzaju chłoniaka, stadium choroby oraz stanu zdrowia i wieku pacjenta, chłoniaka leczy się za pomocą chemioterapii (leków) lub radioterapii (promieniowania), a nawet przeszczepu komórek macierzystych szpiku kostnego. W tym ostatnim zabiegu ze szpiku kostnego pacjenta pobiera się komórki macierzyste, z których mogą rozwinąć się nowe komórki limfatyczne, i oczyszcza je w laboratorium, tzn. usuwa się komórki nowotworowe, a pozostawia zdrowe komórki macierzyste. Następnie pacjent najpierw otrzymuje bardzo silną chemioterapię, aby zabić wszystkie komórki własnego szpiku, a następnie otrzymuje przeszczep swoich własnych, zdrowych komórek macierzystych w postaci kroplówki. Komórki te namnażają się następnie w organizmie.
W przypadku chłoniaka Hodgkina w ostatnich latach dopuszczono do obrotu precyzyjnie celowane leki, tzw. przeciwciała monoklonalne atakujące komórki nowotworowe.
Rokowanie
Szanse na przeżycie lub wyleczenie chłoniaka są bardzo różne. Podczas gdy np. młodych ludzi z szybko postępującym chłoniakiem nieziarniczym lub chłoniakiem Hodgkina w dość wczesnym stadium w większości można wyleczyć, niektórzy starsi chorzy, którzy mają już bardzo ciężkie objawy chłoniaka, często żyją tylko kilka miesięcy lub lat od rozpoznania. Ponieważ leczenie i objawy choroby często trwają przez długi czas, wskazane jest wsparcie psychoterapeutyczne, które może pomóc w radzeniu sobie z chorobą, złagodzić związane ze stanem zdrowia lęki i depresję i, jeśli to konieczne, ułatwić powrót do codziennego życia zawodowego i wcześniejszego stylu życia.
Dodatkowe informacje
- chłoniak Hodgkina
- chłoniak nieziarniczy
- Terapia chłoniaków
- Chłoniak — droga powrotna do codzienności
Autorzy
- Thomas M. Heim, dr n. med., dziennikarz naukowy, Freiburg
- Susanne Meinrenken, dr n. med., Brema
- Anna Zwierzchowska, lekarz rezydent, Kraków (edytor/recenzent)
