Streszczenie
- Definicja: Zaawansowane, czynnościowe zaburzenia układu żylnego kończyn dolnych z bólem, obrzękiem, zmianami skórnymi, owrzodzeniami.
- Epidemiologia: Częsta choroba u dorosłych, chorobowość wynosi około 5%, zwiększa się wraz z wiekiem i u osób starszych wynosi około 10%.
- Objawy: Uczucie ciężkości i zmęczenia nóg, uczucie mrowienia, pieczenia, świąd, skurcze mięśni, ból.
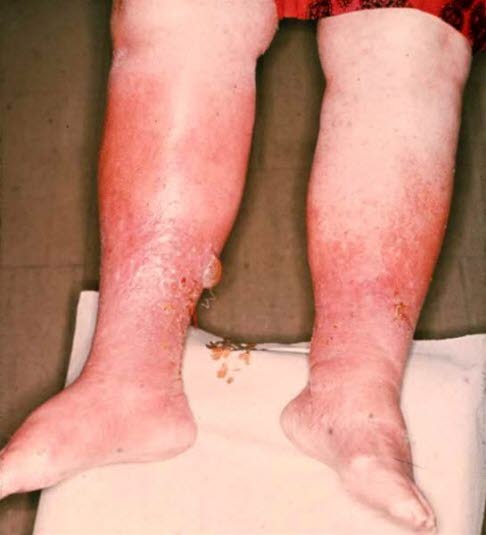
- Obraz kliniczny: Obrzęk, zmiany skórne (przebarwienia, zapalenie skóry, twardzinopodobne stwardnienie skóry, zanik biały, wyprysk, wieniec rozstrzeni żylnych okołopodeszwowych (corona phlebectatica paraplantaris), owrzodzenie), czasami krwawienie.
- Diagnostyka: Na podstawie wywiadu lekarskiego, badania fizykalnego i badań obrazowych. USG Duplex Doppler jest obecnie najważniejszą metodą obrazowania.
- Leczenie: Najważniejszymi elementami leczenia zachowawczego są terapia uciskowa i postępowanie zachowawcze, takie jak trening pompy mięśniowej i pozycjonowanie kończyn; ewentualnie uzupełniająco farmakoterapia preparatami poprawiającymi napięcie żylne. Jeśli jest wskazane – interwencyjne lub chirurgiczne leczenie żylaków. W przypadku owrzodzenia, oprócz terapii uciskowej, należy stosować konsekwentne leczenie ran.
Informacje ogólne
Definicja
- Przewlekła niewydolność żylna - stan powstający w wyniku trwałego nadciśnienia żylnego, w którym dochodzi
do nieodwracalnego uszkodzenia skóry i tkanki podskórnej kończyn dolnych1 - W 2009 r. opublikowano konsensus definiujący terminologię:2
- przewlekłe zaburzenia żylne – PZŻ (chronic venous disorder – CVD)
- całe spektrum zmian morfologicznych i funkcjonalnych układu żylnego
- przewlekła choroba żylna (chronic venous disease – CVD)
- przewlekłe zaburzenia żylne z objawami klinicznymi i koniecznością dalszej diagnostyki i leczenia
- przewlekła niewydolność żylna (chronic venous insufficiency – CVI)
- zaawansowana przewlekła choroba żylna z zaburzeniami czynnościowymi, wyzwalającymi:
-
- obrzęki
- zmiany skórne
- owrzodzenia
- przewlekłe zaburzenia żylne – PZŻ (chronic venous disorder – CVD)
Epidemiologia
- Chorobowość
- ogólna wysoka chorobowość CVI (47% kobiet i 37% mężczyzn zgłaszających się do lekarza).3
- wzrasta z wiekiem
- dane dotyczące chorobowości różnią się ze względu na różne definicje w różnych badaniach:
- chorobowość CVI około 5% (C3–6 według klasyfikacji CEAP)
- u osób starszych chorobowość około 10%
- chorobowość wyleczonego lub aktywnego owrzodzenia (C5–6) 1%.
- chorobowość CVI około 5% (C3–6 według klasyfikacji CEAP)
- Następstwa:
- duże znaczenie społeczno–gospodarcze:
- obniżona jakość życia pacjentów
- obciążenie dla systemu ochrony zdrowia
- obciążenie dla gospodarki z powodu nieobecności w pracy
- duże znaczenie społeczno–gospodarcze:
Etiologia i patogeneza
- Etiologicznie niewydolność zastawek żył głębokich może mieć postać:
- pierwotną: spowodowana przez pierwotną żylakowatość
- wtórną: spowodowana przez zakrzepicę żył głębokich/zespół pozakrzepowy
- wrodzoną: wrodzona niewydolność lub aplazja zastawek żylnych
- Patofizjologia CVI
- niewydolność zastawek żylnych
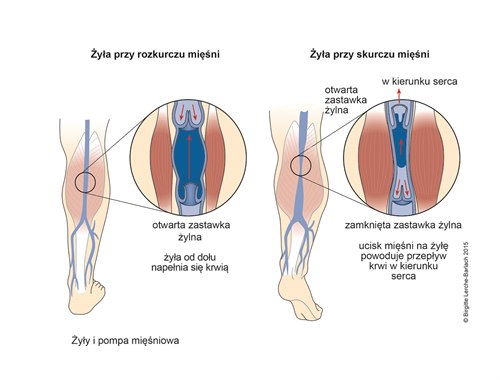
- niewydolność mechanizmów pompujących
- siły tłoczącej skóry
- pompy stawowej
- pompy mięśniowej
- dwufazowej pompy brzuszno–piersiowej
- zaburzenia mikrokrążenia (uszkodzenie śródbłonka żyły, wzrost przepuszczalności komórek śródbłonka, aktywacja cząsteczek adhezyjnych, naciekanie leukocytów i zapalenie żyły)
- zaburzenia troficzne
Czynniki predysponujące
- Zakrzepica żył głębokich lub zakrzepowe zapalenie żył powierzchownych
- Zaawansowany wiek
- Dziedziczna skłonność do żylaków
- Ciąża - ryzyko wzrasta wraz z liczbą ciąż
- Długa pionizacja
- Otyłość
- Praca związana z dźwiganiem ciężarów
- Częste zaparcia
- Zaburzenia statyki stopy
Klasyfikacja
Klasyfikacja według Widmera
- W przeszłości stosowano klasyfikację Widmera:
- Stopień 1.: obrzęk żylny, corona phlebectatica paraplantaris (wieniec rozstrzeni żylnych okołopodeszwowych)
- Stopień 2.: dodatkowe zaburzenia troficzne
- lipodermatoskleroza
- zmiany pigmentacyjne
- zanik biały
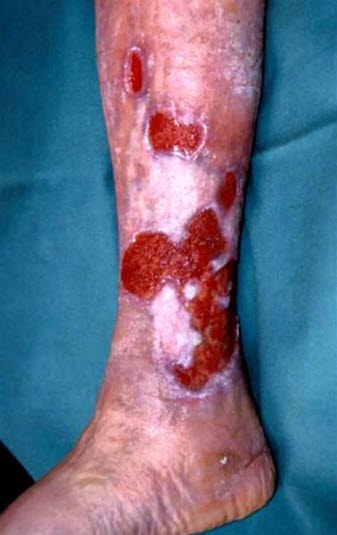
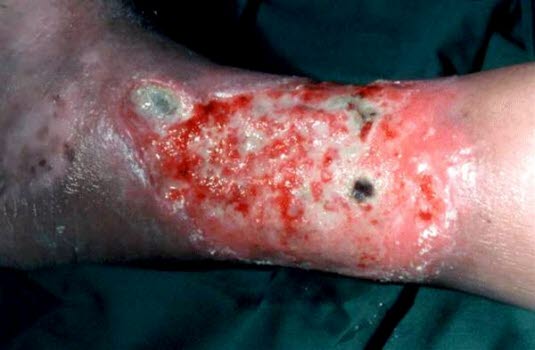
- Stopień 3.: owrzodzenie żylne podudzi
- stopień 3a: wygojone owrzodzenie
- stopień 3b: aktywne owrzodzenie
- Zalety klasyfikacji Widmera:
- prostota
- dobrze sprawdza się w rutynowej praktyce lekarskiej.
- Wady:
- uwzględnia tylko objawy kliniczne
- brak informacji na temat:
- etiologii
- patofizjologii
Klasyfikacja według cech klinicznych, etiologicznych, anatomicznych i patofizjologicznych (Clinical, Etiologic, Anatomic, Pathophysiologic – CEAP)
- W ostatnich latach jest coraz częściej stosowana
- Struktura wzorowana na klasyfikacji TNM - stopnia zaawansowania nowotworów
- Klasyfikacja według 4 głównych kryteriów:4
- I. Obraz kliniczny (Clinical condition)
- C0: brak widocznych lub wyczuwalnych zmian
- C1: teleangiektazje (pajączki) lub żyły siatkowate
- C2: żylaki
- C3: obrzęk żylny bez zmian skórnych
- C4a: hiperpigmentacja, wyprysk
- C4b: lipodermatoskleroza, zanik biały
- C5: owrzodzenie żylne – wyleczone
- C6: owrzodzenie żylne – aktywne
- A: bezobjawowa (asymptomatic)
- S: objawowa (symptomatic)
- II. Etiologia (Etiology)
- Ec: wrodzona
- Ep: pierwotna
- Es: wtórna
- En: nieznana
- III. Anatomia (Anatomy; lokalizacja)
- As: żyły powierzchowne
- Ad: żyły głębokie
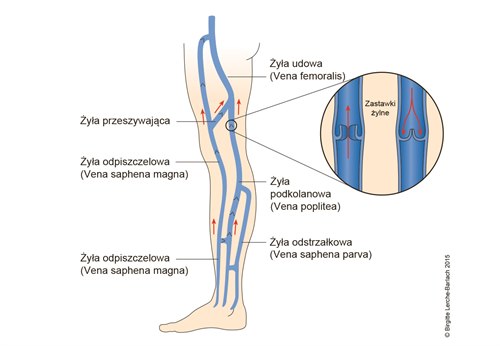
- Ap: żyły przeszywające
- An: nie do ustalenia
- IV. Patofizjologia (Pathophysiology)
- Pr: odpływ
- Po: niedrożność
- Pro: odpływ i niedrożność
- Pn: nie do ustalenia
- I. Obraz kliniczny (Clinical condition)
ICD–10
- I83.0 Żylaki kończyn dolnych z owrzodzeniem
- I83.1 Żylaki kończyn dolnych z zapaleniem
- I83.2 Żylaki kończyn dolnych z owrzodzeniem i zapaleniem
- I83.9 Żylaki kończyn dolnych bez owrzodzenia i zapalenia
- O22.0 Żylaki kończyn dolnych w ciąży
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie na podstawie:
- wywiadu lekarskiego
- badania przedmiotowego
- diagnostyki obrazowej
- klasyfikacji zgodnie z kryteriami CEAP
Diagnostyka różnicowa
- Zakrzepica żył głębokich
- Żylaki pierwotne
- Niewydolność serca
- Zespół nerczycowy
- Choroba tętnic obwodowych
- Hipoalbuminemia
- Objawowa niedokrwistość
- Obrzęk limfatyczny
- Wrodzone wady rozwojowe naczyń krwionośnych
Wywiadu
Wywiad lekarski dotyczący CVI
- Objawy żylne:2
- uczucie mrowienia
- ból
- uczucie pieczenia
- skurcze mięśni
- obrzęki
- uczucie pulsowania
- uczucie ciężkości
- świąd
- zespół niespokojnych nóg
- uczucie zmęczonych nóg.
- Objawy żylne nie są patognomoniczne, ale są wskazówką, szczególnie w przypadku:
- zaostrzeń przy wyższej temperaturze otoczenia
- pogorszenia w ciągu dnia
- objawów występujących głównie podczas chodzenia (chromanie żylne, claudicatio venosa) lub stania
- poprawy w spoczynku i/lub po uniesieniu kończyny
Ogólny wywiad lekarski w kierunku CVI
- Zakrzepica żył głębokich w wywiadzie?
- Wywiad rodzinny?
- Poprzednie ciąże?
- Styl życia
- częste stanie i/lub siedzenie?
- mało ruchu/sportu?
- Wcześniejsze operacje?
- Choroby towarzyszące
- Przyjmowane leki
Badanie fizykalne
- Badanie zawsze w pozycji stojącej
- Widoczne lub wyczuwalne objawy zaburzenia krążenia żylnego:
- poszerzone naczynia żylne
- teleangiektazje
- rysunek siatkowy
- żylaki
- obrzęki
- tył stopy
- kostki
- podudzia
- zmiany skórne
- hiperpigmentacja
- corona phlebectatica paraplantaris (wieniec rozstrzeni żylnych okołopodeszwowych)
- lipodermatoskleroza
- zapalenie tkanki podskórnej
- zanik biały
- wyprysk
- nadmierne ucieplenie
- owrzodzenia
- najczęściej w okolicy kostki przyśrodkowej
- poszerzone naczynia żylne
- Badanie ruchomości stawu skokowego:
- w zaawansowanej CVI postawa prawdopodobnie związana z bólem i stawaniu na palcach
- dodatkowe pogorszenie funkcjonowania pompy mięśniowej
- Pomiar tętna:
- diagnostyka różnicowa w kierunku PAD
Badania uzupełniające w praktyce lekarza rodzinnego
- Diagnostyka różnicowa pod kątem PAD lub chorób współistniejących
- zwłaszcza w przypadku słabego tętna na stopie, konieczne może być dodatkowe określenie wskaźnika kostka–ramię
- wartość <0,9 uzasadnia podejrzenie PAD
- zwłaszcza w przypadku słabego tętna na stopie, konieczne może być dodatkowe określenie wskaźnika kostka–ramię
- W ramach Opieki Koordynowanej, obecnie możliwe jest wykonanie badania USG duplex doppler układu żylnego i tętniczego kończyn dolnych w POZ
Diagnostyka specjalistyczna
Badanie USG Duplex Doppler5
- Ultrasonografia Duplex Doppler jest obecnie najważniejszą procedurą służącą do:
- potwierdzenia rozpoznania CVI
- określenia etiologii choroby
- oceny warunków anatomicznych
- U pacjentów z bezobjawowymi teleangiektazjami (pajączkami) lub żyłami siateczkowymi nie należy rutynowo wykonywać badania ultrasonograficznego żył kończyn dolnych6
Inne badania specjalistyczne
- Flebografia TK lub RM – mogą dostarczyć szczegółowych informacji o układzie żylnym, w tym rekonstrukcję 3D naczyń
- szczególnie przydatna, jeśli wymagana jest diagnostyka żył w okolicy miednicy lub jamy brzusznej
- Ultrasonografia wewnątrznaczyniowa
- ocena światła naczynia, jego ściany, ilościowa ocena średnicy naczynia i potwierdzenie zwężeń
- Inne badania, obecnie rzadko wykonywane:
- reografia refleksu świetlnego (zwana również fotopletyzmografią)
- nieinwazyjna metoda przesiewowa do oceny czynności żył
- zastosowanie światła podczerwonego 10 cm nad wewnętrzną częścią kostki i pomiar odbitej części
- pletyzmografia okluzji żylnej
- nieinwazyjny pomiar zmian objętości w obszarze kończyn
- ocena wydolności żylnej i odpływu żylnego
- flebodynamometria
- wewnątrznaczyniowe określanie ciśnienia żylnego:
- w spoczynku
- podczas aktywowania pompy mięśniowej poprzez ruch
- określenie czasu wyrównania ciśnienia
- wewnątrznaczyniowe określanie ciśnienia żylnego:
- flebografia
- dawniej „złoty standard”, obecnie rzadko stosowana
- reografia refleksu świetlnego (zwana również fotopletyzmografią)
Wskazania do skierowania do specjalisty
- Skierowanie w przypadku:
- progresji klinicznej
- zaawansowanego stadium (C3 lub wyższe w klasyfikacji CEAP)
- w razie planowania leczenia interwencyjnego
Wytyczne - obrzęk przewlekły kończyn dolnych
Wytyczne - obrzęk przewlekły kończyn dolnych
Przegląd badań dodatkowych przydatnych do oceny i diagnostyki.
- Pomiar obwodu kończyny dolnej
- Pojedynczy/powtarzalny pomiar z użyciem nierozciągliwej taśmy z podziałką w cm i mm
- Ocena początkowa i monitorowanie obrzęku.
- Objętość kończyny
- Zanurzenie kończyny w wodzie, objętość obliczana na podstawie wypartej wody
- Ocena początkowa i monitorowanie obrzęku.
- Perometria
- Skaner podczerwieni przesuwany nad kończyną i obliczenie objętość kończyny
- Ocena początkowa i monitorowanie obrzęku.
- USG
- Fale dźwiękowe o wysokiej częstotliwości
- Ocena jakość i grubość tkanki podskórnej oraz występowania zakrzepicy żył głębokich lub innej choroby żył.
- Tonometria
- Pomiar siły nacisku przykładanego do skóry i powodującego jej odkształcenie
- Ocena twardość i oporu tkanek.
- Stała dielektryczna tkanki
- Emiter fali o częstotliwości radiowej
- Określenie zawartości wody w tkance.
- Spektroskopia bioimpedancyjna
- Prąd elektryczny o niskim natężeniu przesyłany przez tkanki, mierzenie oporu/przewodnictwa różnych tkanek i struktur
- Obliczenie niezależne płynu, tkanka tłuszczowej i mięśniowej.
- TK
- Serie zdjęć rentgenowskich w przekroju poprzecznym
- Ocena np. zatorów i zaburzeń przepływu w układzie limfatycznym.
- RM
- Pole magnetyczne oddziałujące na ustawienia protonów i uwalnianie sygnałów radiowych
- Obrazowanie tkanek i zaburzeń przepływu limfy.
- Limfoscyntygrafia
- Pomiary wstrzykiwanego znacznika radioaktywnego przemieszczającego się w naczyniach limfatycznych
- Ocena węzłów i naczyń chłonnych.
- Limfografia fluorescencyjna (Indocyanine green lymphography, ICG-L)
- Znacznik wstrzykiwany podskórnie, wiąże się z białkami, wchłania się do naczyń limfatycznych i emituje fluorescencję
- Uwidocznienie naczyń limfatycznych, możliwość rozróżnienia cofania się płynu w skórze właściwej i ocena drożności naczyń powierzchniowych, przydatny do planowania drenażu.
Leczenie
Cele leczenia
- Poprawa odpływu żylnego i zapobieganie postępowi choroby
- Redukcja dyskomfortu pacjentów
- Unikanie późnych powikłań choroby, takich jak owrzodzenia
Ogólne informacje o leczeniu
- Dostępne są następujące możliwości leczenia:
- zmiana stylu życia
- terapia uciskowa (kompresjoterapia)
- leczenie farmakologiczne
- leczenie interwencyjne/chirurgiczne
- leczenie owrzodzeń
- Podstawą terapii CVI jest terapia uciskowa wraz ze środkami ogólnymi, ewentualnie uzupełniona farmakoterapią
- Wskazania do leczenia interwencyjnego poza terapią zachowawczą zależą od:
- stadium CVI
- nasilenia dolegliwości
- preferencji pacjentów w zakresie estetyki
Zalecenia dla pacjentów
- Regularna aktywność fizyczna
- W miarę możliwości unikanie stania/siedzenia przez długi czas
- Elewacja kończyn dolnych, w celu zapobiegania i minimalizacji obrzęków
- Trening pompy mięśniowej (naprzemienne skurcze i rozkurcze mięśni kończyn dolnych – spacery, biegi, pływanie, jazda na rowerze)
- Chłodzenie wodą
- Fizjoterapia zapobiegająca usztywnieniu stawu skokowego
- Drenaż limfatyczny
- Odpowiednia pielęgnacja skóry
- Normalizacja masy ciała przy istniejącej nadwadze i otyłości
Terapia uciskowa (kompresyjna)
- Podstawa terapii nieinwazyjnej
- może być stosowana samodzielnie lub w połączeniu z innymi metodami
- Terapia uciskowa pomaga poprawić skuteczność pompy mięśniowej, a tym samym hemodynamikę
- Celem terapii uciskowej jest ustąpienie objawów żylnych:
- zapobieganie obrzękowi żylnemu i leczenie go
- zapobieganie żylnym zmianom skórnym i leczenie ich
- wyprysk i przebarwienia
- lipodermatoskleroza i zanik biały
- leczenie owrzodzenia żylnego podudzi
- zapobieganie nawrotom owrzodzeń żylnych
- redukcja bólu w owrzodzeniach żylnych podudzi
- poprawa jakości życia
- Kompresja odbywa się za pomocą:
- pończoch uciskowych
- opatrunków uciskowych
- Na co dzień bardziej popularne są pończochy uciskowe, ponieważ są łatwiejsze w użyciu i pomagają lepiej przestrzegać zaleceń lekarskich
- w przypadku obrzęków podudzi, zmian skórnych spowodowanych CVI i owrzodzeń żylnych podudzi, często wystarczają podkolanówki uciskowe
- Wyróżnia się 4 klasy kompresji w zależności od siły ucisku:
- klasa I (lekka kompresja): 18–21 mmHg
- klasa II (średnia kompresja): 23–32 mmHg
- klasa III (silna kompresja): 34–46 mmHg
- klasa IV (bardzo silna kompresja): ≥49 mmHg
- Przeciwwskazania do stosowania terapii uciskowej
- zaawansowana PAD
- niewydolność serca klasy III–IV według NYHA
- septyczne zapalenie żył
- bolesny obrzęk siniczy
- po uwzględnieniu bilansu korzyści i ryzyka:
- zawansowane sączące się dermatozy
- nietolerancja materiału kompresyjnego
- ciężkie zaburzenia czucia w obrębie kończyny
- zaawansowana neuropatia obwodowa (np. w cukrzycy)
- pierwotne przewlekłe zapalenie wielostawowe
- Pończochy uciskowe powinny być prane codziennie, więc w ramach początkowego leczenia pacjent powinien zakupić 2 pary. Muszą być dobrze dopasowane i regularnie wymieniane, ponieważ efekt uciskowy z czasem słabnie.
- W razie konieczności należy zalecić wykonanie pończochy na miarę
Leczenie farmakologiczne
- Preparaty roślinne i syntetyczne cząsteczki wzorowane na naturalnych molekułach o działaniu ochronnym na naczynia krwionośne, zmniejszającym obrzęki i poprawiającym krążenie:
- diosmina
- hesperydyna
- rutyna i pochodne
- eskulina
- dihydroergokrystyna
- escyna
- sulodeksyd
- dobesylan wapnia
- tribenozyd
- Dowody o umiarkowanej pewności sugerują, że w.w. leki flebotoniczne w porównaniu z placebo prawdopodobnie nieznacznie zmniejszają obrzęki na podudziach (RR 0,70, 95% CI 0,63 do 0,78) oraz obwód kostki (MD -4,27 mm, 95% CI -5,61 do -2,93 mm). Mają one niewielki lub żaden wpływ na jakość życia (SMD -0,06, 95% CI -0,22 do 0,10) i mogą mieć niewielki lub żaden wpływ na gojenie się owrzodzeń (RR 0,94, 95% CI 0,79 do 1,13). Prawdopodobnie nieznacznie zwiększają liczbę zdarzeń niepożądanych w porównaniu z placebo (RR 1,14, 95% CI 1,02 do 1,27)7
- Diuretyki
- leki moczopędne nie mają trwałego wpływu na niewydolność żylną i należy ich unikać
- Farmakoterapia jest uzupełnieniem terapii uciskowej, a nie jej substytutem!
Leczenie interwencyjne
- Jeśli przyczyną CVI są żylaki, należy je odpowiednio leczyć
- Operacje chirurgiczne zostały prawie całkowicie zastąpione przez wprowadzone w ostatnich 30 latach przezskórne procedury interwencyjne:
- ablacja termiczna: laserowa (endovenous laser ablation – EVLA), parą wodną (steam vein sclerosis – SVS), falami radiowymi (radiofrequency ablation – RFA) lub mikrofalami (endovenous microwave ablation – EMA)
- ablacja mechaniczno–chemiczna
- skleroterapia z podaniem do światła żyły środków obliterujących w postaci płynnej lub piany pod kontrolą USG
-
u pacjentów z objawowymi teleangiektazjami i żyłami siateczkowymi zaleca się skleroterapię płynem lub pianką6
-
- Wskazania do interwencyjnego leczenia żylaków:
- żylaki objawowe – stopień C2 w skali CEAP8
- progresja zmian skórnych związanych z CVI pomimo konsekwentnego leczenia zachowawczego
- powikłania żylaków (zakrzepica, pęknięcie)
- żylaki objawowe – stopień C2 w skali CEAP8
Leczenie chirurgiczne
- Klasyczna procedura leczenia chirurgicznego żylaków nie ma już dziś takiego samego znaczenia ze względu na nowoczesne procedury interwencyjne
- metoda otwarta (krosektomia)
- usuwanie żylaków metodą stripingu
-
W przypadku objawowych żylaków z refluksem w żyłach odpiszczelowych zaleca się ablację wewnątrzżylną zamiast wysokiego podwiązania i strippingu6
- W indywidualnych przypadkach rekonstrukcja zastawki żyły udowej w przypadku pierwotnej niewydolności zastawki
Leczenie owrzodzeń
- Więcej informacji w artykule: Owrzodzenie żylne podudzi
- Podstawy leczenia to:
- terapia uciskowa: poprawa skuteczności dzięki poduszkom i wkładkom uciskowym
- trening ruchowy: ewentualnie wspomagany fizjoterapią.
- Leczenie nadpowięziowych dróg odpływu
- interwencyjne lub chirurgiczne
- Oczyszczanie ran
- usuwanie materiału martwiczego i włóknika
- Miejscowe leczenie ran:
- jak najbardziej obojętne opatrunki na rany
- zapewnienie wilgotnego środowiska rany dzięki opatrunkom, np.:
- opatrunki piankowe
- hydrożele
- opatrunki hydrokoloidowe
- Odpowiednie leczenie przeciwbólowe
Przebieg, powikłania i rokowanie
Przebieg
- Nieleczona choroba ma charakter postępujący
Powikłania
- Zapalenie skóry
- Zapalenie żył
- Owrzodzenia
- ryzyko zakażenia
- Usztywnienie stawu skokowego
- Zakrzepica żył głębokich
Rokowanie
- Ryzyko szybkiej progresji po zakrzepicy żył głębokich jest większe niż w przypadku żylakowatości pierwotnej
- Konsekwentna terapia uciskowa jest ważna w kontekście zapobiegania/spowolnienia progresji i zapobiegania owrzodzeniom
Dalsze postępowanie
- Regularna obserwacja pomaga wcześnie wykryć progresję i umożliwia wczesne rozpoczęcie leczenia
- Wielokrotne, konsekwentne edukowanie na temat potrzeby i prawidłowego sposobu stosowania pończoch uciskowych
Informacje dla pacjentów
Edukacja pacjenta
- Należy edukować pacjentów na temat:
- koniecznośći konsekwentnego noszenia pończoch uciskowych
- potrzeby regularnych ćwiczeń (bieganie, jazda na rowerze, pływanie)
- unikanie stania/siedzenia przez długi czas
- jak najczęstszej elewacji kończyn dolnych
- treningu pompy mięśniowej, np.:
- wchodzenie po schodach
- chodzenie na palcach
- trening na ergometrze
- metod chłodzenia wodą
- odpowiedniej pielęgnacji skóry
- potrzeby kontroli masy ciała, dążeniu do prawidłowej masy ciała lub co najmniej redukcji nadwagi
Materiały edukacyjne dla pacjentów
Ilustracje
Źródła
Wytyczne
- Gloviczki P, Lawrence PF,Wasan SM, et al. The 2023 Society for Vascular Surgery, American Venous Forum, and American Vein and Lymphatic Society clinical practice guidelines for the management of varicose veins of the lower extremities, II. J Vasc Surg Venous Lymphat Disord. 2024;12(1):101670. SVS
- Jawień A, Filipiak KJ, Doroszko A, et al. Kompleksowa opieka nad pacjentem z chorobą naczyń obwodowych tętnic i żył — rekomendacje zespołu ekspertów 2023, Acta Angiol 2023, 29, 2: 1-60, journals.viamedica.pl
- European Society for Vascular Surgery (ESVS) 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs, Eur J Vasc Endovasc Surg 2022, 63(2): 184-267, DOI
Piśmiennictwo
- Janczak D, Krach A, Janczak S. Pacjent z przewlekłą niewydolnością żylną w gabinecie POZ – praktyczne wskazówki. Lekarz POZ 2023; 3: 135-141. www.termedia.pl
- Eklof B., Perrin M., Delis K., et al. Updated terminology of chronic venous disorders: The VEIN-TERM transatlantic interdisciplinary consensus document, J Vasc Surg 2009, 49: 498-501, doi:10.1016/j.jvs.2008.09.014, DOI
- Jawien A., Grzela T., Ochwat A. Prevalence of chronic venous insufficiency in men and women in Poland: multicentre cross-sectional study in 40,095 patients, Phlebology. 2003, 18(3): 110-22, doi:10.1258/026835503322381315, DOI
- Eklof B., Rutherford R., Bergan J., et al. Revision of the CEAP classification for chronic venous disorders: consensus statement, J Vasc Surg 2004, 40: 1248-52, www.jvascsurg.org
- Eberhardt R.T., Raffetto J.D. Chronic venous insufficiency, Circulation. 22/07.2014, 130(4): 333-46, www.ncbi.nlm.nih.gov
- Goodman EA, Alexander JT, Babrowski TA. Care of Patients With Chronic Venous Disease of the Legs. JAMA. 2025 Apr 2. doi: 10.1001/jama.2025.1704. pubmed.ncbi.nlm.nih.gov
- Martinez-Zapata MJ, Vernooij RW, Simancas-Racines D, et al. Phlebotonics for venous insufficiency. Cochrane Database Syst Rev. 2020 Nov 3;11(11):CD003229. pubmed.ncbi.nlm.nih.gov
- Nelson E.A., Bell-Syer S.E. Compression for preventing recurrence of venous ulcers, Cochrane Database Syst Rev 2012, 8: CD002303, Cochrane (DOI)
- Wilkinson E.A. Oral zinc for arterial and venous leg ulcers, Cochrane Database Syst Rev. 09.09.2014, 9:CD001273, PMID: 25202988, PubMed
Opracowanie
- Natalia Jagiełła, (redaktor)
- Tomasz Tomasik (recenzent)
- Grzegorz Margas (recenzent)
- Adam Windak (redaktor)
- Michael Handke (recenzent/redaktor)
