Co to jest rozwarstwienie tętnicy szyjnej?
Definicja
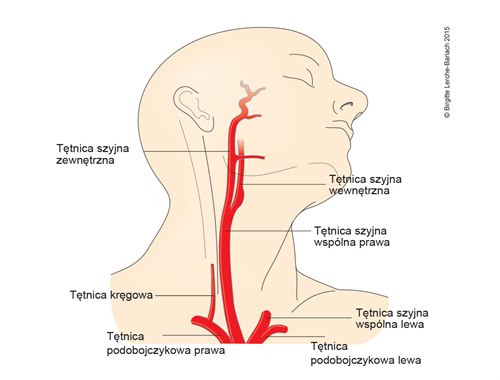
W szyi znajdują się dwie tętnice, które doprowadzają krew do mózgu. Tętnice szyjne to naczynia krwionośne, które są wyczuwalne w przedniej części szyi, tuż poniżej żuchwy, przed tylną części szczęki. Tętnice kręgowe przylegają do kręgów szyjnych kręgosłupa i częściowo owijają się wokół górnego kręgu szyjnego przed przejściem przez kość czaszki i dotarciem do mózgu.
Kiedy maleńkie naczynia krwionośne, które dostarczają krew do ścian tych tętnic, pękają, krew gromadzi się pomiędzy warstwami ściany tętnicy. Ilość nagromadzonej krwi zwiększa się w wyniku kolejnych fal tętna. Zjawisko to nazywane jest rozwarstwieniem.
Nagromadzenie krwi w ścianie tętnicy wybrzusza się do wewnątrz w kierunku światła naczynia krwionośnego. Może to prowadzić do zablokowania przepływu krwi, krzepnięcia krwi i utworzenia zakrzepu. Może też dojść do całkowitego zamknięcia przepływu krwi. W tym przypadku część mózgu nie jest już zaopatrywana w krew i tlen. Udar może również wynikać z oderwania się małych skrzepów krwi, które przemieszczają się do mózgu i blokują tam małe naczynia krwionośne.
Objawy
Rozwarstwienie aorty zwykle objawia się początkowo ostrym bólem szyi, gardła, twarzy i głowy, który może wyprzedzać o godziny lub dni inne objawy neurologiczne. Na rozwarstwienie tętnicy szyjnej wskazuje przede wszystkim ból gardła, jego promieniowanie do twarzy, oczu, uszu i głowy, a na rozwarstwienie tętnicy kręgowej głównie ból szyi i promieniowanie do tyłu głowy i okolicy barku/ramienia.
Upośledzony dopływ krwi do mózgu może objawiać się porażeniem powiek, zwężeniem źrenic, cofaniem się gałki ocznej do oczodołu i czasową ślepotą, zwykle w jednym oku. Synchronicznie z pulsem może wystąpić szum w uszach. W przypadku udaru występują również niedowłady/porażenia twarzy, zmniejszenie siły w ramieniu oraz zaburzenia mowy/rozumienia słów lub niewyraźna mowa.
Przyczyny
Rozwarstwienie tętnicy szyjnej może wystąpić samoistnie lub po miniurazie, na przykład w wyniku nagłych ruchów głowy i przeprostu podczas normalnych czynności, takich jak sport, praca lub manewry chiropraktyczne. Ciężkie urazy są odpowiedzialne tylko za niewielki odsetek rozwarstwień. Choroby tkanki łącznej, przebyte infekcje lub pewne warianty genów również mogą sprzyjać wystąpieniu rozwarstwienia tętnic.
Częstotliwość występowania
Spontaniczne rozwarstwienia występują u około 2–3/100 000 osób rocznie w przypadku tętnicy szyjnej i u około 1–1,5/100 000 osób rocznie w przypadku tętnicy kręgowej. Rzeczywista częstość jest prawdopodobnie większa, ponieważ nie każde rozwarstwienie powoduje objawy, a rozpoznanie często nie jest stawiane w przypadku niewielkich lub niespecyficznych dolegliwości (np. połowicznego bólu głowy/szyi). 5–10% przypadków to rozwarstwienia obustronne lub mnogie.
Choroba dotyczy przeważnie młodszych pacjentów, ze szczytem występowania między 40 a 50 rokiem życia. Ogólnie rzecz biorąc, rozwarstwienia są rzadką przyczyną udaru mózgu (ok. 2%), ale u pacjentów w wieku poniżej 45 lat są one najczęstszą przyczyną (do 25%). U mężczyzn schorzenie to występuje częściej - stosunek chorych mężczyzn do kobiet wynosi około 1,5:1.
Badania
- podejrzenie rozwarstwienia tętnicy szyjnej wynika z różnych objawów
- najbardziej dokładnym badaniem jest angiografia MRI (rezonans magnetyczny) ze wzmocnieniem kontrastowym
- jako alternatywę można wykonać angiografię TK (tomografia komputerowa)
- przy wstępnej diagnostyce pomocne może być także obrazowanie za pomocą ultrasonografii, jednak często nie wystarcza do ostatecznego rozpoznania
- obrazowanie naczyń krwionośnych za pomocą promieniowania rentgenowskiego ze środkiem kontrastowym jest również możliwe, jeśli inne procedury nie dają jednoznacznej diagnozy.
Postępowanie
- leczenie odbywa się w szpitalu poprzez podawanie leków przeciwzakrzepowych lub przeciwpłytkowych (nie ma badań, które pokazują, że jeden rodzaj leczenia jest lepszy od drugiego)
- pacjenci z udarem mogą być leczeni (również profilaktycznie) systemową lub miejscową trombolizą tętniczą w celu rozpuszczenia skrzepów krwi
- w niektórych przypadkach konieczna jest interwencja chirurgiczna
- z reguły odpowiednie leki należy przyjmować przez 6 miesięcy, a w zależności od sytuacji klinicznej nawet dłużej.
Rokowanie
- ponad 80% pacjentów w pełni wraca do zdrowia
- jeśli udar rozwinie się w fazie ostrej, jego przebieg zależy od stopnia uszkodzenia mózgu
- ból miejscowy ustępuje w 90% przypadków w ciągu tygodnia
- ryzyko nawrotu rozwarstwienia wynosi około 1% rocznie i 19–26% w ciągu pierwszych 4 tygodni
- podaje się, że śmiertelność jest mniejsza niż 5%.
Dodatkowe informacje
- Udar
- Szum w uszach
- Rozwarstwienie tętnicy szyjnej – informacje dla personelu medycznego
Autor
- Tomasz Tomasik (recenzent)
- Markus Plank (recenzent/redaktor)
- Kalina van der Bend (recenzent/redaktor)
