Informacje ogólne
Definicja
- Widoczne powiększenie obwodu kończyny spowodowane nagromadzenie płynu (limfy lub płynu śródmiąższowego) w tkankach nóg.1
- ostry obrzęk na przykład po ostrym urazie; obrzęk przewlekły utrzymujący się przez trzy miesiące lub dłużej2.
- Nieswoiste wyniki badania fizykalnego, liczne możliwe przyczyny miejscowe lub ogólnoustrojowe.
Epidemiologia
- Istnieje niewiele danych epidemiologicznych dotyczących częstości występowania obrzęku nóg jako przyczyny konsultacji u lekarza rodzinnego.
- Szacowana częstość występowania w praktyce lekarza rodzinnego wynosi 4–8%.
- Obrzęk nóg jako powód porady nie jest osobno wymieniany w dostępnych statystykach.
- Najczęstszą przyczyną u pacjentów powyżej 50. roku życia jest prawdopodobnie niewydolność żylna.1
Patofizjologia
- Woda zawarta w organizmie znajduje się w przestrzeni wewnątrzkomórkowej i zewnątrzkomórkowej.
- Na przestrzeń zewnątrzkomórkową (zawierającą 1/3 wody całkowitej organizmu) składają się:3
- wewnątrznaczyniowa objętość osocza (25%)
- przestrzeń śródmiąższowa (75%).
- W normalnych okolicznościach panuje równowaga między filtracją z przestrzeni wewnątrznaczyniowej do śródmiąższu (interstitium) a transportem limfy ze śródmiąższu z powrotem do układu naczyniowego.
- W wyniku zaburzenia równowagi dochodzi do wzrostu objętości płynu śródmiąższowego i powstania obrzęku.
- Mechanizmy prowadzące do zaburzenia równowagi między przestrzenią wewnątrznaczyniową a śródmiąższową:4
- zwiększone hydrostatyczne ciśnienie w naczyniach włosowatych
- zwiększona objętość osocza
- zmniejszone ciśnienie onkotyczne w osoczu (hipoalbuminemia)
- zwiększona przepuszczalność naczyń włosowatych
- uszkodzenie struktury ochronnej śródbłonka naczyń - glikokaliksu (glycocalyx shedding); zwiększona przepuszczalność naczyń, najczęściej przez: stany zapalne, stres oksydacyjny, sepsę, cukrzycę2
- zmniejszony transport limfy.
- Typowe rodzaje obrzęków to:
- Obrzęk żylny
- płyn o niskiej lepkości i niskiej zawartości białka gromadzący się w śródmiąższu z powodu zwiększonej filtracji
- prawidłowy układ limfatyczny nie jest już w stanie skorygować zwiększonej ilości płynu.
- Obrzęk limfatyczny
- bogaty w białko płyn śródmiąższowy gromadzący się z powodu dysfunkcji układu limfatycznego.
- Starzenie się powoduje patologiczne zmiany strukturalne i funkcjonalne zarówno naczyń żylnych, jak i naczyń limfatycznych, zwiększając ryzyko przewlekłego obrzęku.2
- Obrzęk żylny
- Pomimo swojej nazwy obrzęk tłuszczowy to bardziej zaburzenie dystrybucji tłuszczu niż rzeczywisty obrzęk.
ICD–10
- R22 Umiejscowiony obrzęk, guzek, guz skóry i tkanki podskórnej
- R22.4 Zlokalizowany obrzęk, guz i guzek w obrębie kończyny dolnej
- R60.9 Obrzęk, nieokreślony.
Diagnostyka różnicowa
Jednostronne obrzęki – postacie ostre
Zakrzepica żył głębokich (ZŻG)
- Powstawanie skrzeplin w żyłach miednicy, nóg lub podudzi.
- Czynniki predysponujące: stan po zakrzepicy, trombofilia, zaburzenia predysponujące (np. nowotwór złośliwy), długotrwałe unieruchomienie, ciąża, wcześniejsza operacja.
- Typowe objawy obejmują obrzęk, ból, uczucie napięcia skóry, sinicę, zwiększone ucieplenie kończyny, wyraźniej widoczne żyły
- objaw Homansa: zgięcie grzbietowe stopy powoduje ból; objaw o ograniczonej czułości i specyficzności.
- Kliniczne prawdopodobieństwo wystąpienia ZŻG można systematycznie określać poprzez przyznawanie punktów w skali Wellsa
- decyzja odnośnie konieczności dalszych badań, takich jak D-dimery lub USG.
Róża
- Ostre, bakteryjne, nieropne zakażenie skóry właściwej z udziałem naczyń limfatycznych, wywołane zazwyczaj przez paciorkowce beta-hemolizujące grupy A.
- Typowy obraz kliniczny: ostro ograniczone zaczerwienienie skóry, obrzęk, napięta skóra, ból, gorączka, ewentualnie dreszcze.
- W badaniach laboratoryjnych wzrost wartości OB, CRP, liczby leukocytów.
Ropowica
- Ostre ropne zakażenie tkanki podskórnej o różnej głębokości, szerzące się bez wyraźnych grani.
- Często zaczyna się jako powikłanie po (niewielkim) urazie, z gorączką i bólem.
- Intensywny ból (często pulsujący), obrzęk, czerwonawo–sinawe przebarwienia i nadmierne ucieplenie skóry, ewentualnie powiększenie węzłów chłonnych.
- Brak ostrego odgraniczenia od zdrowej skóry (w przeciwieństwie do róży).
Naderwanie włókien mięśni z krwiakiem
- Naderwanie włókien mięśni, np. z powodu nagłego obciążenia mięśni łydki.
- Wydatny obrzęk z powstaniem krwiaka podpowięziowego, ewentualnie zapadnięty krwiak w kształcie półksiężyca pod kostką po 3–4 dniach.
Obrzęk pourazowy
- Przejściowe występowanie obrzęków po stłuczeniach, skręceniach, operacjach, itp.
- Charakterystyczne jest natychmiastowe pojawienie się obrzęku w miejscu urazu.
- W przypadku powstania dużego obrzęku/krwiaka istnieje ryzyko rozwoju zespołu ciasnoty przedziałów powięziowych.
Obrzęk towarzyszący zapaleniu stawów/aktywnej chorobie zwyrodnieniowej stawów
- Miękki obrzęk towarzyszący.
- W obszarze dotkniętego stawu:
- nadmierne ucieplenie, zaczerwienienie
- tkliwość i ból podczas ruchu
- wysięk.
Pęknięta torbiel Bakera
- Nagły ból w proksymalnej części łydki.
- Późniejszy obrzęk podudzia z zaczerwienieniem i nadmiernym uciepleniem z powodu reakcji zapalnej.
- W wywiadzie możliwa uciążliwa oporność w przestrzeni podkolanowej, wysięk w stawie kolanowym.
Jednostronne obrzęki – postacie przewlekłe
Przewlekła niewydolność żylna
- Przewlekła niewydolność żylna może również prowadzić do obrzęków obustronnych, ale często są one rozmieszczone asymetrycznie.
- Zaawansowane zaburzenia czynnościowe układu żylnego z:
- obrzękami
- zmianami skórnymi
- owrzodzeniami.
- Spowodowane głównie przez żylaki lub wtórnie w przebiegu zespołu pozakrzepowego, rzadziej wrodzone.
- Objawy: uczucie ciężkości i zmęczenia nóg, uczucie mrowienia, uczucie pieczenia, świąd, skurcze mięśni, ból, pulsowanie.
- Badanie fizykalne: ciastowaty obrzęk, zmiany skórne (sucha, cienka, przebarwiona, zapalenie skóry, twardzinopodobne stwardnienie skóry, zanik biały, wyprysk, wieniec rozstrzeni żylnych okołopodeszwowych (corona phlebectatica paraplantaris), owrzodzenie5.
Żylne zespoły uciskowe
- Ucisk żył miednicy lub kończyn dolnych spowodowany masą, np.:
- guzem
- tętniakiem
- włóknieniem zaotrzewnowym.
Obrzęk limfatyczny
- Choroba przewlekła spowodowana niewydolnością układu limfatycznego, który nie jest w stanie prawidłowo odprowadzać chłonki.
- Pierwotny obrzęk limfatyczny (rzadko):
- Wynika z predyspozycji genetycznych.
- Zawsze występuje asymetrycznie.
- Powstaje od strony dystalnej do proksymalnej
- Palce stóp z dodatnim objawem Stemmera; nie można uchwycić (podnieść) fałdu skóry na grzbiecie zwykle drugiego palca stopy z powodu pogrubienia i zwłóknienia tkanek.
- Jako dodatkowe zmiany skórne występują słoniowacizna i hiperkeratozy.
- Wtórny obrzęk limfatyczny (zapadalność 0,13–2%)
- Obrzęk limfatyczny związany z otyłością
- Obecnie najczęstsza forma wtórnego obrzęku limfatycznego.
- O formie tej mówi się wtedy, gdy otyłość jest jedyną przyczyną obrzęku. Wiadomo jednak, że otyłość pogarsza wszystkie pierwotne i wtórne obrzęki limfatyczne.
- Stan po leczeniu guza nowotworowego (operacja z usunięciem węzłów chłonnych, radioterapia).
- Nawracające zapalenia, np. róża.
- Inne urazy i uszkodzenia mechaniczne np. głębokie rany, oparzenia.
- Obrzęk limfatyczny związany z otyłością
- Klasyfikacja stadiów:
- 0: stadium subkliniczne
- I: miękka konsystencja, uniesienie kończyny eliminuje obrzęk
- II: wtórne zmiany w tkankach, brak odwracalności przez uniesienie
- III: deformujący, twardy obrzęk.
Zanikowe zapalenie skóry kończyn (acrodermatitis atrophicans)
- Późny początek boreliozy, zwykle występuje miesiące lub lata po ukąszeniu przez kleszcza.6
- Początkowe stadium z obrzękiem i naciekiem oraz czerwonawym zabarwieniem skóry, w przebiegu zabarwienie od sinawo–czerwonego do brązowawego z zanikiem skóry.6
- W ponad połowie przypadków są opisywane parestezje i allodynia.6
Obrzęki obustronne – postacie ostre
- Nagłe zaostrzenie choroby podstawowej, np. niewydolności serca lub niewydolności nerek.
- Zakrzepica żyły głównej dolnej, obustronna zakrzepica miednicy lub zakrzepica żył głębokich nogi.
Obrzęki obustronne – postacie przewlekłe
Przewlekła niewydolność serca
- Zespół kliniczny z:
- objawami podmiotowymi, takimi jak obniżona wydolność, łatwe męczenie, duszność
- objawami przedmiotowymi, takimi jak poszerzenie żył szyjnych, przekrwienie płuc, obrzęki nóg.
- Przyczyną jest zmiana strukturalna lub funkcjonalna serca (w spoczynku lub pod wpływem stresu) ze:7
- zmniejszoną pojemnością minutową serca i/lub
- zwiększonym ciśnieniem napełniania.
- Obrzęki spowodowane przez:
- zwiększone ciśnienie żylne przy niewydolności prawokomorowej
- zatrzymanie sodu i wody z powodu wtórnego hiperaldosteronizmu.
Nadciśnienie płucne/serce płucne (cor pulmonale)
- Niedodiagnozowana przyczyna obrzęku kończyn dolnych, zwłaszcza u starszych pacjentów.8
- W przypadku wciąż wyrównanego nadciśnienia płucnego badanie fizykalne często nie wykazuje żadnych nieprawidłowości, a następnie w przebiegu występuje serce płucne z obrzękami jako objawem niewydolności prawokomorowej.
- Liczne przyczyny; oprócz rzadszych postaci pierwotnych, głównie konsekwencja zaburzeń lewokomorowych, zaburzeń płucnych/niedotlenienia (w tym bezdechu sennego) i zatorowości płucnej.
Przyczyny nerkowe
- Przeciążenie płynami w przypadku:
- ostrej niewydolności nerek
- przewlekłej choroby nerek ze schyłkową niewydolnością nerek.
- W przebiegu zespołu nerczycowego (np. przy kłębuszkowych zapaleniach nerek, cukrzycy), zdefiniowanego jako:
- białkomocz >3,5 g/24 h
- hipoalbuminemia
- hiperlipidemia
- obrzęki.
Niewydolność wątroby
- Najczęstszym wiodącym objawem jest wodobrzusze, ale często występują również obrzęki nóg.
- Obrzęki spowodowane przez:
- hipoalbuminemię
- wtórny hiperaldosteronizm z zatrzymaniem wody i soli.
- Ponadto mogą również wystąpić objawy wątrobowe, splenomegalia, żółtaczka.
Hipoalbuminemia
- Albumina jest ważna dla utrzymania ciśnienia onkotycznego.
- Przyczyny hipoalbuminemii:
- Zmniejszona zawartość białka w diecie: zespół niedożywienia.
- Zmniejszone wchłanianie białka w jelitach: zaburzenia wchłaniania.
- Pokarmowa utrata białka – enteropatia wysiękowa, m.in. przy:
- chorobie Leśniowskiego–Crohna
- wrzodziejącym zapaleniu jelita grubego
- celiakii
- chorobie Whipple'a
- niedokrwiennym zapaleniu jelita grubego
- chorobie Ménétriera.
- Utrata białka z moczem
- zespół nerczycowy (patrz wyżej).
- Zmniejszona synteza białek
- niewydolność wątroby (patrz wyżej).
Choroby tarczycy
- Obrzęk śluzowaty przy zaawansowanej hipotyreozie
- odkładanie się glikozaminoglikanów (mucyny) w skórze i tkance podskórnej
- obrzęk nieciastowaty.
- Obrzęki w przebiegu niewydolności serca przy hipotyreozie.
Hiperkortyzolizm (zespół Cushinga)
- W około 60% przypadków współistnieją obrzęki
-
retencji sodu i wody, utrudniony odpływ żylny (otyłość), możliwa też niewydolności serca.
-
Obrzęk polekowy
- Obrzęki często są reakcjami niepożądanymi na leki, takie jak m.in:
- antagoniści wapnia (niedobory dehydrogenazy)
- NLPZ
- glikokortykosteroidy
- estrogeny
- leki przeciwdepresyjne i przeciwpsychotyczne
- i inne.
Obrzęk tłuszczowy
- Obrzęk tłuszczowy wynika przede wszystkim z nieprawidłowego rozmieszczenia tkanki tłuszczowej
- istnieje tendencja do zatrzymywania płynów z formami przejściowymi do obrzęku limfatycznego, którą zwykle uwzględnia się w diagnostyce różnicowej obrzęków nóg.
- Występuje niemal wyłącznie u kobiet.
- Symetryczny wzór rozmieszczenia, charakterystyczną cechą jest brak zajęcia stóp.
- Bóle w badaniu palpacyjnym lub samoistne, nasilające się w ciągu dnia, uczucie ciężkości, napięcia i „pełności” nóg.
- Po uciśnięciu skóry nie zostaje zagłębienie.
- Skłonność do krwiaków (kruchość naczyń).
Ciąża
- Często również w ciąży o prawidłowym przebiegu – szczególnie w II i III trymestrze.
- Zwiększone zatrzymanie wody i soli.
- Ucisk żyły głównej/żył miednicy w późniejszej fazie ciąży.
- Obrzęki przy stanie przedrzucawkowym z triadą objawów
- nadciśnienie tętnicze
- białkomocz
- obrzęk.
Obrzęk przedmiesiączkowy
- Występowanie wyłącznie w drugiej połowie cyklu.
- Obustronny, miękki, symetryczny obrzęk.
- Możliwy współistniejący obrzęk dłoni, piersi.
Obrzęk idiopatyczny (ang. idiopathic edema)
- Przewlekły obrzęk, którego nie da się wyjaśnić inną chorobą.
- Dotyczy tylko kobiet i należy go odróżnić od obrzęku przedmiesiączkowego.
- Prawdopodobny związek z zaburzeniami regulacji gospodarki wodnej i hormonalnej oraz zaburzeniem naczyń.
- Typowy jest wzrost masy ciała w ciągu dnia przy niskim wydalaniu moczu, a następnie nykturia.
- Obrzęk jest słabo widoczny, występują uogólnione objawy napięcia.
- Objawy napięcia zmieniają się w ciągu dnia.
- Rano głównie górna połowa ciała.
- Popołudnie/wieczór głównie dolna połowa ciała.
- Rozpoznanie przez wykluczenie.
Diagnostyka
- W przypadku jednostronnego obrzęku kończyny dolnej często konieczne jest przeprowadzenie diagnostyki różnicowej jeszcze tego samego dnia.
- W przypadku obustronnego obrzęku nóg stopniowana diagnostyka różnicowa jest zwykle możliwa w ciągu kilku dni lub kilku tygodni.
- Wyjątek: np. ostra dekompensacja czynności serca lub nerek.
Wywiad lekarski
Obrzęki
- Czas trwania:
- ostre (<72 h)
- stopniowo nasilające się
- przewlekłe.
- Symetryczność:
- jednostronne
- obustronne.
- Umiejscowienie:
- obszar kostki, podudzia, ud
- zajęcie/wykluczenie grzbietu stopy, palców stóp.
- Zależność od pozycji:
- poprawa podczas ułożenia w pozycji podwyższonej kończyny (np. przy przewlekłej niewydolności żylnej) lub brak poprawy (np. w przypadku obniżonego ciśnienia onkotycznego – hipoalbuminemii).
- Związek z cyklem menstruacyjnym.
Inne objawy
- Uczucie ciężkości.
- Ból lub dyskomfort.
- Świąd.
- Duszność, arytmia, nadciśnienie tętnicze, objawy dławicy piersiowej.
- Przyrost masy ciała, utrata masy ciała.
- Wielomocz/bezmocz.
- Gorączka.
Aktualny wywiad lekarski
- Unieruchomienie, niedawny zabieg chirurgiczny.
- Uraz, uszkodzenie skóry.
- Ciąża.
- Zmiana leków.
Wcześniejsze występowanie w wywiadzie
- Wcześniejsze obrzęki o wyjaśnionej/niewyjaśnionej przyczynie.
- Zakrzepica, zaburzenia krzepnięcia krwi.
- Choroby serca, niewydolność serca.
- POChP, zespół bezdechu sennego.
- Przewlekła choroba nerek, niewydolność nerek.
- Choroby wątroby.
- Choroby jelit.
- Nowotwór złośliwy (operacja, radioterapia, chemioterapia).
- Choroba tarczycy.
- Operacje w obrębie jamy brzusznej i miednicy.
Leki
- Liczne leki, których reakcją niepożądaną są obrzęki, w szczególności:
- Antagoniści wapnia
- zwłaszcza dihydropirydyny, obrzęk nawet u 50% pacjentów.9
- NLPZ.
- Glikokortykosteroidy.
- Estrogeny.
- Leki przeciwdepresyjne, przeciwpsychotyczne.
- Inne.
- Antagoniści wapnia
- Obrzęk wywołany lekami moczopędnymi
- Stosowanie leków moczopędnych (prawdopodobnie w połączeniu ze środkami przeczyszczającymi) ze względów estetycznych, zwłaszcza przez młode kobiety, może prowadzić do obrzęków poprzez aktywację układu renina–angiotensyna–aldosteron i samego ADH.
Badanie fizykalne
Cechy obrzęku
- Jednostronny/obustronny?
- Raczej dystalny/proksymalny?
- Miejscowy/cała noga?
- Konsystencja (miękka, ciastowata, sprężysta; łatwo odkształcalny, zbity, elastyczny)?
- Możliwość uciśnięcia?
- Możliwość uciśnięcia przy zwiększonym ciśnieniu kapilarnym i/lub niskim ciśnieniu onkotycznym wskazuje na patofizjologię obrzęku:
- Np. zakrzepicę żył głębokich, przewlekłą niewydolność żylną, niewydolność serca.1,4
- Wczesny obrzęk limfatyczny (płyn bogaty w białko przed rozpoczęciem zwłóknienia) często nadal z możliwością uciśnięcia.4
- Możliwość uciśnięcia nie wyklucza zatem obrzęku limfatycznego.4
- Np. zakrzepicę żył głębokich, przewlekłą niewydolność żylną, niewydolność serca.1,4
- Obrzęk śluzowaty, obrzęk tłuszczowy, zaawansowany obrzęk limfatyczny niepodatny na ucisk.1
- Możliwość uciśnięcia przy zwiększonym ciśnieniu kapilarnym i/lub niskim ciśnieniu onkotycznym wskazuje na patofizjologię obrzęku:
- Tkliwość?
- Zaczerwienienie (np. zapalenie skóry, róża)?
- Nadmierne ucieplenie (np. zakrzepica żył głębokich, róża, ropowica)?
- Zmiany pigmentacyjne (np. hemosyderoza, zanik biały przy przewlekłej niewydolności żylnej)?
- Twardzinopodobne stwardnienie skóry (przewlekła niewydolność żylna)?
- Owrzodzenie podudzi (przewlekła niewydolność żylna)?
- Żylaki (przewlekła niewydolność żylna)?
- Zgrubienie skóry (np. obrzęk śluzowaty, zaawansowany obrzęk limfatyczny)?
- Brodawczakowatość (obrzęk limfatyczny)?
- Ocena stóp (zajęte przy obrzęku tłuszczowym)?
- Dodatni objaw Stemmera (wskazujący na obrzęk limfatyczny)?
- Objaw Stemmera jest dodatni, jeśli nie można uchwycić (podnieść) fałdu skóry na grzbiecie zwykle drugiego palca stopy z powodu pogrubienia i zwłóknienia tkanek.
Badanie fizykalne
- Masa ciała/wskaźnik BMI.
- Temperatura.
- Tętno.
- Objawy niewydolności serca:
- poszerzenie żył szyjnych
- przekrwienie płuc
- zastoinowa wątroba
- wysięk opłucnowy.
- Objawy niewydolności wątroby:
- żółtaczka
- naczyniaki gwiaździste (spider naevi)
- splenomegalia
- wodobrzusze.
- Objawy przewlekłej choroby nerek, niewydolności nerek
- blady kolor skóry
- nadciśnienie tętnicze.
- Objawy wskazujące na nowotwór złośliwy
- badanie węzłów chłonnych.
- Objawy wskazujące na choroby tarczycy
- Punkty wnikania zakażenia (np. róży)
- grzybica międzypalcowa, małe rany.
- Objawy zapalenia stawów/aktywnej choroby zwyrodnieniowej stawów
- zaczerwienienie, nadmierne ucieplenie, tkliwość, wysięk.
Badania uzupełniające w praktyce lekarza rodzinnego
EKG
- Zmiany wskazujące na chorobę wieńcową, nadciśnieniową chorobę serca, przewlekłe przeciążenie prawej komory serca.
- Zobacz także artykuły:
Badania laboratoryjne
- Krew:
- kreatynina, eGFR (niewydolność nerek, przewlekła choroba nerek)
- albumina (hipoalbuminemia)
- AST, ALT, bilirubina, (niewydolność wątroby)
- INR (niewydolność wątroby)
- TSH (choroby tarczycy)
- NT–pro–BNP (niewydolność serca)
- D-dimery (ZŻG, zatorowość płucna) – badanie niedostępne w POZ
- OB, CRP (choroby zapalne).
- Mocz
- Paski testowe do badania moczu (białko, erytrocyty).
- Białkomocz (stosunek albuminy do kreatyniny, stosunek białka do kreatyniny).
USG jamy brzusznej
- Strukturalne zaburzenie nerek, wątroby.
Spirometria
- Choroby płuc/układu oddechowego.
Diagnostyka specjalistyczna
Ultrasonografia dopplerowska żył kończyn dolnych/kończyn dolnych
RTG klatki piersiowej
- Zmiany zastoinowe płuc, choroba płuc.
Polisomnografia
Echokardiografia
TK/RM
- Zakrzepica żył miednicy, zaburzenia brzuszne przy ucisku żyły.
Scyntygrafia węzłów chłonnych
Wytyczne - obrzęk przewlekły kończyn dolnych2
Przegląd badań dodatkowych przydatnych do oceny i diagnostyki.
- Pomiar obwodu kończyny dolnej
- Pojedynczy/powtarzalny pomiar z użyciem nierozciągliwej taśmy z podziałką w cm i mm
- Ocena początkowa i monitorowanie obrzęku.
- Objętość kończyny
- Zanurzenie kończyny w wodzie, objętość obliczana na podstawie wypartej wody
- Ocena początkowa i monitorowanie obrzęku.
- Perometria
- Skaner podczerwieni przesuwany nad kończyną i obliczenie objętość kończyny
- Ocena początkowa i monitorowanie obrzęku.
- USG
- Fale dźwiękowe o wysokiej częstotliwości
- Ocena jakość i grubość tkanki podskórnej oraz występowania zakrzepicy żył głębokich lub innej choroby żył.
- Tonometria
- Pomiar siły nacisku przykładanego do skóry i powodującego jej odkształcenie
- Ocena twardość i oporu tkanek.
- Stała dielektryczna tkanki
- Emiter fali o częstotliwości radiowej
- Określenie zawartości wody w tkance.
- Spektroskopia bioimpedancyjna
- Prąd elektryczny o niskim natężeniu przesyłany przez tkanki, mierzenie oporu/przewodnictwa różnych tkanek i struktur
- Obliczenie niezależne płynu, tkanka tłuszczowej i mięśniowej.
- TK
- Serie zdjęć rentgenowskich w przekroju poprzecznym
- Ocena np. zatorów i zaburzeń przepływu w układzie limfatycznym.
- RM
- Pole magnetyczne oddziałujące na ustawienia protonów i uwalnianie sygnałów radiowych
- Obrazowanie tkanek i zaburzeń przepływu limfy.
- Limfoscyntygrafia
- Pomiary wstrzykiwanego znacznika radioaktywnego przemieszczającego się w naczyniach limfatycznych
- Ocena węzłów i naczyń chłonnych.
- Limfografia fluorescencyjna (Indocyanine green lymphography, ICG-L)
- Znacznik wstrzykiwany podskórnie, wiąże się z białkami, wchłania się do naczyń limfatycznych i emituje fluorescencję
- Uwidocznienie naczyń limfatycznych, możliwość rozróżnienia cofania się płynu w skórze właściwej i ocena drożności naczyń powierzchniowych, przydatny do planowania drenażu.
Postepowanie i zalecenia
Wskazania do skierowania do specjalisty / szpitala
- Dalsze badanie przez specjalistów lub przyjęcie do szpitala w zależności od podejrzewanego rozpoznania.
Ogólne informacje o leczeniu
- Leczenie zależy od etiologii obrzęku.11
- Jeśli to możliwe, leczenie choroby podstawowej.
- W zależności od rodzaju obrzęku uzasadnione może być następujące postępowanie:
- ograniczenie soli (np. przy niewydolności nerek)
- terapia lekami moczopędnymi (np. przy niewydolności serca)
- terapia uciskowa (np. przy przewlekłej niewydolności żylnej)
- kompleksowa terapia przeciwobrzękowa (np. przy obrzęku limfatycznym)
- zmiana leków (np. obrzęk jako reakcja niepożądana na antagonistów wapnia).
- Leki moczopędne są zasadne tylko w przypadkach obrzęku niskobiałkowego (niewydolność serca, nerek, wątroby, hipoalbuminemia).
Leczenie specjalistyczne
- Informacje na temat terapii specjalistycznej chorób podstawowych można znaleźć w następujących artykułach:
- Przewlekła niewydolność żylna.
- Zakrzepica żył głębokich.
- Róża.
- Ropowica.
- Niewydolność serca.
- Nadciśnienie płucne/serce płucne (cor pulmonale).
- Niewydolność wątroby.
- Przewlekła choroba nerek, niewydolność nerek, zespół nerczycowy, kłębuszkowe zapalenie nerek.
- Hipotyreoza.
- Obrzęk limfatyczny.
- Obrzęk tłuszczowy.
- Torbiel Bakera.
- Borelioza z Lyme.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
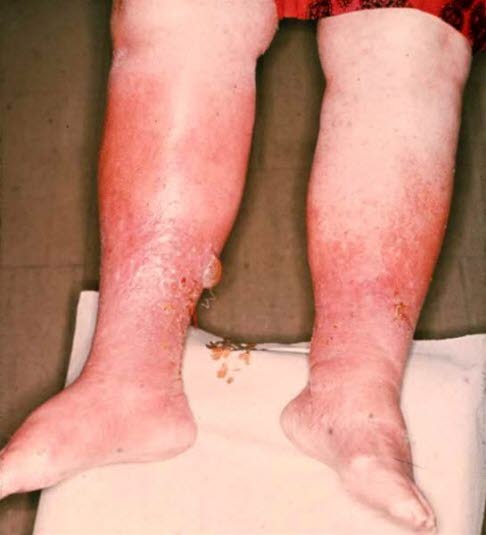
Obrzęk hydrostatyczny
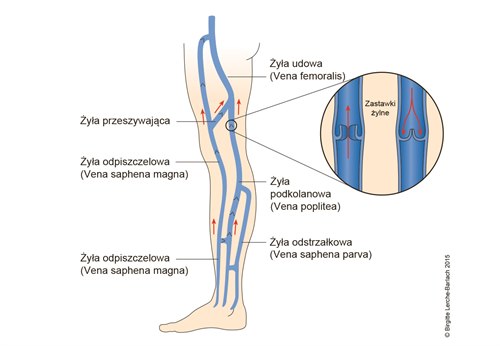
Żyły kończyn dolnych
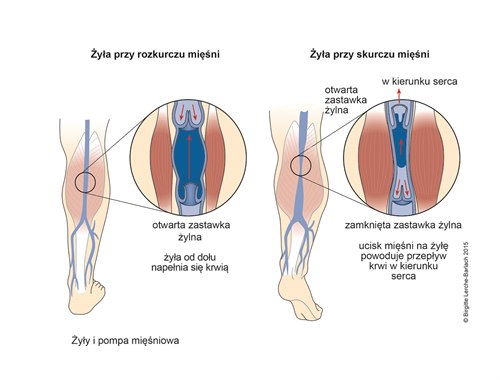
Żyły, pompa mięśniowa
Źródła
Wytyczne
- Krasiński Z, Stanek A, Drobnik J. Rekomendacje postępowania z pacjentem z przewlekłą chorobą żylną w gabinecie lekarza POZ. Lekarz POZ 2025; 2: 93-99.LPOZ
- Collier M, Barbul A, Campbell RF, et al. Chronic oedema of the lower limb — Practical guidance on diagnosis, effective treatment and ongoing management. J Wound Manag 2025; 26(3): S1-S87. JWM
Piśmiennictwo
- Ely J.W., Osheroff J.A., Chambliss M.L., Ebell M.H. Approach to leg edema of unclear etiology, J Am Board Fam Med. 2006, 19(2): 148-60, pubmed.ncbi.nlm.nih.gov
- Collier M, Barbul A, Campbell RF, et al. Chronic oedema of the lower limb — Practical guidance on diagnosis, effective treatment and ongoing management. J Wound Manag 2025; 26(3): S1-S87. journals.cambridgemedia.com.au
- Cho S., Atwood J.E. Peripheral edema, Am J Med. 2002, 113(7): 580-6., pubmed.ncbi.nlm.nih.gov
- Trayes K.P., Studdiford J.S., Pickle S., Tully A.S. Edema: diagnosis and management, Am Fam Physician 2013, 88: 102-10, American Family Physician
- Krasiński Z, Stanek A, Drobnik J. Rekomendacje postępowania z pacjentem z przewlekłą chorobą żylną w gabinecie lekarza POZ. Lekarz POZ 2025; 2: 93-99. www.researchgate.net
- Manza S., Schneider K., Roedel K. Acrodermatitis chronica atrophicans, Swiss Med Forum 2021, 21: 138-9, doi:10.4414/smf.2021.08663, DOI
- McDonagh TA, Metra M, Adamo M, et al. 2023 Focused Update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2023;44(37):3627-3639. pubmed.ncbi.nlm.nih.gov
- Thaler H., Wirnsberger G., Pinaar S., et al. Bilateral leg edema in the elderly. Clinical considerations and treatment options, Eur Geriatr Med 2010, 1: 353-7, doi:10.1016/j.eurger.2010.09.004, DOI
- Gasparis A., Kim P., Dean S., et al. Diagnostic approach to lower limb edema, Phebology 2020; 35: 650-5, doi:10.1177/0268355520938283, DOI
- Rockson S.G. Current concepts and future directions in the diagnosis and management of lymphatic vascular disease, Vasc Med. 2010, 15(3): 223-31, pubmed.ncbi.nlm.nih.gov
- O'Brien J.G., Chennubhotla S.A., Chennubhotla R.V. Treatment of edema. Am Fam Physician 2005, 71: 2111-7. PubMed
Opracowanie
- Prof. dr hab. med. Tomasz Tomasik, redaktor
- Anna Gryko (recenzent)
- Sławomir Chlabicz (redaktor)
- Michael Handke (recenzent/redaktor)
Link lists
Powiązane artykuły
- Obrzęk limfatyczny
- Lipodemia (Obrzęk tłuszczowy)
- Zakrzepica żył głębokich
- Róża
- Ropowica
- Torbiel Bakera
- Przewlekła niewydolność żylna
- Przewlekła niewydolność serca
- Nadciśnienie płucne
- Niewydolność nerek
- Przewlekła choroba nerek
- Marskość wątroby i przewlekła niewydolność wątroby
- Albumina
- Niedoczynność tarczycy
