Streszczenie
- Definicja: Wyrośla adenoidalne („polipy“), zbudowane z tkanki chłonnej części nosowej gardła.
- Epidemiologia: Szacuje się, że 20% wszystkich dzieci ma nawracające zakażenia układu oddechowego, a wiele z tych przypadków jest związanych z wyroślami adenoidalnymi.
- Objawy: Typowe objawy obejmują niedrożność nosa, oddychanie przez usta, nosowy głos (rhinolalia clausa), kaszel w nocy, chrapanie i niespokojny sen.
- Badanie przedmiotowe: Można zaobserwować otwarte usta (charakterystyczny wyraz twarzy) i powiększone węzły chłonne.
- Diagnostyka: Wykrywanie za pomocą rynoskopii tylnej. Jako badania uzupełniające mogą być wskazane audiometria, tympanometria, diagnostyka alergologiczna, diagnostyka bezdechu sennego i diagnostyka rozwoju mowy.
- Leczenie: W przypadku łagodnych objawów – wyczekująca obserwacja; w przypadku nasilonych objawów – adenotomia.
Informacje ogólne
Definicja
- Wyrośla adenoidalne (vegetationes adenoidales, „polipy“) to hiperplazja migdałka gardłowego (tonsilla pharyngea) w górnej tylnej części nosogardzieli.
- Powoduje ona mechaniczną niedrożność i w następstwie nawracające stany zapalne nosogardzieli, co może skutkować różnymi schorzeniami wtórnymi okolic ucha, nosa i gardła oraz całego organizmu.
- przerost migdałka gardłowego jest najczęstszą przyczyną obturacyjnego zespołu bezdechu sennego w wieku dziecięcym.1
- niedrożność nosa z wadą zgryzu i oddychaniem przez usta („twarz adenoidalna“).
- przewlekłe zapalenie górnych dróg oddechowych i oskrzeli.
- przewlekłe zaburzenia wentylacji trąbki słuchowej z niedosłuchem i zaburzeniami rozwoju mowy.
- przewlekłe zapalenia ucha środkowego prowadzące do powstania perlaka.
- ogólne opóźnienie rozwojowe wynikające z niedotlenienia.
Epidemiologia
- U dzieci we wszystkich grupach wiekowych, w tym u noworodków.
- Szacuje się, że 20% wszystkich małych dzieci cierpi na nawracające zakażenia górnych dróg oddechowych. U wielu z nich konieczna jest konsultacja lekarza specjalisty w kwestii wskazań do usunięcia migdałków podniebiennych i/lub migdałka gardłowego.2
- Adenotomia
- w zachodnich krajach uprzemysłowionych należy do najczęstszych zabiegów chirurgicznych w wieku dziecięcym, o czym świadczą między innymi dane z Holandii.2
- >15 000 dzieci zoperowano w 2009 roku: 16 przypadków na 1000 dzieci w wieku od 0–4 lat i 5,5 przypadków na 1000 dzieci w wieku 5–9 lat.
- u 60% dzieci uzasadnieniem wskazania do leczenia operacyjnego były nawracające zakażenia układu oddechowego.
- w zachodnich krajach uprzemysłowionych należy do najczęstszych zabiegów chirurgicznych w wieku dziecięcym, o czym świadczą między innymi dane z Holandii.2
- Obok tonsilektomii, adenotomia jest najczęstszą operacją wykonywaną w dzieciństwie.
Etiologia i patogeneza
- Rozwój hiperplazji w wyniku (nawracającego) zapalenia.
- Powstanie „błędnego koła“: zapalenie – hiperplazja – niedrożność/zastój wydzieliny – ponowne zapalenie.
- Oprócz czynników zakaźnych, do powstawania stanów zapalnych przyczyniają się alergie i narażenie na antygeny. Pod uwagę bierze się także wpływ występowania refluksu żołądkowo–przełykowego (GERD), a także niekorzystne działanie czynników dietetycznych, szczególnie bogato węglowodanowych.3
Czynniki predysponujące
- Zakażenia górnych dróg oddechowych.
- Alergie.
ICD–10
- J35.2 Przerost migdałka gardłowego.
Diagnostyka
Kryteria diagnostyczne
- Typowe objawy
- nosowy głos, oddychanie przez usta, niedrożność nosa, zaburzenia snu, częste zakażenia górnych i dolnych dróg oddechowych.
- możliwe zaburzenia słuchu (niedosłuch przewodzeniowy), opóźniony rozwój fizyczny (niedobór wagi i zaburzenia wzrostu), zaburzenia rozwoju mowy i dolegliwości alergiczne.
- wady zgryzu (zaburzenia w obrębie kości twarzoczaszki).
- nadpobudliwość, moczenie nocne.3
- Badanie fizykalne: wykrywanie przerostu migdałka gardłowego za pomocą rynoskopii tylnej.
Diagnostyka różnicowa
- Młodzieńczy włókniak nosogardła.
- Nowotwór złośliwy.
- Znaczna hiperplazja migdałków podniebiennych.
- Niekompletna atrezja nozdrzy tylnych.
- Ciało obce w jamie nosowej.
- Przerost małżowin nosowych.
- Zakaźny i alergiczny nieżyt nosa.
- Torbiel Tornwaldta.
Wywiad lekarski
- Objawy
- niedrożność nosa, stałe oddychanie przez usta, nosowy głos.
- śluzowo–ropna wydzielina z nosa.
- zwiększona podatność na zakażenia, nawracające zakażenia górnych dróg oddechowych.
- głuchota, niedosłuch.
- nawracające zapalenia ucha środkowego.
- chrapanie, nocne przerwy w oddychaniu.
- zaburzenia snu, senność w ciągu dnia.
- opóźniony rozwój mowy.
- przewlekłe zapalenie oskrzeli.
- zwiększona skłonność do zapalenia zatok.
Badanie fizykalne
- Obserwacja
- otwarte usta, zmęczona twarz, płaskie fałdy nosowo–wargowe, powiększone węzły chłonne (facies adenoidea).
- czasami zaczerwienienie i wyprysk w okolicy górnej wargi i nosa.
- Kontrola jamy ustnej
- ocena migdałków podniebiennych.
- nieprawidłowe ustawienie zębów.
- w zaawansowanych przypadkach wyrośla adenoidalne są widoczne w badaniu gardła poza tylną krawędzią podniebienia miękkiego.
- w wyniku rozrastającej się tkanki adenoidalnej może dojść do ograniczenia ruchomości podniebienia miękkiego.
- Badanie palpacyjne węzłów chłonnych szyjnych.
- Otoskopia: możliwe surowicze zapalenie ucha – pogrubiona błona bębenkowa, płyn w uchu środkowym i ograniczona ruchomość błony bębenkowej.
- Możliwa głuchota przewodzeniowa (próba Rinnego i Webera ze stroikiem).
Diagnostyka specjalistyczna
- Badanie lekarskie laryngologiczne
- rynoskopia tylna
- wyrośla adenoidalne poprzedzielane bruzdami, pokrywające górną część i tylną ścianę nosogardzieli, część nozdrzy tylnych i ewentualnie ujścia trąbki słuchowej.
- elastyczna endoskopia nosa w diagnostyce różnicowej.
- mikrootoskopia.
- rynoskopia tylna
- Diagnostyka słuchu
- audiometria progowa.
- przejściowe otoemisje akustyczne wywołane (transiently evoked otoacoustic emissions – TEOAE).
- Tympanometria i w razie potrzeby tubomanometria do oceny wentylacji ucha środkowego.
- Diagnostyka alergologiczna w razie wskazówek w wywiadzie lekarskim.
- Diagnostyka bezdechu sennego w razie wskazówek w wywiadzie lekarskim.
- Diagnostyka rozwoju mowy.
Dalsza diagnostyka
- Przed planowaną operacją należy wykluczyć zaburzenia krzepnięcia.
- obowiązkowy wywiad dotyczący krzepliwości krwi przy użyciu zweryfikowanego kwestionariusza.
- w przypadku nieprawidłowości, dalsza diagnostyka laboratoryjna układu krzepnięcia.
Wskazania do skierowania do specjalisty
- W przypadku odchyleń w badaniu fizykalnym i w typowym wywiadzie lub otoskopii.
- U dzieci, które odczuwają dolegliwości wynikające z obrazu klinicznego choroby.
Leczenie
Cele leczenia
- Złagodzenie objawów.
- Zapobieganie chorobom wtórnym i opóźnieniom rozwojowym.
Ogólne informacje o leczeniu
- W przypadku samego przerostu migdałka gardłowego bez innych objawów leczenie zachowawcze w rozumieniu wyczekującej obserwacji
- Od 6. roku życia następuje fizjologiczna inwolucja migdałka gardłowego, która kończy się w okresie dojrzewania.
- dlatego na późniejszym etapie leczenie chirurgiczne należy zalecać z większym umiarem.
- W przypadku wtórnych zapalnych objawów wyrośli adenoidalnych z poważnymi dolegliwościami (nawracająca skłonność do zakażeń z gorączką, uporczywe problemy z związane ze stanami zapalnymi uszu) przewaga leczenia chirurgicznego nad obserwacją jest niewątpliwa, lecz nie jest tak w przypadku mniej nasilonych objawów.
Zalecenia dla pacjentów i osób bliskich
- Dzieci należy bezwzględnie chronić przed biernym paleniem.
- Wyższe ułożenie głowy w łóżku może zmniejszyć obrzęki i niedrożność podczas snu.
- Członkowie rodzin/opiekunowie dzieci z wyroślami adenoidalnymi powinni w związku z zaburzeniami słuchu otrzymać informacje na temat wpływu słuchu na rozwój mowy i języka.
Leczenie farmakologiczne
- Steroidy donosowe są jedną z opcji leczenia
- W leczeniu przerostu migdałka gardłowego nie należy stosować steroidów o działaniu układowym, antybiotyków ani leków przeciwhistaminowych.
- Niewskazane są krople do nosa/aerozol o działaniu obkurczającym.
Leczenie chirurgiczne
- Adenotomia może być przeprowadzona jednocześnie z paracentezą lub założeniem rurek tympanostomijnych.
- Z reguły zabieg ten wykonuje się ambulatoryjnie.
- przez 24 godziny musi być zapewniona ciągła opieka i obserwacja.
Adenotomia, wskazania
- 4 lub więcej epizodów nawracającego ropnego nieżytu nosa w ciągu ostatnich 12 miesięcy u dzieci w wieku poniżej 12 lat.
- Utrzymujące się objawy zapalenia migdałka gardłowego po 2 kuracjach antybiotykowych
- leczenie antybiotykiem stabilnym wobec beta–laktamazy powinno trwać co najmniej 2 tygodnie
- w przypadku nawracających stanów zapalnych wskazane jest wykonanie diagnostyki w celu zidentyfikowania patogenu.
- Zaburzenia snu z niedrożnością nosa występujące od co najmniej 3 miesięcy.
- zespół obturacyjnego bezdechu sennego (obstructive sleep apnea syndrom, OSAS)
- wtórne moczenie nocne
- chrapanie.
- Nosowanie zamknięte, hiponosowość, niestabilny rezonans.
- Zapalenie ucha środkowego z wysiękiem do jamy bębenkowej przez ponad 3 miesiące lub z towarzyszącym drenażem jamy bębenkowej.
- Wada zgryzu lub nieprawidłowości rozwojowe w obszarze ustno–twarzowym, udokumentowane ortodontycznie i/lub stomatologicznie.
- Powikłania sercowo–płucne, w tym serce płucne, nadciśnienie płucne i przerost prawej komory związany z obturacją górnych dróg oddechowych.
- Nawracające ostre i przewlekłe zapalenie ucha środkowego z wysiękiem do jamy bębenkowej w wieku 4 i więcej lat.
- Przewlekłe nawracające zaburzenia wentylacji wyrostka sutkowatego w postaci ostrego i/lub przewlekłego zapalenia wyrostka sutkowatego lub nawracających zapaleń ucha środkowego lub zaburzeń wentylacji trąbki słuchowej z retrakcją błony bębenkowej.
- Objawy wtórne, takie jak twarz adenoidalna.
Adenotomia, technika chirurgiczna
- Standardową procedurą jest tradycyjne łyżeczkowanie instrumentalne.
- zabieg wykonywany jest w pozycji leżącej na plecach po intubacji dotchawiczej przez usta lub z zastosowaniem opcji mechanicznej wentylacji nadgłośniowej przy odchyleniu głowy.
- wyrośla adenoidalne usuwa się w znacznej części, używając do tego celu noża pierścieniowego i kleszczyków chwytających, wprowadzanych przez jamę ustną.
- usuwanie części migdałka gardłowego, sięgających do tylnych nozdrzy wykonuje się w razie potrzeby pod kontrolą endoskopową.
- śródoperacyjne tamowanie krwi przy użyciu
- tamponu nasączonego środkiem zwężającym naczynia krwionośne (ksylometazolina) lub
- elektrokoagulacji pod kontrolą endoskopu lub lusterka.
- Wypis po kontroli anestezjologicznej i laryngologicznej w dniu operacji, jeśli nie stwierdzono obrzęku, krwawienia z nosa, duszności, przedłużającego się działania narkozy.
Metody alternatywne
- Dostępne są różne metody alternatywne:
- elektrokauteryzacja
- microdebriding/shaving
- chirurgia radiofrekwencyjna/koblacja
- chirurgia laserowa.
- Nie da się określić przewagi żadnej z procedur pod względem utraty krwi, czasu operacji, powikłań i kosztów.
- Zaletą konwencjonalnego łyżeczkowania jest możliwość przeprowadzenia badania histologicznego.
Przebieg, powikłania i rokowanie
Przebieg
- Przerost migdałka zmniejsza się wraz z wiekiem i w nosogardzieli powstaje więcej miejsca.
- W przypadku przedoperacyjnego ubytku słuchu i/lub zaburzeń wentylacji ucha środkowego, należy po adenotomii przeprowadzić badanie ambulatoryjne ze sprawdzeniem błony bębenkowej, tympanometrią, tradycyjnym badaniem słuchu lub otoemisją akustyczną.
- Laryngologiczna kontrola rany po adenotomii.
Powikłania adenotomii
- Tymczasowa obrzęk błony śluzowej z nosowaniem zamkniętym.
- Tymczasowy ból przy przełykaniu.
- Przemijająca niedrożność nosa z zaburzeniem wentylacji trąbki słuchowej i wysiękiem do jamy bębenkowej.
- Tymczasowe upośledzenie czynnościowe zamknięcia podniebienia miękkiego ze zwracaniem nosem pokarmów stałych i płynów.
- Krwawienia pooperacyjne
- pierwotne (występujące w ciągu pierwszych 24 godzin)
- wtórne (występujące po 24 godzinach od operacji)
- w wyjątkowych przypadkach ciężkie krwawienie pooperacyjne o przebiegu śmiertelnym
- przed operacją obowiązkowy kwestionariusz dotyczący krzepliwości krwi!
- Uszkodzenie zębów, urazy nosa, w tym chrząstki, spowodowane przez narzędzia chirurgiczne.
- Zakażenia ran.
- Urazy ujścia trąbki słuchowej z zaburzeniami wentylacji.
Rokowanie
- Rokowanie jest zwykle dobre, choć mogą wystąpić nawroty.
Informacje dla pacjentów
Edukacja pacjenta
- Wyjaśnienie obrazu klinicznego i możliwych następstw.
- Po adenotomii
- unikanie wysiłku fizycznego (w przypadku uczęszczaniu do żłobka, przedszkola, szkoły – przez 3 dni oraz zajęć sportowych szkolnych i pozaszkolnych – przez 7 dni).
- w przypadku krwawienia pooperacyjnego konieczna jest natychmiastowa konsultacja lekarska (laryngologiczna).
Materiały edukacyjne dla pacjentów
Ilustracje
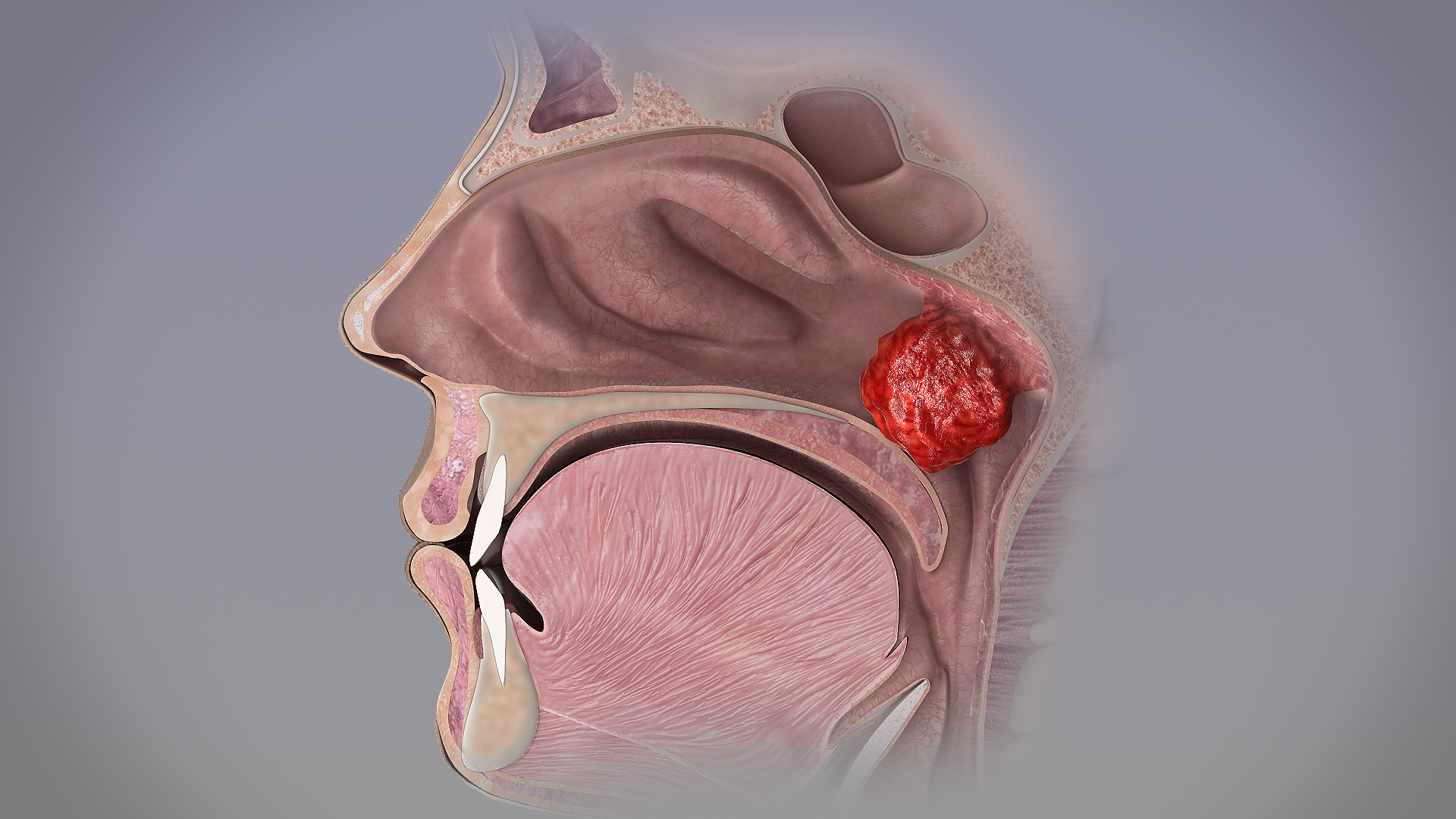
Przerost migdałka gardłowego
Źródła
Piśmiennictwo
- Mitchell R.B., et al. Clinical Practice Guideline: Tonsillectomy in Children (Update), 2019, Otolaryngology - Head and Neck Surgery (United States), 160(1_suppl), pp. 1-42, pubmed.ncbi.nlm.nih.gov
- van den Aardweg M.T.A., Boonacker C.W.B., Rovers M.M., et al. Effectiveness of adenoidectomy in children with recurrent upper respiratory tract infections: open randomised controlled trial, BMJ 2011,; 343: d5154, BMJ (DOI)
- Gronkiewicz Z., Kukwa A., Kukwa W.: Przerost migdałka gardłowego u dzieci aspekty kliniczne, Standardy Medyczne, Pediatria, 2011, T, 775-83, https://www.standardy.pl/artykuly/id/264.
- Zhang L., Mendoza-Sassi R.A., César J.A., Chadha N.K. Intranasal corticosteroids for nasal airway obstruction in children with moderate to severe adenoidal hypertrophy, Cochrane Database of Systematic Reviews 2008, Issue 3, Art. No.: CD006286. DOI: 0.1002/14651858.CD006286.pub2, Cochrane (DOI)
- Chohan A., et al. Systematic review and meta-analysis of randomized controlled trials on the role of mometasone in adenoid hypertrophy in children. 2015, International Journal of Pediatric Otorhinolaryngology, Elsevier Ireland Ltd, 79(10), 1599-608, pubmed.ncbi.nlm.nih.gov
Opracowanie
- Natalia Jagiełła (redaktor)
- Ewa Rudnicka–Drożak (recenzent)
- Tomasz Tomasik (redaktor)
