Streszczenie
- Definicja: Utrata kontaktu głowy kości ramiennej z wydrążeniem stawowym łopatki. Może być następstwem urazu, niestabilności pourazowej nadmiernej ruchomości stawu.
- Epidemiologia: Ze wszystkich dużych stawów, zwichnięcie zdecydowanie najczęściej dotyczy barku. 95% zwichnięć następuje w kierunku brzusznym (zwichnięcie przednie).
- Objawy: Ograniczenie ruchomości barku, deformacja stawu, ból, możliwe zaburzenia czucia w przypadku urazu nerwów.
- Badanie fizykalne: Kończyna górna jest trzymana w pozycji oszczędzającej. Deformacja barku (wyrostek barkowy widziany z boku ma kanciasty kontur, ponieważ nie jest już zakryty przez głowę kości ramiennej).
- Diagnostyka: RTG. W przypadku pierwszego zwichnięcia – RM w celu wykrycia współistniejących urazów.
- Leczenie: Nastawienie tak szybko, jak to możliwe. Wybór między leczeniem zachowawczym a chirurgicznym zależy od wymagań funkcjonalnych wobec stawu barkowego.
Informacje ogólne
Definicja
- Zwichnięcie barku: utrata kontaktu głowy kości ramiennej i panewki stawowej.
- Podwichnięcie barku: zachowany kontakt między powierzchniami stawów.
- Występowanie: wskutek urazu jako pierwotne zwichnięcie, wskutek pourazowej niestabilności barku jako nawracające zwichnięcie lub bez zajścia urazu jako zwichnięcie nawykowe.
Klasyfikacja
- Różne systemy klasyfikacji. Powszechnie stosowana jest kliniczna klasyfikacja oparta na kierunku zwichnięcia względem głowy kości ramiennej:
- zwichnięcie w kierunku brzusznym/przednim
- zwichnięcie w kierunku grzbietowym/tylnym
- zwichnięcie w kierunku dolnym/luxatio erecta: rzadko spotykana szczególna forma zwichnięcia z ramieniem uniesionym do góry
- zwichnięcie górne.
Epidemiologia
- Ze wszystkich dużych stawów zwichnięcie najczęściej dotyczy barku
- stanowi 50% wszystkich zwichnięć stawów.
- 95% zwichnięć barku to zwichnięcia przednie
- zwichnięcia tylne: 2–4% przypadków
- zwichnięcia dolne: <1% przypadków.
- Stosunek kobiet do mężczyzn: 3:1.
Etiologia i patogeneza
Anatomia
- Staw ramienny posiada duży zakres ruchu ze względu na małą panewkę stawową (wydrążenie stawowe łopatki) i dużą głowę stawu (kość ramienną).
- Delikatna równowaga powierzchni stawowych sprawiają, że staw jest podatny na zwichnięcia.
Etiologia i patogeneza
- Zwichnięcie urazowe
- Zwichnięcie przednie: aktywne lub bierne
- mechanizm odwodzenia i rotacji zewnętrznej barku
- klasyczny przypadek: przeciwnik chwyta rękę piłkarza ręcznego rzucającego piłkę.
- Zwichnięcie tylne: bezpośrednie przyłożenie siły do głowy kości ramiennej
- klasyczny przypadek: napad drgawek, porażenie prądem elektrycznym (uwaga: często obustronnie!).
- Zwichnięcie dolne (luxatio erecta): bezpośrednie przyłożenie siły do wyprostowanego ramienia z nadmiernym odwiedzeniem.
- Zwichnięcie przednie: aktywne lub bierne
- Nawracające zwichnięcie z powodu pourazowej niestabilności barku
- Uraz struktur stabilizujących staw w wyniku pierwszego zwichnięcia, np.:
- uszkodzenie przyczepu obrąbka stawu ramiennego (uszkodzenie Bankarta)
- ubytek kości ramiennej (ubytek Hill–Sachsa)
- wada stożka (patologicznie powiększony stożek rotatorów).
- Uraz struktur stabilizujących staw w wyniku pierwszego zwichnięcia, np.:
- Zwichnięcie nawykowe
- zwykle przez nadmiernie elastyczne struktury więzadeł barkowych.
Czynniki predysponujące
- Wcześniejsze zwichnięcia.
- Padaczka.
- Zespół hipermobilności stawów.
- Aktywność sportowa
- 2–krotnie większa zapadalność wśród sportowców.
ICD–10
- S43.0 Zwichnięcie stawu ramiennego.
- M24.4 Nawracające przemieszczenia i podwichnięcia stawu.
Diagnostyka
Kryteria diagnostyczne
- Wywiad lekarski i badanie przedmiotowe: zwichnięcia, zwłaszcza tylne, mogą być trudne do rozpoznania klinicznego.
- 60% wszystkich tylnych zwichnięć stawu ramiennego pozostaje niezauważone przy pierwszej wizycie lekarskiej.
- Projekcje rentgenowskie w co najmniej 2 płaszczyznach w celu potwierdzenia rozpoznania i wykluczenia współistniejących urazów kości.
Diagnostyka różnicowa
- Złamanie, zwłaszcza złamanie proksymalnej części kości ramiennej.
- Stłuczenie barku.
- Zerwanie stożka rotatorów.
Wywiad lekarski
- Mechanizm powstawania urazu:
- uraz bezpośredni lub pośredni
- kierunek działających sił
- siła urazu
- pozycja ramienia podczas urazu.
- Nawracające zwichnięcia barku czy pierwsze zwichnięcie.
- Objawy:
- Bolesne ograniczenie ruchomości stawu
- Chore ramię jest podtrzymywane przez pacjenta w pozycji oszczędzającej.
- Możliwa utrata czucia w obszarze ramienia, zwłaszcza w obszarze unerwienia przez nerw pachowy (boczna część barku).
- Bolesne ograniczenie ruchomości stawu
- Istotne dla wyboru metody leczenia:
- dominująca strona pacjenta
- aktywność sportowa
- wymagania funkcjonalne wobec ramienia.
Badanie fizykalne
- Obserwacja
- wyczuwalna palpacyjnie w dole pachowym głowa kości ramiennej lub zagłębienie umiejscowione bocznie i poniżej wyrostka barkowego.1
- Badanie palpacyjne stawu.
- Pozycja głowy kości ramiennej (przednia czy tylna?).
- Ukrwienie (badanie tętna na tętnicach kończyny), czucie i funkcje motoryczne (dokumentacja – przed nastawieniem i po nastawieniu).
- Wrażliwość w obszarze zaopatrywanym czuciowo przez nerw pachowy (boczna powierzchnia barku).
Testy na niestabilność barku
- W przypadku nawracających zwichnięć i podejrzenia pourazowej niestabilności barku, należy przeprowadzić testy mobilności i kliniczną ocenę niestabilności.
Testy niestabilności klinicznej (przykłady)
- Przedni test obawy:
- pacjent w pozycji siedzącej lub stojącej
- badający odwodzi ramię i wykonuje rotację zewnętrzną, a jednocześnie wywiera nacisk od strony grzbietowej na głowę kości ramiennej
- test wykonywany w pozycjach odwiedzenia 60o, 90o i 120o
- wynik dodatni: nagłe napięcie mięśni lub przerwanie testu przez pacjenta z powodu obawy przed zwichnięciem.
- Test szuflady:
- pacjent w pozycji siedzącej lub stojącej
- ramię zwisa luźno w neutralnej rotacji
- badający unieruchamia łopatkę jedną ręką i chwyta proksymalną część ramienia drugą ręką
- ramię jest przesuwane do przodu i do tyłu
- objaw dodatni: nadmierne przemieszczenie ramienia względem panewki stawowej.
- Objaw bruzdy:
- pacjent w pozycji siedzącej lub stojącej
- trakcja kości ramiennej w kierunku doogonowym przy ustabilizowanej łopatce powoduje pojawienie się bruzdy tuż pod wyrostkiem barkowym.
Badania uzupełniające
Obowiązkowe badania obrazowe w przypadku pierwszego zwichnięcia
- Zdjęcie rentgenowskie w 3 płaszczyznach:
- projekcja AP ramienia
- projekcja Y (przezłopatkowa, łopatkowa lub pachowa w modyfikacji Velpeau)
- po nastawieniu: kontrolne zdjęcie RTG.
- RM
- Diagnostyka obrąbka stawowego:
- zwłaszcza u młodszych pacjentów.
- Wykluczenie urazu stożka rotatorów:
- zwłaszcza u starszych pacjentów – prawdopodobieństwo urazu struktur stożka rotatorów rośnie z wiekiem pacjenta.1
- Wykluczenie współistniejących urazów kości:
- złamanie guzka większego
- ubytek Hill–Sachsa (kostny ucisk w głowie kości ramiennej)
- zajęcie wydrążenia stawowego.
- Diagnostyka obrąbka stawowego:
Wskazania do skierowania do hospitalizacji
- W przypadku podejrzenia zwichnięcia barku – skierowanie do szpitala.
Leczenie
Cele leczenia
- Nastawienie.
- Zapobieganie wtórnym powikłaniom.
Leczenie przypadków ostrych
- Unieruchomienie ramienia.
- Analgezja.
- W razie potrzeby próba nastawienia w zależności od indywidualnej sytuacji (czas trwania transportu, zaburzenia ukrwienia i czucia, doświadczenie osoby udzielającej pierwszej pomocy).
- Rezygnacja z nastawiania stawu w stanach nagłych wynika z trudności w wykluczeniu złamania na miejscu wypadku.
- Nie podejmować gwałtownych lub siłowych prób nastawiania.
Ogólne informacje o leczeniu
- Po wykluczeniu złamania należy szybko i delikatnie nastawić staw, aby uniknąć uszkodzeń następczych (uszkodzenia nerwów/naczyń).
- Wskazaniami do natychmiastowego nastawienia w stanie nagłym są wyraźne zaburzenia ukrwienia lub ostry deficyty neurologiczne w obrębie kończyny.
- Zwichnięcie głowy kości ramiennej prawie zawsze powoduje urazy towarzyszące otaczających struktur, co skutkuje niestabilnością stawu barkowego.
- U młodych sportowców ze zwichnięciem stawu ramiennego, może dochodzić do częstych nawrotów.
- W tej grupie pacjentów należy rozważyć leczenie operacyjne po pierwszym urazie.
- Zwichnięcie w starszym wieku bez urazów towarzyszących może być leczone zachowawczo.
- U młodych sportowców ze zwichnięciem stawu ramiennego, może dochodzić do częstych nawrotów.
- Wybór sposobu leczenia opiera się przede wszystkim na ocenie stanu i potrzeb danego pacjenta.
Manewr nastawiania
- Opisano różne technicznie równoważne manewry nastawiania
- np. nastawianie metodą Kochera.
- Ważne: należy zapoznać się z 1 z technik i nie wykonywać gwałtownych ani siłowych prób nastawiania!
- Opieka po zabiegu
- opatrunek unieruchamiający po nastawieniu, np. opatrunek Gilchrista.
Leczenie zachowawcze
- Wskazania:
- zaawansowany wiek pacjenta i niewielkie upośledzenie czynności
- wielokierunkowa niestabilność z nadmierną ruchomością
- niekontrolowana padaczka.
- W przypadku zwichnięcia przedniego unieruchomienie w rotacji wewnętrznej i pozycji neutralnej.
- Następnie należy przekazać instrukcje do samodzielnego ćwiczenia:
- trening budujący mięśnie
- trening koordynacyjny
- trening proprioceptorów.
Leczenie chirurgiczne
- Służy do stabilizacji stawu i leczenia współistniejących urazów.
- Wskazania:
- uszkodzenie obrąbka stawowego u młodych, aktywnych sportowo pacjentów
- uszkodzenie kostne Bankarta u młodych, aktywnych sportowo pacjentów
- uraz więzadła stawowego u młodych, aktywnych sportowo pacjentów
- niedające się nastawić zwichnięcie barku
- świeże pęknięcie stożka rotatorów
- rozległy ucisk głowy kości ramiennej (szczególnie w przypadku zwichnięcia tylnego)
- po nastawieniu silnie przemieszczony, odstający lub wtórnie przemieszczony guzek większy
- złamanie ze zwichnięciem.
- Rodzaj leczenia chirurgicznego i dalszego postępowania w zależności od urazów współistniejących
- Zwykle zabieg artroskopowy z późniejszym unieruchomieniem na okres od 4 do 6 tygodni i jednoczesną aktywną wspomaganą mobilizacją.
Zapobieganie
- Odpowiednie leczenie pierwszego zwichnięcia.
- Wczesna stabilizacja chirurgiczna w przypadku ponownego zwichnięcia stanowiącego oznakę przewlekłej niestabilności.
- Ogólne zapobieganie wypadkom i kontuzjom.
- Trening budujący mięśnie.
- Trening koordynacyjny.
- Umiarkowane uprawianie sportów obciążających staw barkowy.
- Rozgrzewanie mięśni.
- Optymalne wyposażenie ochronne podczas uprawiania sportu.
Przebieg, powikłania i rokowanie
Przebieg
- Młodzi, aktywni sportowo pacjenci o wysokich wymaganiach funkcjonalnych, są szczególnie podatni na ponowne zwichnięcia i dlatego odnoszą korzyści ze stabilizacji przeprowadzonej chirurgicznie.
- Wiek powyżej 25 lat w momencie pierwszego zwichnięcia, uraz z udziałem dużej siły i nadużywanie alkoholu, sprzyjają rozwojowi choroby zwyrodnieniowej stawów po zwichnięciu barku.
Powikłania
Ostre
- Uraz naczyniowy.
- Uszkodzenie splotu ramiennego (zwłaszcza nerwu pachowego i nerwu mięśniowo–skórnego).
- Zespół ciasnoty przedziałów powięziowych.
- Typowe urazy towarzyszące:
- uszkodzenie Bankarta: oderwanie obrąbka panewki stawowej
- uszkodzenie Hill–Sachsa: kostne uciśnięcie głowy kości ramiennej
- urazy stożka rotatorów.
Długotrwałe
- Utrzymująca się niestabilność pomimo odpowiedniego leczenia.
- Ponowne zwichnięcia i powiązane z nimi:
- wzrost uszkodzeń wewnątrzstawowych
- przedwczesne zużycie stawów, choroba zwyrodnieniowa stawu ramiennego.
- Pourazowe zesztywnienie stawu.
- Ograniczenia ruchowe, zwłaszcza rotacja zewnętrzna.
- Przewlekły ból barku.
Pooperacyjne
- Rozejście się szwów.
- Krwawienie pooperacyjne/krwiak.
- Problemy z gojeniem się rany.
- Zakażenie.
Rokowanie
- U pacjentów młodszych, do około 25. roku życia, po urazowym zwichnięciu istnieje wysokie ryzyko ponownego zwichnięcia i niestabilności brzusznej (wskaźnik ponownego zwichnięcia wynosi od 38 do >80%).
- Pod względem wskaźnika ponownych zwichnięć, nie ma różnicy między stabilizacją wykonaną metodą otwartą i artroskopową (8,2% w porównaniu do 6,4%) i wyników funkcjonalnych po zwichnięciu przednim.
- U starszych pacjentów bez uszkodzenia stożka rotatorów, rokowanie jest bardziej korzystne (wskaźnik ponownych zwichnięć około 20%).
- Dobre rokowanie po nastawieniu guzka większego lub fragmentu Bankarta, mniej korzystne po rekonstrukcji stożka rotatorów.
- Zwichnięcie barku zwiększa ryzyko choroby zwyrodnieniowej stawów, nawet po leczeniu chirurgicznym.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
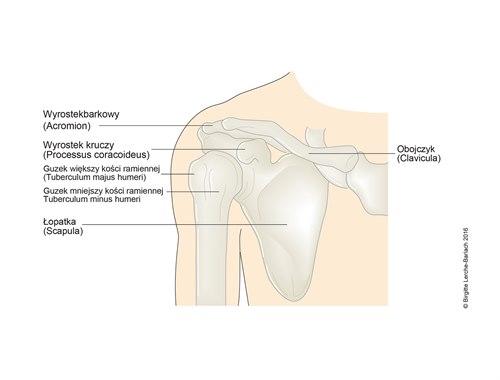
Staw barkowy, kościec
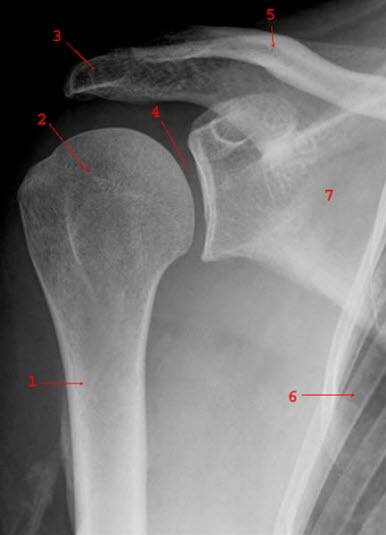
Prawidłowy obraz prawego barku (w płaszczyźnie czołowej): 1. kość ramienna, 2. głowa kości ramiennej, 3. wyrostek barkowy, 4. przestrzeń stawowa, 5. obojczyk, 6. żebro, 7. łopatka
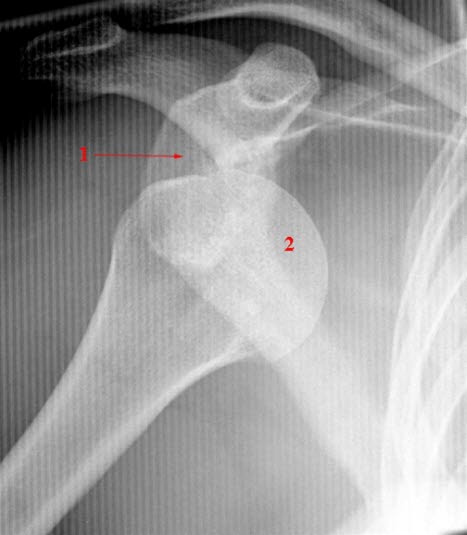
Zdjęcie rentgenowskie prawego barku z klasycznym przednim zwichnięciem barku: głowa kości ramiennej (2) leży brzusznie i ogonowo w stosunku do panewki stawu (1).
Źródła
Piśmiennictwo
- Monica J., Vredenburgh Z., Korsh J., et al. (tłum. Pustkowski M, kons. Kordasiewicz B.) Acute shoulder injuries in adults. American Family Physician, 2016, 94 (2): 119-27, dostęp: 14.03.2024, www.mp.pl
- Rowe C.R. Prognosis in dislocations of the shoulder, J Bone Joint Surg Am 1956, 38-A(5): 957-77, pubmed.ncbi.nlm.nih.gov
- Hanchard N.C., Goodchild L.M., Kottam L. Conservative management following closed reduction of traumatic anterior dislocation of the shoulder, Cochrane Database Syst Rev 2014, (4): CD004 962, www.cochranelibrary.com
Opracowanie
- Mateusz Szmidt (recenzent)
- Sławomir Chlabicz (redaktor)
- Lino Witte (recenzent/redaktor)
