Streszczenie
- Definicja: Urazowe uszkodzenie łąkotki przyśrodkowej lub bocznej lub zwyrodnieniowe zużycie w przypadku gonartrozy.
- Epidemiologia: Zasadniczo bardzo wysoka chorobowość w populacji, ale wiele przypadków jest bezobjawowych. Powszechne w sportach kontaktowych.
- Objawy: Ból w okolicy stawu kolanowego, obrzęk i ewentualnie blokada stawu.
- Badanie fizykalne: Bolesność stawu, obrzęk, wysięk, ból lub trzeszczenie przy rotacji, możliwa ograniczona ruchomość.
- Diagnostyka: Ponad 80% przypadków można prawidłowo zdiagnozować na podstawie wywiadu lekarskiego i badania fizykalnego. Diagnozę potwierdza się badaniem RM.
- Leczenie: W przypadku blokady stawu i urazowego uszkodzenia łąkotki należy zastosować leczenie chirurgiczne. We wszystkich innych przypadkach można w pierwszej kolejności podjąć próbę leczenia zachowawczego.
Informacje ogólne
Definicja
- Zmiany w łąkotce mają miejsce w przypadku przerwania ciągłości tkanki łąkotki lub zaburzeń jej funkcji.
- Urazy łąkotki obejmują rozerwanie lub zerwanie łąkotki przyśrodkowej – wewnętrznej (meniscus medialis) lub bocznej – zewnętrznej (meniscus lateralis).1
Epidemiologia
- Powszechne wśród sportowców i w sportach kontaktowych, takich jak piłka ręczna i piłka nożna, a także w narciarstwie.
- Typowy mechanizm urazu: pośredni uraz z rotacją zgiętego i obciążonego stawu kolanowego,
- Najczęściej dotyczy łąkotki przyśrodkowej.
- Łąkotka przyśrodkowa jest mocno zrośnięta z torebką stawową oraz więzadłem krzyżowym wewnętrznym i pobocznym piszczelowym (przyśrodkowym).
- Oznacza to, że mobilność, czy też elastyczność łąkotki w tym obszarze jest ograniczona.
- Uraz łąkotki przyśrodkowej często towarzyszy uszkodzeniu więzadeł wewnętrznych stawu kolanowego.
- Łąkotka przyśrodkowa jest mocno zrośnięta z torebką stawową oraz więzadłem krzyżowym wewnętrznym i pobocznym piszczelowym (przyśrodkowym).
- Zapadalność na zmiany w łąkotce w populacji ogólnej wzrasta wraz z wiekiem.
- W badaniach RM losowo wybranych pacjentów w wieku 50–90 lat wykazano, że urazy łąkotki są powszechne2:
- u osób z współwystępującą gonartrozą: 63%
- u pacjentów bez choroby zwyrodnieniowej stawów, ale z typowym bólem stawu kolanowego: 32%
- u pacjentów bez objawów i bez gonartrozy: 23%
- 61% pacjentów z potwierdzonym urazem łąkotki nie zgłaszało żadnych dolegliwości stawu kolanowego w ciągu ostatniego miesiąca.
Anatomia kliniczna
- Łąkotka przyśrodkowa i boczna to struktury w kształcie dysków, zbudowane z tkanki chrzęstnej włóknistej, przypominające literę C.
- FunkcjeL
- dopasowanie do siebie wypukłych kłykci kości udowej i płaskiej bliższej nasady (plateau) kości piszczelowej
- rozłożenie obciążenia na powierzchnie stawowe w celu zminimalizowania ich zużycia
- amortyzacja sił osiowych w stawie kolanowym
- rozprowadzanie płynu maziowego
- stabilizacja stawu kolanowego (zobacz wyżej).
- Unaczyniona jest tylko obwodowa jedna trzecia część łąkotki (w pobliżu torebki stawowej), reszta tkanki chrzęstnej jest odżywiana na zasadzie dyfuzji.
- Strefa przejściowa jest miejscem podatnym na pęknięcia wzdłużne.
Etiologia i patogeneza
Mechanizm wystąpienia urazu
- Uraz:
- często dochodzi do połączenia zgięcia i rotacji z jednoczesnym ruchem lub obciążeniem stawu kolanowego.
- Powtarzające się mikrourazy:
- regularna praca w pozycji kucznej powoduje zwiększoną częstość uszkodzeń zwyrodnieniowych tylnego rogu łąkotki przyśrodkowej.
- Zwyrodnienie w przebiegu gonartrozy:
- często w przypadku niewspółosiowości i przeciążenia.
Różnice między łąkotkami
- Łąkotka przyśrodkowa (wewnętrzna) jest mocno przytwierdzona do torebki stawowej i więzadeł.
- Łąkotka boczna (zewnętrzna) jest również połączona z torebką stawową, ale jest bardziej ruchoma.
- Z tego powodu łąkotka przyśrodkowa jest bardziej podatna na urazy.
Czynniki predysponujące
- Dyscypliny sportu, w których wykonuje się:
- szybkie zmiany kierunku
- ruchy start-stop
- skoki i odepchnięcia.
- Gonartroza.
ICD-10
- M23 Wewnętrzne uszkodzenie stawu kolanowego.
- M23.2 Zastarzałe uszkodzenie łąkotki w wyniku przebytego urazu lub oderwania.
- M23.3 Inne uszkodzenia łąkotki.
- S83.2 Rozdarcie łąkotki, świeże.
- S83.7 Uraz licznych struktur kolana; uraz łąkotki w połączeniu z więzadłami.
Diagnostyka
Kryteria diagnostyczne
- O prawidłowym rozpoznaniu decydują podejrzenie kliniczne i wywiad lekarski.
- Odpowiednio 88% i 92% urazów łąkotki przyśrodkowej i łąkotki bocznej można prawidłowo rozpoznać na podstawie badania fizykalnego w połączeniu z wywiadem lekarskim.3
Diagnostyka różnicowa
- Gonartroza.
- Złamania.
- Choroby przebiegające z obrzękiem szpiku kostnego.
- Dna moczanowa.
- Martwica aseptyczna przyśrodkowego kłykcia kości udowej.
- Wolne ciało w stawie kolanowym (rozwarstwiające zapalenie kości i chrząstki).
- Inne współwystępujące urazy kolana:
Wywiad
- Uraz?
- Mechanizm urazu wskazuje, jakie struktury mogły zostać uszkodzone.
- Subiektywne odczucie niestabilności?
- Ból kolana wzdłuż jamy stawowej?
- Ból, obrzęk i początkowo możliwa blokada stawu.
- Zwykle jest to kłujący ból, który pojawia się i ustępuje.
- Czynności nasilające ból?
- Częsty ból podczas pracy w pozycji kucznej lub podczas aktywności sportowej.
- Obrzęk stawu?
- W przypadku ostrych wewnętrznych urazów stawu kolanowego obrzęk może występować później niż w przypadku urazów wyłącznie więzadeł.
- Obrzęk często pojawia się w nocy po urazie.
- Obrzęk może występować okresowo.
- Blokada w kolanie?
- Rozdarta łąkotka okresowo utrudnia ruch stawu.
Badanie fizykalne
Informacje ogólne
- Urazu łąkotki nie można rozpoznać na podstawie tylko jednego dodatniego wyniku badania lub testu.
- Im więcej dodatnich wyników badań, tym diagnoza jest pewniejsza.
- Systematyczne badanie obejmuje obserwację wzrokową, badanie palpacyjne i testy pod kątem możliwego urazu łąkotki i współwystępujących urazów.
- W przypadku ciężkich ostrych urazów należy również ocenić krążenie obwodowe i funkcje nerwów.
- Silny ból może dodatkowo utrudnić badanie.
- Badanie uzupełniające po krótkiej, kilkudniowej przerwie.
Możliwe wyniki badania
- Ból miejscowy zależny od obciążenia.
- Możliwa atrofia mięśnia czworogłowego uda.
- Często ograniczona zdolność wyprostu i/lub zgięcia, z bólem występującym w skrajnych zakresach ruchu.
- W przypadku ostrych urazów:
- obecność płynu wewnątrz stawu lub wysięku w stawie kolanowym w obserwacji wzrokowej i badaniu palpacyjnym, z towarzyszącym chełbotaniem („tańcząca” rzepka)
- hemartroza (krew w jamie stawowej) zwykle rozwija się w ciągu godziny od urazu
- często w ciągu 12–24 godzin rozwija się obrzęk okołostawowy tkanek miękkich, który może mieć też charakter nawrotowy.
- Ból przy palpacji wzdłuż bocznej lub przyśrodkowej okolicy jamy stawowej.
- Występuje u 80% pacjentów z urazem łąkotki.4
- Ocena możliwych współwystępujących urazów:
- patologie pozastawowe (m.in. stawu biodrowego i kręgosłupa, zmiany mięśniowe)
- niestabilność aparatu więzadłowego (więzadła poboczne, więzadła krzyżowe)
- patologie stawu rzepkowo-udowego
- inne patologie wewnątrzstawowe (chrząstka, szpik kostny).
Badanie stabilności bocznej stawu kolanowego
- Badanie rozwarcia przyśrodkowego i bocznego w pełnym wyproście i w zgięciu pod kątem 20o.
Badanie urazów więzadeł krzyżowych w stawie kolanowym
- Najbardziej czuły i swoisty w kierunku zerwania więzadła krzyżowego przedniego jest test Lachmana.
Badania łąkotki
- Mogą dawać wyniki fałszywie ujemne.
- Ocena bólu przez pacjenta w ramach wywiadu lekarskiego wydaje się bardziej odpowiednia do oszacowania konieczności wykonania badania RM niż badanie fizykalne.5
Test McMurraya
- Pacjent leży na plecach, badana kończyna zgięta pod kątem 90o w stawach kolanowym i biodrowym. Jedną ręką objać staw kolanowy, dzięki czemu można palpacyjnie zbadać jamę stawową po obu stronach. Drugą ręką chwycić piętę od dołu.
- Badanie łąkotki przyśrodkowej:
- bierny wyprost stawu kolanowego przy jednoczesnym utrzymaniu odwiedzenia podudzia w rotacji zewnętrznej.
- Badanie łąkotki bocznej:
- bierny wyprost stawu kolanowego przy jednoczesnym utrzymaniu podudzia w rotacji wewnętrznej i przywiedzeniu.
- Badanie łąkotki przyśrodkowej:
- Wynik dodatni:
- słyszalne lub wyczuwalne trzaski
- wyraźna reakcja obronna lub silny ból nad badaną łąkotką.
- Czułość:
- 60–70%.6
Test Apleya
- Pacjent leży w pozycji na brzuchu z kolanem zgiętym pod kątem 90o. Osoba wykonująca badanie unieruchamia staw kolanowy na kozetce. Następnie dociska kolano prosto do dołu wzdłuż podudzia (w osi goleni).
- Badanie łąkotki przyśrodkowej:
- rotacja podudzia na zewnątrz.
- Badanie łąkotki bocznej:
- rotacja podudzia do wewnątrz.
- Badanie łąkotki przyśrodkowej:
- Wynik dodatni:
- ból lub przeskakiwanie nad badaną łąkotką.
- Czułość:
- 60–70%.3
Test Thessaly'ego
- Pacjent staje na jednej nodze.
- Najpierw po stronie zdrowej nogi, aby przyzwyczaić pacjenta do tej pozycji i stworzyć podstawę do porównania.
- Badający podpiera pacjenta, trzymając go za wyciągnięte ręce, podczas gdy pacjent obraca kolano i tułów do wewnątrz i na zewnątrz 3 razy, zginając kolano najpierw do kąta 5o, a następnie do kąta 20o.
- Wynik dodatni:
- ból wzdłuż bocznej lub przyśrodkowej okolicy jamy stawowej.
- Czułość:
- 89%.
- Swoistość:
- 97% przy urazach łąkotki przyśrodkowej i 92–96% przy urazach łąkotki bocznej.7
Diagnostyka u specjalisty
- Przy podejrzeniu wewnątrzstawowego uszkodzenia kolana należy wykonać RM:
- wysoka trafność diagnostyczna: 90–93%
- potwierdzenie klinicznego podejrzenia uszkodzenia łąkotki
- uwidocznienie innych patologii wewnątrzstawowych.
- Zalecane zdjęcie rentgenowskie stawu kolanowego w 2 płaszczyznach:
- dostarcza informacji o współwystępujących urazach kości
- uwidocznienie zmian zwyrodnieniowych:
- zdjęcia rentgenowskie pod obciążeniem mogą dostarczyć dodatkowych informacji na temat stanu jamy stawowej lub chrząstki stawowej
- w badaniu rentgenowskim do oceny jamy stawowej zalecane jest obciążenie pod kątem 45o w projekcji przednio-tylnej w pozycji Rosenberga.
Wskazania do skierowania do specjalisty
- Ostra blokada stawu, hemartroza.
- Subiektywne odczucie niestabilności.
- Silny ból lub obrzęk, który utrudnia wykonywanie codziennych czynności.
Lista kontrolna przy skierowaniu do specjalisty
Uraz łąkotki
- Cel skierowania
- Diagnostyka potwierdzająca? Leczenie chirurgiczne?
- Wywiad lekarski
- Czas trwania i początek? Uraz?
- Ból? Sytuacje wywołujące ból? Obrzęk? Wysięk? Blokada stawu?
- Przebieg i rozwój choroby? Uporczywe dolegliwości?
- Inne istotne choroby współwystępujące?
- Regularnie przyjmowane leki?
- Skutki: upośledzenie czynności? Niezdolność do pracy?
- Badanie fizykalne
- Tkliwość w okolicy jamy stawowej? Obrzęk? Ból lub trzeszczenie łąkotki podczas rotacji kolana? Zmniejszona mobilność?
- Stabilność boczna (więzadła poboczne)?
- Test szuflady (więzadło krzyżowe)?
- Badania uzupełniające
- RM i RTG stawu kolanowego? Wynik?
Leczenie
Cele leczenia
- Łagodzenie bólu.
- Poprawa funkcji stawu kolanowego.
- Zapobieganie wtórnej chorobie zwyrodnieniowej stawów.
Ogólne informacje o leczeniu
- Leczenie chirurgiczne jest zalecane w przypadku ostrych uszkodzeń łąkotki w wyniku urazu.
- W przypadku mniej rozległego urazowego rozerwania łąkotki można podjąć próbę leczenia zachowawczego.
- Warunkiem koniecznym są jedynie niewielkie dolegliwości i izolowane uszkodzenie łąkotki bez innych współwystępujących urazów.
- Rozerwanie łąkotki stanowi potencjalne ryzyko rozwoju gonartrozy.
- W przypadku współwystępującej gonartrozy należy preferować leczenie zachowawcze urazów łąkotki w stosunku do leczenia chirurgicznego.8
- Wyjątek stanowią ostre urazy lub blokada stawu kolanowego.
Zalecenia dla pacjentów
- W fazie ostrej należy chłodzić i układać kolano wyżej oraz odpoczywać. Stosować bandaż elastyczny. Można obciążać staw. W razie potrzeby należy korzystać ze sprzętu ułatwiającego poruszanie się. Ważne są ćwiczenia ruchowe.
- Trening pooperacyjny jest niezbędny do szybkiego powrotu do zdrowia.
- Przede wszystkim trening mięśnia czworogłowego w celu stabilizacji stawu kolanowego.
Farmakoterapia
- W ostrej fazie ból mogą złagodzić paracetamol lub NLPZ:
- paracetamol: 1 g co 6 godzin, maks. 4000 mg na dobę
- ibuprofen: 1200 mg jako dawka początkowa, następnie 1800–2400 mg na dobę w 3–4 dawkach
- naproksen: 375–500 mg jako dawka początkowa, następnie 750–1000 mg na dobę w 2 dawkach.
- Niektórzy autorzy za preferowany lek uznają paracetamol.9
- W świetle metaanalizy z 2015 roku, paracetamol wydaje się mieć niewystarczające działanie przeciwbólowe.10
- NLPZ należy stosować jak najkrócej ze względu na profil działań niepożądanych ze strony układu sercowo-naczyniowego, nerek i układu mięśniowo-szkieletowego.11
Leczenie zachowawcze
- Próbę pierwotnego leczenia zachowawczego po uszkodzeniu łąkotki można podjąć u:
- pacjentów z ujemnymi klinicznymi objawami uszkodzenia łąkotki, ale z widocznymi zmianami w łąkotce w badaniu RM
- objawowych pacjentów ze zmianami zwyrodnieniowymi stawów (stopnia 3. i 4. w badaniu radiologicznym według klasyfikacji Kellgrena-Lawrence'a) bez objawu blokady
- należy zastrzec, że choć prawdopodobieństwo powodzenia tego leczenia wynosi około 70%, przeprowadzenie interwencji chirurgicznej w miejsce leczenia zachowawczego również może prowadzić do pomyślnego wyniku klinicznego.
- Fizjoterapia na ogół nie pomaga w leczeniu urazów łąkotki.
- Pomocne jest jednak skorygowanie złej postawy lub niefizjologicznego wzorca chodu, poprawa mobilności oraz wzmocnienie mięśni otaczających i stabilizujących kolano.
- U pacjentów z chorobą zwyrodnieniową stawów i urazem łąkotki, sama fizjoterapia prowadzi do równie korzystnych wyników, co fizjoterapia w połączeniu z operacją łąkotki.12
- Utrata masy ciała u pacjentów z nadwagą zmniejsza ból i ryzyko choroby zwyrodnieniowej stawów.13
Leczenie chirurgiczne
- Wskazania do leczenia chirurgicznego:
- blokada stawu kolanowego
- również w przypadku zwyrodnieniowego uszkodzenia łąkotki i/lub zmian zwyrodnieniowych chrząstki o wyższym stopniu zaawansowania
- urazowe uszkodzenia łąkotki
- utrzymujące się dolegliwości łąkotki pomimo leczenia zachowawczego.
- blokada stawu kolanowego
- Wskazania do (częściowej) resekcji łąkotki:
- pęknięcia łąkotki w strefie białej
- jest to położona najbardziej wewnętrznie (oddalona od torebki stawowej) 1/3 część łąkotki, która nie jest unaczyniona
- niestabilny staw kolanowy (niestabilność przednio-tylna lub przyśrodkowo-boczna)
- szpotawość lub koślawość z towarzyszącym uszkodzeniem chrząstki stopnia 3. i 4.
- nienaprawialne pęknięcia typu „rączka od wiaderka”
- złożone pęknięcia łąkotki, które sięgają do strefy 1 według Coopera (w pobliżu podstawy lub przejścia łąkotka-błona maziowa)
- silne zmiany zwyrodnieniowe lub uszkodzenia mechaniczne łąkotki.
- pęknięcia łąkotki w strefie białej
- Wskazania do szycia łąkotki:
- niestabilny staw kolanowy w połączeniu ze stabilizacją więzadła
- preferowana opcja u młodszych pacjentów lub u osób bez zmian zwyrodnieniowych
- pęknięcia łąkotki w strefie R-R lub R-W
- czerwono-czerwone (R-R) lub czerwono-białe (R-W) strefy to odpowiednio obwodowa (w pobliżu torebki stawowej) i środkowa 1/3 część łąkotki; strefy te są lepiej unaczynione niż najbardziej wewnętrzna część łąkotki, mogą więc lepiej się goić
- stabilny staw kolanowy.
- Szycie łąkotki:
- zasadniczo jest to preferowana opcja pod warunkiem odpowiedniego ukrwienia, które zapewnia lepsze gojenie (zewnętrzna 1/3 część łąkotki)
- zszycie łąkotki wiąże się z wyższym odsetkiem operacji rewizyjnych niż częściowa resekcja, ale długoterminowe rokowanie jest lepsze, mniejsze jest też zwyrodnienie chrząstki stawowej.14
- zasadniczo jest to preferowana opcja pod warunkiem odpowiedniego ukrwienia, które zapewnia lepsze gojenie (zewnętrzna 1/3 część łąkotki)
- Resekcja uszkodzonej łąkotki15:
- usuwa się jak najmniejszy fragment łąkotki (częściowa resekcja), aby zachować choć część jej funkcji amortyzacyjnej
- częściowa resekcja łąkotki goi się szybciej i daje lepszy wynik funkcjonalny w krótszej perspektywie, ale szycie daje lepsze rokowanie długoterminowe14
- całkowitą meniscektomię wykonuje się rzadko.
- Przeszczep łąkotki:
- brak jasnych zaleceń dotyczących wskazań
- możliwa opcja przy całkowitym zaniku łąkotki i towarzyszących mu dolegliwościach
- alloprzeszczep świeżo mrożony (fresh frozen allografts) wydaje się bardziej korzystny niż alloprzeszczep łąkotki liofilizowanej.16
- brak jasnych zaleceń dotyczących wskazań
- Zabieg implantacji kolagenowej łąkotki po częściowej resekcji łąkotki:
Postępowanie pooperacyjne
- Informacje ogólne:
- w ciągu pierwszego miesiąca szczególnie ważne jest ograniczenie obciążenia osiowego i ruchów obrotowych
- następnie włącza się trening ruchowy i ćwiczenia wzmacniające.
- Częściowa meniscektomia:
- chłodzenie i układanie kolana powyżej poziomu serca
- przez pierwszy tydzień należy korzystać z kul łokciowych
- powrót do obciążenia w miarę jego tolerancji
- orteza stawu kolanowego na ogół nie jest potrzebna.
- Szycie łąkotki:
- jak wyżej, ale pełne obciążanie należy opóźnić o co najmniej 4–6 tygodni
- należy ograniczyć ruchy kolana, zwłaszcza pełne zgięcie, aby zmniejszyć obciążenie operowanego obszaru
- przez co najmniej 2 miesiące po operacji nie należy uprawiać sportów wymagających ruchów skrętnych kolana (piłka nożna, piłka ręczna, koszykówka, narciarstwo, itp.)
- konieczność stosowania ortezy po szyciu łąkotki zależy od poziomu aktywności pacjenta i stanu operowanej tkanki.
Fizjoterapia
- Zarówno po leczeniu chirurgicznym, jak i zachowawczym, stosuje się rehabilitację prowadzoną przez fizjoterapeutę.
- Celem fizjoterapii jest stabilizacja mięśniowa stawu kolanowego, trening propriocepcji i szybki rozwój fizjologicznego wzorca chodu.
Przebieg, powikłania i rokowanie
Przebieg
- Powrót do aktywności sportowej po leczeniu chirurgicznym1:
- po częściowej meniscektomii: po 2–3 tygodniach
- po szyciu łąkotki: po 6–8 tygodniach.
- Brak skuteczności leczenia zachowawczego w 25–33% przypadków.
- Pacjenci, u których leczenie zachowawcze zakończyło się niepowodzeniem, mogą osiągnąć taki sam efekt terapeutyczny po interwencji chirurgicznej, jak pacjenci, u których zastosowano pierwotne leczenie chirurgiczne.
Powikłania
Operacyjne
- Uszkodzenie nerwu udowo-goleniowego.
- Uszkodzenie nerwu strzałkowego.
- Uraz nerwu piszczelowego.
- Uraz naczyń podkolanowych.
- Ryzyko zakażenia.
- Ryzyko związane ze znieczuleniem.
Funkcjonalne
- Wtórna gonartroza
- Gonartroza rozwija się u 88% pacjentów po meniscektomii.19
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
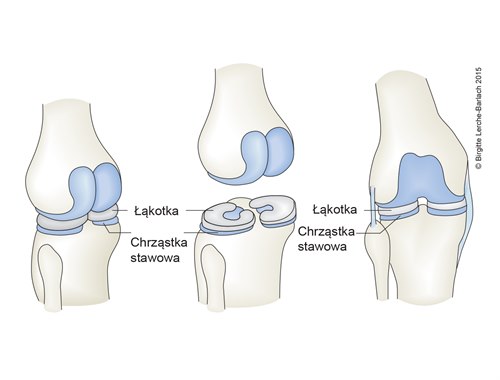
Łąkotki, przegląd
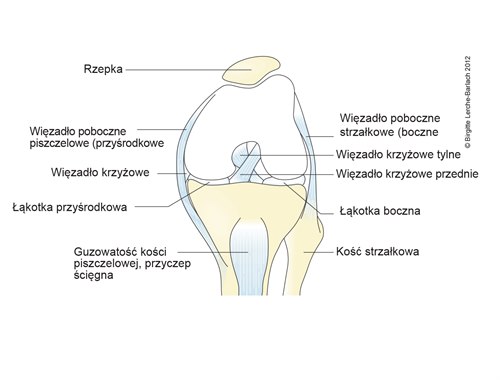
Zgięte lewe kolano, widok z przodu
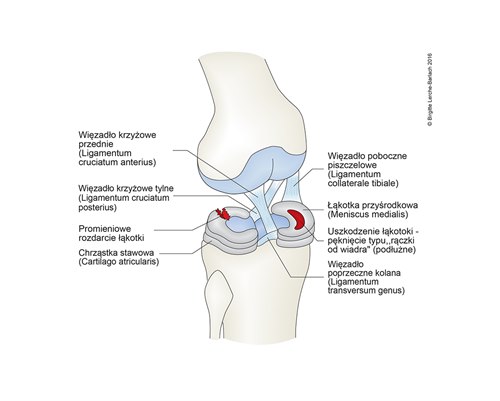
Kolano z więzadłem krzyżowymi, łąkotką i więzadłem pobocznym
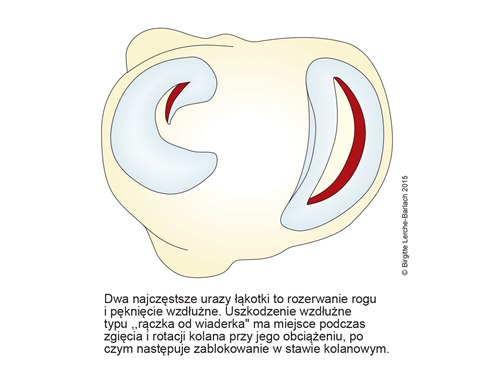
Uszkodzenie łąkotki: rozerwanie rogu i pęknięcie typu „rączka od wiaderka”

Rodzaje uszkodzenia łakotki
Źródła
Piśmiennictwo
- Baker BS. Meniscus injuries. Medscape. Last updated 2018 Oct 12. emedicine.medscape.com
- Englund M, Guermazi A, Gale D, et al. Incidental meniscal findings on knee MRI in middle-aged and elderly persons. N Engl J Med. 2008; 359: 1108-15. New England Journal of Medicine
- Hegedus EJ, Cook C, Hasselblad V, et al. Physical examination tests for assessing a torn meniscus in the knee: a systematic review with meta-analysis. J Orthop Sports Phys Ther. 2007; 37(9): 541-50. www.ncbi.nlm.nih.gov
- Eren OT. The accuracy of joint line tenderness by physical examination in the diagnosis of meniscal tears. Arthroscopy. 2003 Oct; 19(8) :850-4. www.ncbi.nlm.nih.gov
- Scholten RJPM, Devillè WLJM, Opstelten W, et al. The accuracy of physical diagnostic tests for assessing meniscal lesions of the knee, A meta-analysis. J Fam Pract. 2001; 50: 938-44. PubMed
- Lee JH, Lim YJ, Kim KB, et al. Arthroscopic pullout suture repair of posterior root tear of the medial meniscus: radiographic and clinical results with a 2-year follow-up. Arthroscopy. 2009 Sep; 25(9): 951-8. www.ncbi.nlm.nih.gov
- Karachalios T, Hantes M, Zibis AH, et al. Diagnostic accuracy of a new clinical test (the Thessaly test) for early detection of meniscal tears. J Bone Joint Surg Am. 2005; 87: 955-62. PubMed
- Siemieniuk RAC, Harris IA, Agoritsas T, et al. Arthroscopic surgery for degenerative knee arthritis and meniscal tears. BMJ. 2017; 357: j1982. doi:10.1136/bmj.j1982 DOI
- Bergenstock M, Min W, Simon AM, et al. A comparison between the effects of acetaminophen and celecoxib on bone fracture healing in rats. J Orthop Trauma. 2005; 19: 717-23. PubMed
- Machado GC, McLachlan A. Efficacy and safety of paracetamol for spinal pain and osteoarthritis: systematic review and meta-analysis of randomised placebo controlled trials. BMJ. 2015; 350: h1225. www.bmj.com
- O'Connor JP, Lysz T. Celecoxib, NSAIDs and the skeleton. Drugs Today (Barc). 2008; 44: 693-709. PubMed
- Katz JN, Brophy RH, Chaisson CE, et al. Surgery versus physical therapy for a meniscal tear and osteoarthritis. N Engl J Med. 2013; 368: 1675-84. New England Journal of Medicine
- Teichtahl AJ, Wluka AE1, Wang Y, et al. The longitudinal relationship between changes in body weight and changes in medial tibial cartilage, and pain among community-based adults with and without meniscal tears. Ann Rheum Dis. 2014; 73(9): 1652-8. www.ncbi.nlm.nih.gov
- Paxton ES, Stock MV, Brophy RH. Meniscal repair versus partial meniscectomy: a systematic review comparing reoperation rates and clinical outcomes. Arthroscopy. 2011; 27: 1275-88. PubMed
- Beaufils P, Hulet C, Dhénain M, et al. Clinical practice guidelines for the management of meniscal lesions and isolated lesions of the anterior cruciate ligament of the knee in adults. Orthop Traumatol Surg Res. 2009; 95: 437-42. PubMed
- Verdonk PC, Verstraete KL, Almqvist KF, et al. Meniscal allograft transplantation: long-term clinical results with radiological and magnetic resonance imaging correlations. Knee Surg Sports Traumatol Arthrosc. 2006; 14(8): 694-706. www.ncbi.nlm.nih.gov
- Baek J, et al. Repair of Avascular Meniscus Tears with Electrospun Collagen Scaffolds Seeded with Human Cells. Tissue Eng Part A. 2016 Mar; 22(5-6): 436-48. doi: 10.1089/ten.TEA.2015.0284. Epub 2016 Mar 3 www.ncbi.nlm.nih.gov
- Monllau JC, Gelber PE, Abat F, et al. Outcome after partial medial meniscus substitution with the collagen meniscal implant at a minimum of 10 years' follow- up. Arthroscopy. 2011; 27(7): 933-43. www.ncbi.nlm.nih.gov
- Stein T, Mehling AP, Welsch F, et al. Long-term outcome after arthroscopic meniscal repair versus arthroscopic partial meniscectomy for traumatic meniscal tears. Am J Sports Med. 2010; 38(8): 1542-8. www.ncbi.nlm.nih.gov
Opracowanie
- Michał Sutkowski (recenzent)
- Tomasz Tomasik (redaktor)
- Lino Witte (recenzent/redaktor)
- Caroline Beier (recenzent/redaktor)
