Streszczenie
- Definicja: Złamanie dużego i/lub pozostałych palców stopy.
- Częstość występowania: Drugie najczęstsze złamanie stopy, zapadalność w ciągu roku wynosi 40/100 000 mieszkańców.
- Objawy: Bezpośredni uraz, skręcenie, uraz spowodowany zmiażdżeniem.
- Wyniki: Obrzęk, ból i zasinienie, ewentualnie przemieszczenie.
- Diagnostyka: Badanie przedmiotowe, RTG.
- Terapia: Zwykle leczenie zachowawcze, korekcja chirurgiczna w przypadku złamań wewnątrzstawowych lub z przemieszczeniem.
Informacje ogólne
Definicja
- Złamanie paliczka dalszego lub bliższego (duży palec stopy, paluch - hallux).
- Złamanie paliczka dalszego, środkowego lub bliższego (pozostałe palce stopy).
- Zwykle tylko minimalne przemieszczenie, dlatego możliwe jest leczenie zachowawcze.1-2
- <5% przypadków z przemieszczeniem >2 mm.3
- Duży palec stopy jest z biomechanicznego punktu widzenia najważniejszy dla zachowania równowagi i utrzymania ciężaru ciała.
- Złamanie dużego palca stopy wiąże się z większą zachorowalnością niż złamanie innych palców stopy.4
Epidemiologia
- Stosunkowo częste złamania.
- 10% złamań leczonych przez lekarzy pierwszego kontaktu.5
- Roczna zapadalność ok. 40/100 000:
- w 40% duży palec stopy
- w 30 % inny palec stopy.
Rozważania diagnostyczne
- Urazy powodujące złamania palców stóp mogą jednocześnie prowadzić do urazów więzadeł, ścięgien, sąsiednich kości i tkanek miękkich.
- Przydatne jest badanie całej stopy.
- Mnogie złamania palców stóp występują u 6% pacjentów.
Czynniki predysponujące
- Urazy:
- często działa siła osiowa (np. uderzenie w palec stopy)
- urazy przy grze w piłkę nożną u dzieci są najczęstszą przyczyną złamań dużego palca stopy6
- urazy w wyniku zmiażdżenia przez spadający przedmiot.
- często działa siła osiowa (np. uderzenie w palec stopy)
- Możliwe są złamania przeciążeniowe palców stóp:
- zazwyczaj przyśrodkowa podstawa paliczka bliższego
- najczęstsze u sportowców
- stopniowy początek.
- Mocowanie ścięgien zginaczy i prostowników do proksymalnych odcinków paliczków dystalnych.
- Siła rozciągająca ścięgna może prowadzić do przemieszczenia małych fragmentów kości.
ICD-10
- S92 Złamanie stopy z wyjątkiem stawu skokowego.
- S92.4 Złamanie palucha.
- S92.5 Złamanie innego palca stopy.
Diagnostyka
Kryteria diagnostyczne
- Wywiad lekarski i badanie fizykalne dostarczają wskazówek.
- Badanie pod kątem pewnych klinicznych objawów złamania (patrz sekcja Badanie fizykalne).
- W razie wątpliwości diagnozę potwierdza RTG.
Diagnostyka różnicowa
- Dna moczanowa.
- Stłuczenia.
- Zwichnięcie.
Wywiad lekarski
- Zapytanie o mechanizm wypadku/urazu.
Badanie fizykalne
- Zlokalizowany obrzęk, ból i zasinienie, ewentualnie zwichnięcie.
- Ból punktowy i pośredni (ucisk osiowy, w kierunku wzdłużnym palca).
- Sprawdzenie, czy nie występują powikłania:
- zaburzenia krążenia
- uszkodzenia skóry (ryzyko martwicy skóry?)
- krwiaki podpaznokciowe i inne urazy paznokci
- często w przypadku złamania dużego palca stopy.
- Pewne kliniczne objawy złamania:
- niewspółosiowość kości
- trzeszczenie
- patologiczna mobilność
- widoczne fragmenty kości w przypadku otwartego urazu.
Diagnostyka w POZ lub u specjalisty
RTG
- Obrazowanie w dwóch płaszczyznach.
- Wskazane głównie w przypadku urazów dużego palca stopy i skomplikowanych urazów (np. otwarte złamanie) małych palców stóp.
- Potwierdzenie diagnozy i klasyfikacji złamania:
- złamanie zewnątrz- lub wewnątrzstawowe
- złamania wewnątrzstawowe z gorszym rokowaniem5
- ilość fragmentów.
- złamanie zewnątrz- lub wewnątrzstawowe
- U dzieci możliwe jest uszkodzenie nasad.7
- Zazwyczaj nie jest konieczne wykonywanie zdjęć kontrolnych po wygojeniu.
Wskazania do skierowania do specjalisty
- U dzieci w przypadku uszkodzenia nasady złamanie powinno zostać ocenione przez specjalistę.
- Otwarte złamania.
- Złamania dużego palca stopy powinny być zwykle leczone przez specjalistę, zwłaszcza jeśli wystąpią powikłania, takie jak:
- zmiany w krążeniu krwi
- urazy paznokci
- złamania wewnątrzstawowe.
Leczenie
Cele leczenia
- Przywrócenie prawidłowego funkcjonowania.
Ogólne informacje o leczeniu
- Pierwsza pomoc:
- chłodzenie, unieruchomienie, uniesienie i łagodzenie bólu (w razie potrzeby NLPZ).
- Nie istnieją oparte na dowodach wytyczne dotyczące leczenia złamań palców stóp.
- Przyjęty jest ogólny konsensus, że leczenie zachowawcze większości złamań może być przeprowadzone z dobrymi wynikami.
Leczenie chirurgiczne
- Wskazania8:
- istotne odchylenia osi
- otwarte złamania
- przemieszczenie wewnątrzstawowe >2 mm
- należy rozważyć korektę chirurgiczną, szczególnie w przypadku paliczków dużego palca, ze względu na ich ważną funkcję biomechaniczną5
- u dzieci w razie potrzeby w przypadku uszkodzenia także nasady.
- Częstość występowania:
Terapia zachowawcza
- Złamanie dużego palca stopy:
- opatrunek gipsowy marszowy z podparciem dla palców, który wystaje poza palec I, lub niska ortezą typu Walker 2 do 4 tygodni9
- następnie obuwie z twardą podeszwą
- pełne obciążenie dostosowane do bólu.
- Złamanie małego palca stopy:
- przymocowanie plastrem do zdrowych sąsiednich palców (plastrowanie), w razie potrzeby dodatkowa sztywna podeszwa7
- od 3 do 6 tygodni, w zależności od nasilenia bólu.
- Krwiak podpaznokciowy:
- dekompresja w celu złagodzenia bólu10
- np. trepanacja (przebicie paznokcia) za pomocą kaniuli
- po upływie >24 godzin krwiak jest już zorganizowany i nie można go drenować.
- dekompresja w celu złagodzenia bólu10
- Przemieszczone złamania małych palców stóp:
- próba repozycji przez trakcję osiową.
Przebieg, powikłania i rokowanie
Powikłania
- Zapalenie kości i szpiku w przypadku złamań otwartych.
- Staw rzekomy.
- Utrzymujący się ból po wyleczeniu.
- Ograniczenia ruchomości.
- Zaburzenie chodu.
- Pourazowa choroba zwyrodnieniowa stawów.
Rokowanie
- W większości przypadków możliwe jest leczenie zachowawcze z dobrym rokowaniem.6
- Wyniki są również ogólnie dobre w przypadku złamań wymagających leczenia chirurgicznego.6
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
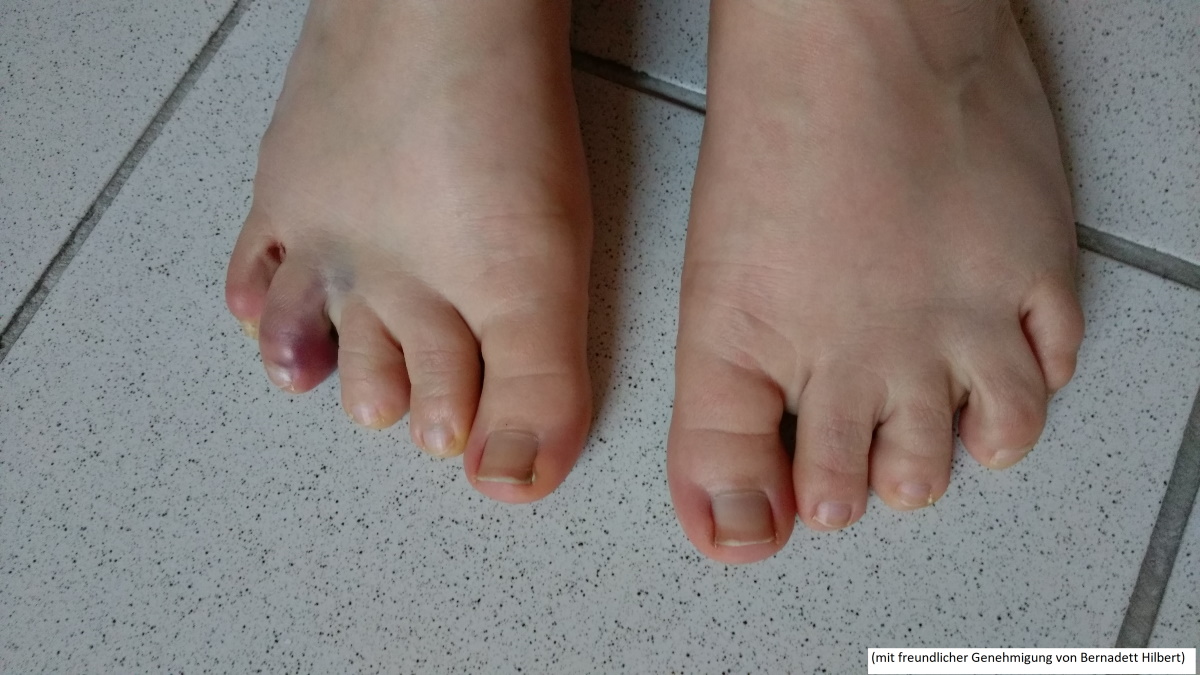
Złamanie 4. paliczka środkowego po prawej stronie
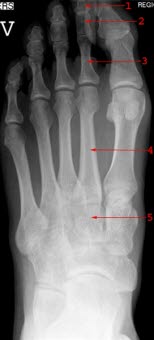
zdjęcie AP prawidłowej stopy: (1) Kość sześcienna (os cuboideum), (2) Kość klinowata boczna (os cuneiforme laterale), (3) Kość klinowata pośrednia (os cuneiforme intermedium), (4) Kość klinowata przyśrodkowa (os cuneiforme mediale), (5) Kość łódkowata (os naviculare)
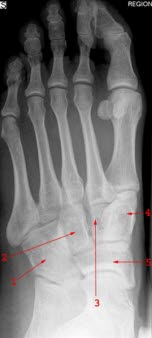
zdjęcie AP normalnej stopy: (1) Paliczek dystalny, (2) Paliczek środkowy, (3) Paliczek proksymalny, (4) II kość śródstopia (os metatarsale II), (5) Kość łódkowata (os naviculare)
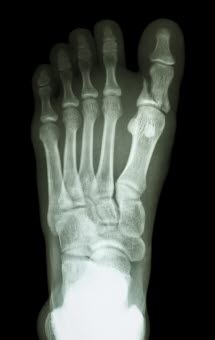
Złamanie pierwszego paliczka proksymalnego
Źródła
Piśmiennictwo
- Bica D, Sprouse RA, Armen J. Diagnosis and management of common foot fractures. Am Fam Physician 2016 Feb 1; 93(3): 183-91. PubMed
- Mittlmeier T, Haar P. Sesamoid and toe fractures. Injury. 2004;35(suppl 2): SB87–SB97. www.ncbi.nlm.nih.gov
- Van Vliet-Koppert ST, Cakir H, Van Lieshout EM, et al. Demographics and functional outcome of toe fractures. J Foot Ankle Surg 2011; 50(3): 307-10. www.ncbi.nlm.nih.gov
- Schnaue-Constantouris EM, Birrer RB, Grisafi PJ, Dellacorte MP. Digital foot trauma: emergency diagnosis and treatment. J Emerg Med 2002;22: 163-70. PubMed
- Hatch RL, Hacking S. Evaluation and management of toe fractures. Am Fam Physician 2003; 68: 2413-8. PubMed
- Petnehazy T, Schalamon J, Hartwig C, et al. Fractures of the hallux in children. Foot Ankle Int 2015; 36(1): 60-3. www.ncbi.nlm.nih.gov
- Eiff MP, Hatch R, Calmbach WL. Fracture management for primary care. 2d ed. Philadelphia: Saunders, 2003.
- Eves TB, Oddy MJ. Do Broken Toes Need Follow-Up in the Fracture Clinic?. J Foot Ankle Surg 2016; 55(3): 488-91. www.ncbi.nlm.nih.gov
- Bica D, Sprouse RA, Armen J. Rozpoznawanie i leczenie częstych złamań w obrębie stopy. Medycyna Praktyczna. https://www.mp.pl/medycynarodzinna/artykuly/199436,rozpoznawanie-i-leczenie-czestych-zlaman-w-obrebie-stopy,1 (dostep: 6.02.2024)
- Armagan OE, Shereff MJ. Injuries to the toes and metatarsals. Orthop Clin North Am 2001; 32: 1-10. PubMed
Opracowanie
- Honorata Błaszczyk (recenzent)
- Tomasz Tomasik (redaktor)
- Lino Witte (recenzent/redaktor)
