Streszczenie
- Definicja: Różyczka to choroba zakaźna charakteryzująca się wysypką, gorączką i powiększeniem węzłów chłonnych, wywoływana przez wirus różyczki.
- Epidemiologia: Wirus występuje na całym świecie; dzięki szczepieniom choroba jest bardzo rzadka.
- Objawy: Nieznaczna gorączka, złe samopoczucie i objawy przeziębienia, następnie wysypka skórna. Często powiększone węzły chłonne szyjne, zauszne i karkowe. Możliwe objawy zapalenia spojówek.
- Badanie fizykalne: Bladoczerwona, plamisto–grudkowa wysypka 1–4 dni po wystąpieniu pierwszych objawów. Zwykle rozprzestrzenia się z twarzy na tułów, a następnie na kończyny. Wrodzona embriopatia różyczkowa w przypadku zakażenia w czasie ciąży, zwłaszcza, gdy zakażenie nastąpiło do 12. tygodnia ciąży.
- Diagnostyka: Jako badania uzupełniające należy wykonać PCR lub badania serologiczne.
- Leczenie: Brak skutecznego leczenia przeciwwirusowego. W ramach profilaktyki stosuje się szczepienia.
Informacje ogólne
Definicja
- Różyczka (rubella) to choroba zakaźna charakteryzująca się wysypką, gorączką i powiększeniem węzłów chłonnych, wywoływana przez wirus różyczki.
- W czasie ciąży różyczka może doprowadzić do poronienia lub ciężkiego uszkodzenia płodu.
Epidemiologia
- Wirus różyczki występuje endemicznie na całym świecie.
- W populacjach nieszczepionych 80–90% zakażeń występuje w dzieciństwie. Szczepienia doprowadziły do znacznego zmniejszenia zachorowalności na różyczkę na całym świecie.
- W Polsce ostatnia epidemia wyrównawcza w 2013 roku dotyczyła głównie młodych mężczyzn, który nie byli objęci obowiązkowymi szczepieniami przeciwko różyczce w latach 90. XX wieku.1
Etiologia i patogeneza
- Zakażenie wywołane przez wirus różyczki – wirus RNA z rodziny togawirusów (Togaviridae).
- Ludzie są jedynym rezerwuarem wirusów różyczki.
- Około 50% zakażeń pozostaje niezauważonych.
Patogeneza
- Transmisja następuje drogą kropelkową.
- Wirusy różyczki są umiarkowanie zakaźne (R0 w Europie 3–8).
- Okres inkubacji wynosi 14–21 dni.
- Wirusy różyczki rozprzestrzeniają się i namnażają w tkance limfoidalnej w nosogardle i górnych drogach oddechowych, po czym wiremia prowadzi do zakażenia ogólnoustrojowego obejmującego wiele narządów, w tym ewentualnie łożysko.
- Zakaźność dla otoczenia występuje od 1 tygodnia przed do 1 tygodnia po wystąpieniu wysypki.
- Osoby zakażone wydalają wysokie stężenia wirusa różyczki poprzez wydzieliny z nosa i gardła.
- Dzieci z zespołem różyczki wrodzonej (congenital rubella syndrome – CRS) mogą wydalać wirusa różyczki przez drogi oddechowe i przez mocz przez okres powyżej 12 miesięcy (50% do 6 miesięcy, niektóre do 2 lat).
Patogeneza w zespole różyczki wrodzonej
- Uszkodzenie płodu jest wieloczynnikowe i wynika z uszkodzenia komórek przez wirusy różyczki oraz ich wpływu na dzielące się komórki.
- Zakażenie łożyska następuje w związku z wiremią matki, a wirus dostaje się drogą krwionośną do krążenia płodowego.
- Częstość i ciężkość uszkodzeń płodu zależy od okresu zakażenia w ciąży.
- W ciągu pierwszych 12 tygodni ciąży ryzyko wystąpienia CRS jest bardzo wysokie, jeśli matka jest zakażona różyczką. Uszkodzenia obserwuje się nawet u 90% płodów.
- Od 13. do 16. tygodnia ciąży ryzyko uszkodzenia płodu znacznie się zmniejsza.
- Od 20. tygodnia ciąży uszkodzenie płodu zdarza się w wyjątkowych przypadkach.
Czynniki predysponujące
- Brak szczepień (MMR).
- Kontakt z osobami (materiałem zakaźnym) w ostrej fazie zakażenia.
ICD–10
- B06 Różyczka.
- B06.0 Różyczka z powikłaniami neurologicznymi.
- B06.8 Różyczka z innymi powikłaniami.
- B06.9 Różyczka bez powikłań.
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie kliniczne często jest trudne. Inne choroby wirusowe mogą powodować wystąpienie objawów podobnych do różyczki, dlatego w przypadku podejrzenia należy wykonać badanie PCR lub badanie serologiczne.
Diagnostyka różnicowa
- Różyczka może być trudna do odróżnienia od innych chorób przebiegających z wysypką:
- Alergiczna wysypka skórna.
Wywiad lekarski
- Czy pacjent otrzymał 1 czy 2 szczepienia MMR, a jeśli tak, to kiedy i czy odstępy między szczepieniami wynosiły ≥4 tygodnie?
- W fazie prodromalnej często występuje stan podgorączkowy, zapalenie spojówek (bez światłowstrętu), katar i ból głowy.
- Powiększenie węzłów chłonnych, zwłaszcza karkowych i zausznych występujące 1 dzień przed pojawieniem się osutki - może być jedynym objawem zakażenia i utrzymywać się kilka tygodni.
- Następnie pojawia się drobnoplamista, plamista lub plamisto–grudkowa wysypka, która zaczyna się na twarzy, rozprzestrzenia na ciało i kończyny i ustępuje po 1–3 dniach, nie pozostawiając przebarwień. Może wystąpić nieznaczne łuszczenie się skóry.
- U dzieci często obecna jest tylko wysypka, natomiast u dorosłych częściej występują objawy prodromalne oraz bóle i zapalenia stawów.
- Aż do 50% zakażeń przebiega bezobjawowo lub skąpoobjawowo.
- Kobiety w ciąży z wysypką niejasnego pochodzenia, zawsze powinny być badane w kierunku różyczki, jeśli nie były zaszczepione.
Badanie fizykalne
- Zapalenie spojówek.
- Zaczerwienienie gardła.
- Bladoczerwona, plamisto-grudkowa wysypka 1–4 dni po wystąpieniu objawów.
- Wysypka rzadko ma charakter rozlany i występuje wtedy tylko na tułowiu.
- Przenosi się z twarzy na ciało i kończyny, za wyjątkiem dłoni i stóp.
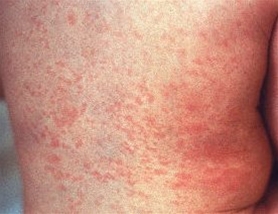 Różyczka, typowa wysypka
Różyczka, typowa wysypka - Utrzymuje się przez 1–3 dni.
- U dzieci wysypka często występuje bez objawów prodromalnych.
- Typowe dla wczesnych stadiów choroby są powiększone węzły chłonne karkowe, szyjne i zauszne.
- Bóle stawów – typowe w przebiegu różyczki u dorosłych kobiet.
Zespół różyczki wrodzonej
- Różyczka w czasie ciąży może prowadzić do zakażenia u płodu, a objawy zależą od tygodnia ciąży, w którym doszło do zakażenia.
- Zakażenie w pierwszej połowie ciąży (im wcześniejsze zakażenie, tym rozleglejsze zmiany)
- Może prowadzić do obumarcia płodu i samoistnego poronienia.
- Uszkodzenia powstałe na etapie organogenezy obejmują zwykle klasyczną triadę z wadami serca (przetrwały przewód tętniczy/drożny przewód Botalla), oczu (zaćma wrodzona, małoocze) i uszu (głuchota spowodowana schorzeniem ucha wewnętrznego) – zespół Gregga.
- Małogłowie, upośledzenie umysłowe.
- Zakażenie w drugiej połowie ciąży
- Od 20. tygodnia ciąży uszkodzenie płodu zdarza się tylko w wyjątkowych przypadkach.
- Najczęściej występuje izolowana głuchota.
- Inne możliwe następstwa to niska waga urodzeniowa, plamica małopłytkowa, hepatosplenomegalia, zapalenie mózgu, zapalenie wątroby, zapalenie mięśnia sercowego lub mikrocefalia.
- Ogólna śmiertelność związana z zespołem różyczki wrodzonej wynosi 15–20%.
- Dzieci z zespołem różyczki wrodzonej mogą wydalać wirusa nawet przez 1 rok.
Badania uzupełniające
- Diagnostyka kliniczna jest w różyczce mało wiarygodna. Z tego powodu w każdym przypadku podejrzenia różyczki należy przeprowadzić diagnostykę laboratoryjną, aby móc podjąć stosowne środki zaradcze w stosunku do osób zakażonych i z wysokim ryzykiem powikłań, jak np. nieszczepione kobiety w ciąży, i jak najszybciej powstrzymać dalsze rozprzestrzenianie się zakażenia.
- Do laboratoryjnego potwierdzenia rozpoznania ostrego zakażenia różyczką dostępne są następujące metody:
- wykrywanie genomu wirusa różyczki poprzez RT–PCR (reakcja łańcuchowa polimerazy z odwrotną transkrypcją) z wymazu z gardła lub moczu (do 5 dni od wystąpienia wysypki).
- test serologiczny (od 5 dni po wystąpieniu objawów)
- wykrywanie przeciwciał IgM w surowicy
- wykrycie znacznego wzrostu (>4–krotnego) miana przeciwciał IgG w 2 próbkach surowicy pobranych w odstępie 10–14 dni i zmierzonych tym samym zestawem testowym.
Diagnostyka laboratoryjna u kobiet w ciąży
- Rozpoznanie na podstawie wyłącznie obrazu klinicznego jest trudne (wiele chorób ma przebieg z wysypką różyczkopodobną). Przy podejrzeniu różyczki u kobiet w ciąży wskazane jest wykonanie badań laboratoryjnych.2
- Diagnostyka laboratoryjna przy podejrzeniu zakażenia różyczką w ciąży powinna być przeprowadzona przede wszystkim metodą PCR.
- Badania serologiczne są badaniami dodatkowymi.
- Wykrycie serokonwersji zalecane tylko wtedy, gdy inne badania nie były możliwe.
- Zalecana ostrożna interpretacja wyniku badania IgM ze względu na możliwe fałszywie dodatnie wyniki z powodu nieswoistych reakcji (np. zakażenie parwowirusem, mononukleozą) lub utrzymywania się IgM po szczepieniu.
- Podejrzenie bezwzględnie wymaga wyjaśnienia poprzez badanie PCR w kierunku wirusa różyczki z wymazu z gardła, moczu i krwi, określenie awidności przeciwciał IgG specyficznych dla wirusa różyczki oraz poprzez wykrycie przeciwciał przeciwko białkom strukturalnym wirusa różyczki w immunoblocie.
- W przypadku wątpliwego lub potwierdzonego zakażenia różyczką u kobiety ciężarnej można przeprowadzić diagnostykę prenatalną u nienarodzonego dziecka.
- Możliwe metody to wykrywanie wirusa różyczki za pomocą metody PCR (i w razie potrzeby hodowla) z materiału pobranego drogą biopsji kosmówki lub płynu owodniowego (wczesna diagnostyka prenatalna) oraz, od 22. tygodnia ciąży, dodatkowe badanie krwi płodu z wykrywaniem IgM lub PCR.
Diagnostyka laboratoryjna u dziecka z podejrzeniem CRS
- Wykrywanie genomu wirusa różyczki metodą RT–PCR, np. w wymazie z gardła, moczu, płynie mózgowo-rdzeniowym, wymazie ze spojówki lub łożysku (metoda do wyboru).
- Dzieci z CRS mogą wydalać wirusa do 1 roku po urodzeniu. Dzieci z CRS powinny być uważane za zakażone, dopóki 2 próbki pobrane w odstępie 1 miesiąca nie dadzą wyniku ujemnego.
Obowiązek zgłaszania
- Każdy przypadek podejrzenia lub rozpoznania różyczki i zespołu różyczki wrodzonej podlega obowiązkowi zgłoszenia do PSSE elektronicznie lub listownie (na drukach ZLK–1).3
Leczenie
Cele leczenia
- Łagodzenie objawów.
- Zapobieganie rozprzestrzenianiu się zakażenia.
Farmakoterapia
- Brak skutecznego leczenia przeciwwirusowego.
- Leki przeciwgorączkowe, środki przeciwbólowe (w przypadku bólu stawów).
Placówki opiekuńcze
- Osoby pracujące w placówkach opiekuńczych, które zachorowały na różyczkę, powinny pozostać w domu. Osoby chore na różyczkę przebywające w placówkach opiekuńczych, powinny być izolowane.
- Powrót do takich placówek jest możliwy po ustąpieniu objawów klinicznych, ale nie wcześniej niż po 8. dniu od wystąpienia wysypki.
- Ograniczenie aktywności lub obecności w placówce opiekuńczej (żłobek, przedszkole, szkoła) obowiązuje do czasu, gdy według opinii lekarskiej nie należy już obawiać się dalszego rozprzestrzeniania choroby.
- Pisemne zaświadczenie lekarskie może być przydatne dla ochrony innych osób.
Szczepienia/zapobieganie
Szczepienia
- Zgodnie z Polskim Programem Szczepień Ochronnych, szczepienia na różyczkę wykonuje się szczepionką MMR – skojarzoną zawierającą żywe, atenuowane wirusy przeciw odrze, śwince i różyczce, u dzieci w wieku 13–15. miesiąc życia oraz w 6. roku życia.1
- Drugie szczepienie MMR jest niezbędne do uzyskania wystarczającej ochrony immunologicznej zarówno indywidualnej, jak i populacyjnej.
- Dzieci, które nie otrzymały żadnej dawki szczepienia skojarzoną szczepionką przeciw odrze, śwince i różyczce w ramach szczepień obowiązkowych, należy zaszczepić 2 dawkami szczepionki MMR w odstępie co najmniej 4 tygodni.
- Szczepienia są obowiązkowe dla:
- dzieci i młodzieży, które nie ukończyły 19. roku życia1
- osób przed lub po przeszczepieniu macierzystych komórek krwiotwórczych (HSCT), narządów miąższowych oraz anatomiczną lub czynnościową asplenią.
- Podawane w wywiadzie przebycie zachorowania na odrę, świnkę lub różyczkę nie jest przeciwwskazaniem do szczepienia.
- Szczepienie można przeprowadzić po ustąpieniu ostrych objawów i poprawie stanu ogólnego pacjenta. Nie należy szczepić na 4 tygodnie przed planowaną ciążą i w okresie ciąży.
- W przypadku pominięcia szczepienia należy je jak najszybciej uzupełnić.
- Szczepienie zapewnia ponad 95% ochronę.
- O ochronie świadczy udokumentowanie:
- 2–krotnego szczepienia przeciwko MMR w odstępie ≥4 tygodni
- przebycie różyczki rozpoznanej przez lekarza (z potwierdzeniem laboratoryjnym obecności w surowicy przeciwciał przeciwjądrowych klasy IgG).
Grupy docelowe szczepień u osób w wieku ≥18 lat
- Szczepienie zalecane – wskazania:1
- W Polsce Główny Inspektor Sanitarny zaleca szczepienia (nierefundowane) przeciwko odrze, śwince i różyczce:
- Osobom nieszczepionym w ramach szczepień obowiązkowych, zwłaszcza personelowi placówek opieki zdrowotnej (szczególnie z uwagi na bezpieczeństwo pacjentów, w tym niemowląt i chorych z pierwotnymi lub wtórnymi niedoborami odporności); uodpornienie powinno być dobrze udokumentowane.
- Młodym kobietom, zwłaszcza pracującym z dziećmi (przedszkola, szkoły, placówki opieki zdrowotnej), w celu zapobiegania różyczce wrodzonej, nieszczepionym lub jeżeli od jednorazowego szczepienia podstawowego w 10.–13. r.ż. minęło ponad 10 lat (podawanie zachorowania na różyczkę bez serologicznego potwierdzenia rozpoznania nie jest podstawą do zwolnienia ze szczepienia z uwagi na częste pomyłki diagnostyczne).
- Uczniom i studentom szkół i uczelni medycznych lub innych szkół i uczelni prowadzących kształcenie na kierunkach medycznych.
- Pracownikom ochrony zdrowia.
- Młodym mężczyznom nieszczepionym w ramach szczepień obowiązkowych.
- W Polsce Główny Inspektor Sanitarny zaleca szczepienia (nierefundowane) przeciwko odrze, śwince i różyczce:
- MMR nie można podawać na 4 tygodnie przed planowaną ciążą i w okresie ciąży.
- Kobiety w wieku rozrodczym powinny otrzymać łącznie 2 szczepienia.
- U kobiet i nieszczepionych mężczyzn wymagane jest 2–krotne szczepienie szczepionką MMR.
- Liczba wymaganych dawek szczepionek wynika z udokumentowanych dotychczas szczepień.
Ciąża
- Jedynie u kobiet w ciąży o niejasnym statusie szczepienia, należy ustalić odporność poprzez wykrycie IgG w kierunku różyczki.
- Szczepienie żywymi szczepionkami jest przeciwwskazane w czasie ciąży.
- Odstęp 4 tygodni między szczepieniem MMR a poczęciem wydaje się wystarczający.
- Jeżeli kobieta ciężarna nie posiada wystarczającej ochrony poszczepiennej, a diagnostyka laboratoryjna wskazuje na brak odporności, należy zapobiec kontaktowi ciężarnej z chorymi na różyczkę lub z innymi osobami mającymi kontakt z chorymi na różyczkę (np. upewnienie się co do uodpornienia osób przebywających we wspólnym gospodarstwie domowym, unikanie środowiska, w którym wystąpiły przypadki różyczki lub istnieje duże prawdopodobieństwo ich wystąpienia).
- Matki, u których w czasie ciąży stwierdzono seronegatywny wynik testu na różyczkę, powinny otrzymać po porodzie 2 dawki szczepionki MMR w odstępie co najmniej 4 tygodni.
- U 90% kobiet, które przed ciążą były szczepione przeciwko wirusowi różyczki lub chorowały na różyczkę, stwierdza się pełną odporność, a ryzyko reinfekcji w ciąży (i zakażenia u płodu) jest bardzo małe.
Okres izolacji
- Pacjenci z potwierdzonym ostrym zachorowaniem na różyczkę powinni pozostać w domu do 7. dnia od pojawienia się wysypki i unikać kontaktu z osobami o niejasnym statusie szczepienia.
Profilaktyka poekspozycyjna
- Szczepienie poekspozycyjne osób z otoczenia pacjenta nie jest w stanie skutecznie zapobiec chorobie. Nie udowodniono w wystarczającym stopniu, że jest ono korzystne.
- Jednak, aby zapobiec dalszemu rozprzestrzenianiu się zakażenia, osoby z kontaktu o niewystarczającym lub nieznanym statusie szczepień powinny jak najszybciej otrzymać wszelkie brakujące szczepienia MMR(V), o ile nie ma przeciwwskazań (takich jak np. ciąża).
- Nie zaleca się stosowania profilaktyki poekspozycyjnej z użyciem immunoglobulin u kobiet w ciąży, u których nie stwierdzono dostatecznej odporności (brak wystarczających danych).
Przebieg, powikłania i rokowanie
Przebieg
- Okres inkubacji wynosi 14–21 dni.
- Faza zakaźna rozpoczyna się 1 tydzień przed pojawieniem się wysypki i kończy się do 7 dni po jej wystąpieniu.
- Zakażenie ma zwykle łagodny przebieg z umiarkowaną gorączką, wysypką skórną i powiększeniem węzłów chłonnych.
Powikłania
- Zakażenia poporodowe rzadko prowadzą do powikłań.
- Rzadkie powikłania (ale częstsze wraz z wiekiem osoby zakażonej) to np. zapalenie oskrzeli, zapalenie ucha, zapalenie mięśnia sercowego i zapalenie osierdzia, małopłytkowość lub zapalenie najądrzy i zapalenie mózgu. Trombocytopenia może powodować plamicę i krwotoki.
- Różyczka w czasie ciąży stanowi duże zagrożenie dla płodu.
- Jeśli do zakażenia dojdzie w ciągu pierwszych 12 tygodni ciąży, ryzyko uszkodzenia płodu wynosi prawdopodobnie ponad 90%.
- Od 13. do 16. tygodnia ciąży ryzyko uszkodzenia płodu znacznie się zmniejsza.
- Od 20. tygodnia ciąży uszkodzenie płodu zdarza się w wyjątkowych przypadkach.
Rokowanie
- Różyczka to łagodna choroba, która zwykle nie trwa dłużej niż 4–5 dni.
- Różyczka wrodzona charakteryzuje się wysoką śmiertelnością (>15%), opóźnieniem rozwoju psychofizycznego i często wiąże się z występowaniem wad wrodzonych.
Dalsze postępowanie
Zlecenia dla pacjentów i osób mających kontakt z osobą zakażoną
- Wszystkie narażone osoby nieszczepione lub zaszczepione tylko jedną dawką, przebywające w placówkach opiekuńczych, powinny jak najwcześniej otrzymać szczepionkę MMR.
- Osoby z ostrym zakażeniem wirusem różyczki lub z podejrzeniem ostrego zakażenia, nie powinny mieć kontaktu z kobietami w ciąży. Okres inkubacji wynosi 14–21 dni, zakaźność występuje przez około 7 dni przed i 7 dni po wystąpieniu wysypki.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje

Różyczka, typowa wysypka
Źródła
Piśmiennictwo
- Komunikat Głównego Inspektora Sanitarnego w sprawie Programu Szczepień Ochronnych w 2025 roku. D.U. M. Z. 2024.93. Ogłoszony: 31.10.2024. dziennikmz.mz.gov.pl
- Szenborn L., Dubiel B. Różyczka, dostęp: 17.11.2023, www.mp.pl
- Rozporządzenie Ministra Zdrowia z dnia 10 grudnia 2019 r. w sprawie zgłaszania podejrzeń i rozpoznań zakażeń, chorób zakaźnych oraz zgonów z ich powodu (Dz.U. z 2023r., poz. 1045), isap.sejm.gov.pl
Opracowanie
- Joanna Dąbrowska-Juszczak (redaktor)
- Elżbieta Kryj–Radziszewska (recenzent)
- Adam Windak (redaktor)
- Marlies Karsch–Völk (recenzent/redaktor)
