Streszczenie
- Definicja: Świnka (nagminne zapalenie przyusznic, mumps) jest łagodną chorobą zakaźną wieku dziecięcego, spowodowaną zakażeniem wirusem świnki (paramyksowirusem) i przebiegającą z ostrym obrzękiem ślinianki przyusznej, ewentualnie także podżuchwowej i podjęzykowej oraz w rzadkich przypadkach zajęciem innych gruczołów (trzustki, jajników, tarczycy) oraz ośrodkowego układu nerwowego.
- Epidemiologia: Od czasu wprowadzenia szczepionki MMR choroba występuje rzadko. U osób nieszczepionych możliwe zachorowanie w każdym wieku.
- Objawy: Złe samopoczucie, ból głowy i utrata apetytu trwające 1–2 dni, aż do pojawieniu się stanu zapalnego ślinianki przyusznej. Możliwy przebieg z niespecyficznymi objawami ze strony układu oddechowego i bez powiększenia ślinianek.
- Badanie fizykalne: Bolesny przy palpacji obrzęk ślinianki przyusznej, który charakteryzuje 75% przebiegów choroby.
- Diagnostyka: Dodatkowe badania zazwyczaj nie są konieczne.
- Leczenie: Brak skutecznej terapii przeciwwirusowej przeciwko wirusowi świnki. Szczepienie MMR ma działanie profilaktyczne.
Informacje ogólne
Definicja
- Świnka (nagminne zapalenie przyusznic) jest ogólnoustrojową chorobą zakaźną, nazywaną również parotitis epidemica.
- Spowodowana jest zakażeniem wirusem świnki (paramyksowirusem) i charakteryzuje się ostrym obrzękiem ślinianki przyusznej, ewentualnie także ślinianki podżuchwowej i podjęzykowej, czasami także zapaleniem jąder, opon mózgowych i trzustki.
- Świnka może powodować trwałe następstwa.1
Epidemiologia
- Zakażenia świnką występują endemicznie na całym świecie.
- W krajach, w których prowadzone są powszechne szczepienia, zapadalność wynosi około 0,6 na 100 000 osób.
- Wysoki wskaźnik zakażeń przełamujących: nieco poniżej 20% przypadków u osób w pełni zaszczepionych i w odpowiednim czasie
- Podczas gdy w przeszłości chorowały głównie dzieci poniżej 10. roku życia, od czasu wprowadzenia szczepień chorują głównie nastolatki i młodzi dorośli, zwłaszcza podczas epidemii.
- Może wystąpić w każdym wieku.
Etiologia i patogeneza
- Choroba jest spowodowana zakażeniem wirusem RNA z grupy paramyksowirusów (Paramyxoviridae).
- Wirus świnki jest bardzo wrażliwy na działanie czynników zewnętrznych, takich jak ciepło, światło, promienie UV, substancje rozpuszczające tłuszcz i środki dezynfekujące.
- Okres inkubacji
- 16–18 dni (może też trwać 12–25 dni).
- Zakażenie
- zakażenie drogą kropelkową i przez bezpośredni kontakt ze śliną
- człowiek jest jedynym rezerwuarem patogenów
- na powierzchniach wirusy świnki pozostają zakaźne tylko przez kilka godzin.
- Odporność
- zazwyczaj przechorowanie pozostawia odporność na całe życie
- ponowne zakażenia możliwe, ale rzadkie.
- Zakaźność: największa 2 (maksymalnie 7) dni przed i 4 (maksymalnie 9) dni po wystąpieniu choroby.
Czynniki predysponujące
- Brak pełnego szczepienia.
ICD–10
- B26 Świnka
- B26.0 Zapalenie jądra wywołane przez wirus świnki (N51.1*).
- B26.1 Zapalenie opon mózgowo–rdzeniowych wywołane przez wirus świnki (G02.0*).
- B26.2 Zapalenie mózgu wywołane przez wirus świnki (G05.1*).
- B26.3 Zapalenie trzustki wywołane przez wirus świnki (K87.1*).
- B26.8 Choroba wywołana przez wirus świnki z innymi powikłaniami.
- B26.9 Choroba wywołana przez wirus świnki bez powikłań.
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie stawia się zwykle na podstawie obrazu klinicznego.
- Potwierdzenie rozpoznania w badaniach laboratoryjnych, zwłaszcza u osób zaszczepionych:
- badanie serologiczne i PCR.
Diagnostyka różnicowa
- Zakażenie wirusem Epsteina–Barr (EBV).
- Zakażenie paragrypą (typu 1 i 3).
- Zakażenie grypą A.
- Zakażenie wirusami Coxsackie.
- Zakażenie adenowirusami.
- Bakteryjne zakażenia ślinianek przyusznych.
- Zapalenie węzłów chłonnych.
Wywiad lekarski
- W okresie niemowlęcym w 30–40% przypadków obserwuje się przebieg subkliniczny, a u 40–50% występują objawy ostrej choroby układu oddechowego.
- Faza prodromalna trwająca kilka dni
- gorączka, ból głowy, złe samopoczucie, bóle mięśniowe i utrata apetytu.
- Typowy jednostronny (20–30%) lub obustronny (70–80%) obrzęk ślinianki przyusznej
- czas trwania 3–8 dni.
- Zajęcie ślinianek podżuchwowych lub podjęzykowych w 10–15%.
- Powikłania
- Zajęcie OUN: zwykle objawia się 4–5 dni po zapaleniu ślinianek przyusznych, trwa 7–10 dni (może też być jedynym objawem)
- częściej dotyczy płci męskiej
- pleocytoza (zwiększona liczby komórek w płynie mózgowo–rdzeniowym) u nawet 50% chorych
- zapalenie mózgu u 1% (śmiertelność 1,5%)
- aseptyczne zapalenie opon mózgowo–rdzeniowych u 1–10% (bez późnych powikłań)
- przemijający wysoko–częstotliwościowy niedosłuch u około 4%
- trwała jednostronna głuchota (1:20 000).
- Zapalenie jąder u dorastających chłopców lub dorosłych mężczyzn (rzadko w okresie przedpokwitaniowym): zwykle objawia się 4–8 dni po zapaleniu ślinianek przyusznych i trwa 1–2 tygodnie
- w 15–30% przypadków (z czego w 15–30% występuje obustronnie)
- atrofia jąder w 40–70% przypadków
- nieprawidłowy spermiogram u 25%
- bezpłodność (rzadko).
- zapalenie sutka
- u dorosłych kobiet (maksymalnie 30%).
- zapalenie jajników
- u dorosłych kobiet (maksymalnie 5%).
- zapalenie trzustki
- w 4% przypadków.
- inne powikłania: zapalenie nerek, zapalenie stawów, niedokrwistość, zapalenie mięśnia sercowego.
- Zajęcie OUN: zwykle objawia się 4–5 dni po zapaleniu ślinianek przyusznych, trwa 7–10 dni (może też być jedynym objawem)
Badanie fizykalne
Ogólne
- Gorączka i złe samopoczucie są zwykle zmienne i raczej słabo nasilone u młodszych dzieci.
- Zapalenie ślinianki przyusznej
- Zapalenie może dotyczyć obu gruczołów jednocześnie, ale najczęściej objawy pojawiają się po jednej stronie 1–3 dni przed pojawieniem się po drugiej.
- W rzadkich przypadkach obrzęk jednej ślinianki przyusznej może ustąpić (7 dni lub mniej), zanim obrzęk pojawi się po drugie stronie.
Objawy ze strony innych narządów
- Sztywność karku, ból głowy i senność są wskaźnikami zapalenia opon mózgowo–rdzeniowych lub zapalenia mózgu.
- Utrata słuchu, zwykle jednostronna, u niektórych pacjentów również zawroty głowy.
- Obrzęk i ból jąder (do 70% jednostronny) wskazują na zapalenie jądra.
- Zapalenie gruczołów piersiowych (mastisis) występuje u około 1/3 dorosłych kobiet.
- Ból w podbrzuszu może świadczyć o zapaleniu jajników (oophoritis), które występuje u około 5% kobiet.
- Ból w nadbrzuszu, nudności i wymioty mogą wskazywać na zapalenie trzustki. Opisywane są również przypadki zapalenia trzustki po szczepieniu.
Badania uzupełniające
- Szczególnie u osób zaszczepionych diagnostyka laboratoryjna (badanie serologiczne i PCR) jest niezbędna do wykrycia świnki.
Badania serologiczne
- Przeciwciała IgM (ELISA) tylko u osób nieszczepionych w celu diagnostycznego potwierdzenia ostrego przypadku świnki (badanie niedostępne w POZ)
- wykrywalne już w pierwszych dniach choroby
- możliwość uzyskania fałszywie dodatnich wyników
- IgM często nie są wykrywalne u osób zaszczepionych.
- Ewentualnie ponowne wykonanie badania serologicznego po 10–14 dniach w celu wykrycia ostrego zakażenia poprzez wzrost poziomu przeciwciał.
RT-PCR (niedostępne w POZ)
- Diagnostyka rozstrzygająca
- z wymazu z gardła lub moczu
- pobranie próbki w ciągu 7 dni od wystąpienia objawów.
Inne badania laboratoryjne
- Leukopenia ze względną limfocytozą lub czasami leukocytozą neutrofilową.
- Możliwe podwyższenie poziomu CRP i OB.
- Amylaza w surowicy może być podwyższona zarówno przy klinicznym zapaleniu trzustki, jak i niezależnie od niego.
Płyn mózgowo–rdzeniowy
- Pleocytoza (zwiększona liczba komórek) płynu mózgowo–rdzeniowego wskazuje na zajęcie OUN, występuje u około połowy chorych.
Wskazania do hospitalizacji
- W przypadku podejrzenia rozwoju zapalenia mózgu pacjentów należy skierować do szpitala.
- W przypadku zapalenia jąder pacjenta należy skierować na oddział urologiczny.
Obowiązek zgłaszania
- Rozpoznanie świnki podlega obowiązkowi zgłoszenia do Państwowej Inspekcji Sanitarnej na druku ZLK–1 (w formie elektronicznej lub papierowej).
Leczenie
Cele leczenia
- Łagodzenie objawów.
Ogólne informacje o leczeniu
- Brak skutecznej terapii przeciwwirusowej przeciwko wirusowi świnki.
Zalecenia dla pacjentów
- Chłodzenie ślinianki przyusznej może złagodzić dyskomfort.
Farmakoterapia
- Leczenie wyłącznie objawowe.
- Paracetamol lub ibuprofen w celu obniżenia gorączki i zmniejszenia bólu.
Leczenie powikłań
- Aseptyczne zapalenie opon mózgowo–rdzeniowych
- leczenie objawowe.
- Zapalenie jąder
- mosznę można unieść i schłodzić okładami z lodu
- ewentualnie glikokortykosteroidy
- może być konieczne zastosowanie silnych leków przeciwbólowych, takich jak kodeina lub wstrzyknięć 10–20 ml roztworu prokainy (1%) do nasieniowodów (przy pierścieniu pachwinowym)
- w ciężkich przypadkach może być konieczne nacięcie błony białawej (tunica albuginea).
- Zapalenie trzustki
- leczenie objawowe
- w razie potrzeby płynoterapia pozajelitowa.
- Zapalenie jajników
- leczenie objawowe.
Świnka w czasie ciąży
- W przypadku świnki w czasie ciąży nie ma zwiększonego ryzyka wystąpienia wad wrodzonych ani zwiększonego odsetka poronień.
Uczęszczanie do placówek środowiskowych
- Do placówki opiekuńczej może uczęszczać dziecko zdrowe bez objawów infekcji lub choroby zakaźnej.2
- W przypadku podejrzenia/rozpoznania świnki nie należy uczęszczać do placówek opiekuńczych/środowiskowych.
- Dotyczy to również osób nieszczepionych mających kontakt z chorymi, do czasu wykluczenia zakażenia (po 18 dniach).
- Jeśli pracownik placówki zaobserwuje u dziecka objawy mogące wskazywać na chorobę zakaźną, powinien odizolować je w osobnym pomieszczeniu lub miejscu oraz niezwłocznie powiadomić rodziców/opiekunów o konieczności odebrania dziecka.2
- Ponowne przyjęcie do placówek może nastąpić po ustąpieniu objawów klinicznych, ale nie wcześniej niż po 5 dniach od zachorowania na świnkę.
Szczepienia/zapobieganie
- Szczepionka przeciwko śwince jest szczepionką żywą z atenuowanymi wirusami świnki.
- Skuteczność szczepienia przeciwko śwince po pojedynczym szczepieniu wynosi 78% (95% CI: 49–92%), a po 2 szczepieniach 88% (95% CI: 66–95%).
- Szczepionka jest dostępna jako szczepionka skojarzona przeciwko odrze, śwince i różyczce oraz jako poczwórnie skojarzona przeciwko odrze, śwince, różyczce i ospie wietrznej (szczepionka MMR lub MMRV).
- Pierwsze szczepienie podaje się w wieku 13–15 miesięcy (od ukończenia 12. m.ż.), drugie w wieku 6 lat (od 2019 r.).3
- Dzieci, które nie otrzymały szczepienia przypominającego szczepionką skojarzoną, należy zaszczepić dawką szczepienia przypominającego, nie później niż do ukończenia 19. roku życia.
- Standardowa szczepionka MMR dla dorosłych powinna być podana 2–krotnie wszystkim nieszczepionym osobom w wieku powyżej 18 lat (szczepienie zalecane), w szczególności: młodym kobietom pracującym w placówkach dziecięcych i młodym mężczyznom dla zapobiegania różyczce wrodzonej, zwłaszcza nieszczepionym w ramach szczepień obowiązkowych oraz uczniom i studentom kierunków medycznych, a także pracownikom ochrony zdrowia.
- U kobiet wymagane jest 2–krotne szczepienie każdym z 3 składników szczepionki (MMR)
- Pełna immunizacja podstawowa obejmująca 2 szczepienia nie wyklucza całkowicie zachorowania na świnkę.
- Podawane w wywiadzie przebycie zachorowania nie jest przeciwwskazaniem do szczepienia.3
- Szczepienie można przeprowadzić po ustąpieniu ostrych objawów i poprawie stanu ogólnego pacjenta.3
Profilaktyka poekspozycyjna
- Nie jest zalecane bierne uodpornienie za pomocą immunoglobulin ze względu na brak skuteczności.
- Szczepienie poekspozycyjne osób wcześniej nieszczepionych lub osób zaszczepionych tylko raz, powinno być wykonane w miarę możliwości natychmiast po kontakcie.
- Szczepienie nie zapobiega infekcji, służy jedynie ochronie przed przyszłymi przypadkami ekspozycji.
Przebieg, powikłania i rokowanie
Przebieg
- Okres inkubacji
- 16–18 dni (może też trwać 12–25 dni).
- Zakaźność: największa 2 (maksymalnie 7) dni przed i 4 (maksymalnie 9) dni po wystąpieniu choroby.
- Cały proces trwa zazwyczaj 7–10 dni.
Powikłania
- Powikłania świnki występują zwykle po zapaleniu ślinianek przyusznych, ale mogą również rozpocząć się przed obrzękiem oraz wystąpić bez jawnego zapalenia ślinianki przyusznej.1,4
- Powikłania opisane są w rozdziale wywiad lekarski.
Rokowanie
- Rokowanie jest zwykle dobre, a powikłania występują stosunkowo rzadko.
- Bezpłodność po zapaleniu jąder jest bardzo rzadka.
- W bardzo rzadkich przypadkach zapalenie mózgu może doprowadzić do zgonu.
- Choroba zwykle pozostawia odporność na całe życie.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje

Powiększone ślinianki w przebiegu świnki
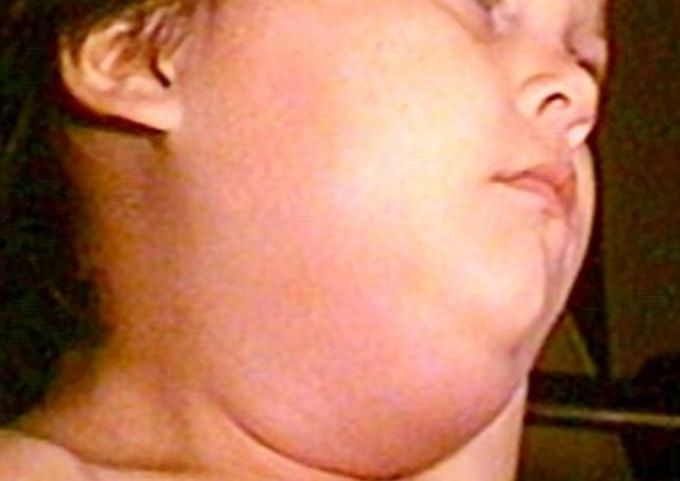
Świnka
Źródła
Piśmiennictwo
- Gupta R.K., Best J, MacMahon E. Mumps and the UK epidemic 2005, BMJ 2005, 330: 1132-5, www.ncbi.nlm.nih.gov
- Główny Inspektor Sanitarny. Wytyczne zachowania bezpieczeństwa zdrowotnego Głównego Inspektora Sanitarnego z dnia 10 czerwca 2022 r. dla przedszkoli, oddziałów przedszkolnych w szkole podstawowej i innych form wychowania przedszkolnego oraz instytucji opieki nad dziećmi w wieku do lat 3, wydane na podstawie art. 8a ust. 5 pkt 2 ustawy z dnia 14 marca 1985 r. o Państwowej Inspekcji Sanitarnej (Dz.U. z 2021 r. poz. 195, ze zm.), dostęp: 20.12.2023, www.gov.pl
- Komunikat Głównego Inspektora Sanitarnego z dnia 31 października 2024 r. w sprawie Programu Szczepień Ochronnych na rok 2025. dziennikmz.mz.gov.pl
- Dejucq N., Jegou B. Viruses in the mammalian male genital tract and their effects on the reproductive system, Microbiol Mol Biol Rev 2001, 65: 208-31, www.ncbi.nlm.nih.gov
Opracowanie
- Joanna Dąbrowska-Juszczak (redaktor)
- Agnieszka Jankowska–Zduńczyk (recenzent)
- Tomasz Tomasik (redaktor)
- Marlies Karsch (recenzent/redaktor)
