Streszczenie
- Definicja: Dysplazja może odnosić się do nieprawidłowego rozmiaru, kształtu, ustawienia lub umiejscowienia głowy kości udowej, panewki lub obu tych elementów.
- Epidemiologia: Częstość występowania w Europie Środkowej: dysplazja stawu biodrowego 2–4%, zwichnięcie stawu biodrowego 0,5–1%. Dziewczynki chorują 4 razy częściej niż chłopcy.
- Objawy: Początkowo brak objawów, ale bez diagnozy następuje opóźniony rozwój chodzenia lub utykanie.
- Badanie fizykalne: Ograniczenie abdukcji, dodatni objaw Ortolaniego, Barlowa i Galeazziego.
- Diagnostyka: Na podstawie badania fizykalnego i USG stawu biodrowego.
- Leczenie: Wdrożenie jak najszybciej po diagnozie, z leczeniem retencyjnym w zgięciu i abdukcji stawu biodrowego. Leczenie chirurgiczne z otwartą repozycją tylko w przypadku nieredukowalnego zwichnięcia.
Informacje ogólne
Definicja
- Dysplazja może odnosić się do nieprawidłowego rozmiaru, kształtu, ustawienia lub umiejscowienia głowy kości udowej, panewki lub obu tych elementów.1
- Termin zaburzenie dojrzewania stawów biodrowych obejmuje zarówno stawy dysplastyczne, jak i już zwichnięte.
Epidemiologia
- Zapadalność w Europie Środkowej
- dysplazja stawu biodrowego: 2–4%
- zwichnięcie stawu biodrowego: 0,5–1%.
- Płeć
- dziewczynki chorują częściej niż chłopcy (stosunek około 4:1).1
- Umiejscowienie: przeważnie lewa strona (64%) i jednostronnie (63,4%)
- w macicy, w normalnej pozycji, lewa noga płodu jest popychana do przywodzenia przez kość krzyżową matki.1
Etiologia i patogeneza
- Wieloczynnikowa, prawdopodobnie zarówno czynniki mechaniczne, jak i genetyczne.
- W dysplazji stawu biodrowego, w trakcie rozwoju pre– lub postnatalnego, siły egzogenne w płytce wzrostowej panewki prowadzą do przekształcenia fizjologicznych sił ściskających w patologiczne siły ścinające, z następowym zatrzymaniem wzrostu płytki wzrostowej panewki przy niezaburzonym wzroście głowy kości udowej.
- W rezultacie występuje dysproporcja między rozmiarem głowy kości udowej a rozmiarem panewki– kostna część panewki jest zbyt mała w porównaniu z głową kości udowej.
- W miarę narastania dysproporcji w czasie, głowa kości udowej przemieszcza chrzęstną, wstępnie uformowaną część panewki dogłowowo, a ostatecznie powoduje zwichnięcie do tyłu do dołu pośladkowego, co powoduje całkowitą utratę kontaktu głowy kości udowej z panewką.
Czynniki predysponujące
- Najważniejsze czynniki predysponujące:
- ułożenie pośladkowe (poród pośladkowy)
- dodatni wywiad rodzinny
- płeć żeńska.
- Inne czynniki predysponujące:
- Pochodzenie etniczne1
- częste u rdzennych Amerykanów
- rzadkie u osób pochodzenia afrykańskiego.
- Ciasne owijanie niemowlaka (spowijanie)
- specjalna technika chustonoszenia, w której niemowlęta są noszone w chuście
- powszechna w niektórych kulturach.
- Pochodzenie etniczne1
ICD–10
- Q65 Wrodzone zniekształcenie stawu biodrowego.
- Q65.0 Wrodzone zwichnięcie stawu biodrowego, jednostronne.
- Q65.1 Wrodzone zwichnięcie stawu biodrowego, obustronne.
- Q65.3 Wrodzone podwichnięcie stawu biodrowego, jednostronne.
- Q65.4 Wrodzone podwichnięcie stawu biodrowego, obustronne.
- Q65.6 Staw biodrowy niestabilny.
- Q65.8 Inne wrodzone zniekształcenia stawu biodrowego.
- Q65.9 Wrodzone zniekształcenie stawu biodrowego, nieokreślone.
Diagnostyka
Kryteria diagnostyczne
U noworodków
- Rozpoznanie stawia się na podstawie badania przedmiotowego i badania ultrasonograficznego stawów biodrowych.
Badania przesiewowe
- Badanie ultrasonograficzne stawów biodrowych w 6. tygodniu życia (skierowanie do Poradni Preluksacyjnej).
- Powinno się je wykonać u dzieci z czynnikami ryzyka (dodatni wywiad rodzinny, poród pośladkowy, widoczne objawy kliniczne i/lub obecność współistniejących deformacji stóp) – tzw. USG selektywne.2
- Na podstawie usg stawu biodrowego wg metody ultrasonograficznej Grafa można wyróżnić typy stawu biodrowego:
- typ 1 - dojrzały staw biodrowy
- typ 2a - staw fizjologicznie niedojrzały
- typ 2b - opóźnione dojrzewanie/kostnienie stawu
- typ 2c - staw nieprawidłowy
- typ D - decentracja kości udowej
- typ 3 - przemieszczenie głowy kości udowej, dach chrzęstny panewki uciśniety ku górze
- typ 4 - przemieszczenie głowy kości udowej, dach chrzęstny panewki uciśniety ku dołowi
Diagnostyka różnicowa
- Serous coxitis (coxitis fugax).
- Zespół Legga–Calvégo–Perthesa.
- Młodzieńcze reumatoidalne zapalenie stawów.
- Bakteryjne zapalenie stawów.
- Młodzieńcze złuszczenie głowy kości udowej.
Wywiad lekarski
- Pytania obowiązkowe
- dodatni wywiad rodzinny w kierunku zaburzeń dojrzewania stawów biodrowych
- ułożenie pośladkowe podczas porodu.
- W okresie niemowlęcym dysplazja stawu biodrowego jest klinicznie niema.
- W przypadku niewykrytej dysplazji, gdy dziecko zaczyna chodzić, rodzice mogą zaobserwować utykanie lub chód na szerokiej podstawie.
Badanie fizykalne
Obowiązkowe
- W badaniu fizykalnym należy sprawdzić, czy występuje różnica długości kończyn dolnych lub ograniczenie abdukcji.
- Silnymi wskaźnikami jednostronnego zwichnięcia stawu biodrowego są: dodatni objaw Galeazziego oraz jednostronne ograniczenie abdukcji.
- dodatni objaw Galeazziego (objaw kolankowy): różnica długości ud przy zgięciu 90o w stawie kolanowym i biodrowym (widoczna jako różnica wysokości kolan badanego niemowlęcia w pozycji supinacyjnej).
- Podczas badania zdolności do abdukcji stawu biodrowego, należy zawsze zwrócić uwagę na to, czy istniejące ograniczenie abdukcji może być pokonane wraz z wystąpieniem dźwięku kliknięcia (objaw Ortolaniego).
- w przypadku wystąpienia, należy go interpretować jako objaw klinicznej niestabilności stawu.
- Powtarzanie wymuszonego nacisku osiowego w celu sprawdzenia, czy głowa kości udowej może ulec (sub)luksacji nad grzbietowym brzegiem panewki powinno być zaniechane w dobie USG stawu biodrowego (objaw Barlowa).
- Uwaga: obustronną dysplazję/zwichnięcie stawu biodrowego znacznie trudniej rozpoznać, ponieważ wyniki badań przy porównaniu stron wydają się symetryczne.
W zaawansowanym wieku
- Nierozpoznana dysplazja stawów biodrowych wykazuje zazwyczaj objaw Trendelenburga (opadanie miednicy na stronę odciążoną podczas chodzenia).
- względne osłabienie przywodzicieli stawu biodrowego wynikające z biomechaniki dysplazji.
Badania uzupełniające w praktyce lekarza rodzinnego
- Poza wywiadem lekarskim i badaniem fizykalnym nie są wskazane żadne inne badania.
Diagnostyka specjalistyczna
- Badanie ultrasonograficzne stawów biodrowych z oceną w skali Grafa
- aby uzyskać informacje na temat terminów badań przesiewowych, zobacz badania przesiewowe.
- U dorosłych
- RTG przeglądowe miednicy w projekcji A–P (przednio–tylnej)
- ocena panewki stawowej
- RM stawu biodrowego
- ocena uszkodzeń chrząstki, labrum (obrąbka stawowego) i pośrednich oznak niestabilności
- analiza skręcania kości udowej.
- RTG przeglądowe miednicy w projekcji A–P (przednio–tylnej)
Wskazania do skierowania do specjalisty
- Skierowanie do Poradni Preluksacyjnej
- na badanie USG stawów biodrowych (zobacz: badania przesiewowe).
- Skierowanie do ortopedy dziecięcego
- przy podejrzeniu dysplazji stawów biodrowych.
Leczenie
Cele leczenia
- Stabilny staw biodrowy z przylegającymi powierzchniami stawowymi pomiędzy panewką a głową kości udowej
- prowadzi do fizjologicznego rozwoju głowy kości udowej i panewki.
Ogólne informacje o leczeniu
- Leczenie zależy od wieku i stopnia zaawansowania dysplazji lub zwichnięcia.
- Każdy dysplastyczny lub zwichnięty staw biodrowy powinien być leczony jak najszybciej w wieku niemowlęcym z zastosowaniem terapii odpowiedniej dla stopnia zaawansowania dysplazji biodra.
- potencjał dojrzewania stawów biodrowych w pierwszych 3 miesiącach po urodzeniu przypomina funkcję wykładniczą, a od 4. miesiąca życia ulega asymptomatycznemu spłaszczeniu.
- w przypadku leczenia zaburzeń dojrzewania stawu biodrowego oznacza to, że w pierwszych 3 miesiącach po urodzeniu potrzeba niewiele czasu, aby osiągnąć duży sukces terapeutyczny.
- od 4. miesiąca życia potrzeba dużo czasu, aby w ogóle osiągnąć jakikolwiek sukces terapeutyczny.
Leczenie zachowawcze
- Dysplastyczne stawy biodrowe wymagają dalszego rozwoju.
- Leczenie u dzieci w wieku 1–6 miesięcy
- zwykle utrzymywanie pozycji siedząco–kucznej z obydwoma stawami biodrowymi zgiętymi o 100–110o i odwiedzonymi o 50–60o poprzez zastosowanie odpowiedniej ortezy (np. orteza odwodząca von Rosena, szelki Pavlika).3
- w trakcie leczenia należy przeprowadzać kontrolne USG w odstępach 3–4 tygodni.
- Leczenie u dzieci w wieku 6–18 miesięcy (noworozpoznanych i z niepowodzeniem powyższego leczenia)
- zamknięta ręczna repozycja w znieczuleniu ogólnym i retencja zwichniętego stawu biodrowego1,3
- Utrzymanie za pomocą ortezy lub gipsu miednicowo–kończynowego przez 6–12 tygodni obydwu stawów biodrowych zgiętych o 90–100o i odwiedzonych o 40–50o.
- Najczęstsze powikłanie: jałowa martwica głowy kości udowej.
- zamknięta ręczna repozycja w znieczuleniu ogólnym i retencja zwichniętego stawu biodrowego1,3
Leczenie chirurgiczne
- Wskazane w przypadku nieredukowalnych zwichnięć stawu biodrowego lub u dzieci, u których diagnozę postawiono po 18. miesiącu życia.
- Dwa dojścia: przednie (klasyczne, Smith–Peterson) i przyśrodkowe.
- Umożliwia korektę współistniejących nieprawidłowości anatomicznych (m.in. odwrócenie obrąbka stawu biodrowego, przerost więzadeł)
- możliwe jest również zszycie torebki stawowej oraz uwolnienie nadmiernie napiętego ścięgna mięśnia biodrowo–lędźwiowego.3
- w razie potrzeby, można również jednoczasowo wykonać osteotomię skracającą kości udowej.
- Pooperacyjnie, po otwartym nastawieniu stawu biodrowego, przez 4–6 tygodni stosuje się unieruchomienie w gipsie miednicowo–kończynowym.
- W bardzo ciężkich przypadkach może być konieczna osteotomia miednicy z rekonstrukcją panewki.
Zapobieganie
- Wczesna diagnostyka poprzez dokładne badanie bioder na oddziale położniczym i podczas badań profilaktycznych.
- Używanie chust, które zapewniają noszenie dziecka w pozycji siedząco–kucznej.
- W opiece nad niemowlętami należy unikać klasycznego ciasnego owijania niemowlaka z rozciągniętymi, lekko przywiedzionymi nogami.
Przebieg, powikłania i rokowanie
Przebieg
- Nieleczona dysplazja prowadzi do nieodwracalnego uszkodzenia kolumn chrząstki w płytce wzrostowej dachu panewki i wtórnej artrozy stawu biodrowego.
Powikłania
- Powikłania leczenia retencyjnego
- urazy uciskowe skóry i nerwów spowodowane przez ortezy lub opatrunek gipsowy
- zaburzenia krążenia w głowie kości udowej z powstaniem jałowej martwicy głowy kości udowej
- nawrót zaburzeń rozwojowych stawu biodrowego w trakcie dalszego wzrostu.
- Powikłania leczenia chirurgicznego
- klasyczne ryzyko okołooperacyjne (krwawienie, problemy z gojeniem się rany, itp.)
- martwica głowy kości udowej
- ponowne zwichnięcie.
- Wtórna koksartroza w nieleczonej dysplazji.4
Rokowanie
- Im wcześniej rozpoczęte leczenie, tym lepsze jest rokowanie.
- Bardzo dobre rokowanie przy wczesnej terapii i zamkniętej repozycji.1
- Jeśli zamknięta repozycja nie jest możliwa i konieczna jest otwarta repozycja, należy spodziewać się gorszych efektów leczenia.5
Dalsze postępowanie
- Opieka pooperacyjna i badania kontrolne są ustalane i przeprowadzane przez specjalistów.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
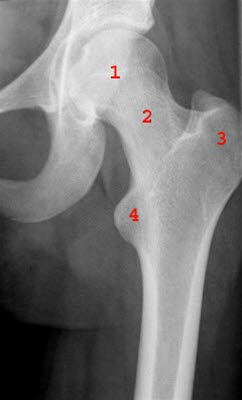
Obraz czołowy lewego biodra: 1 = Caput femoris (głowa kości udowej) 2 = Collum femoris (szyjka kości udowej) 3 = Trochanter major (krętarz większy) 4 = Trochanter minor (krętarz mniejszy)
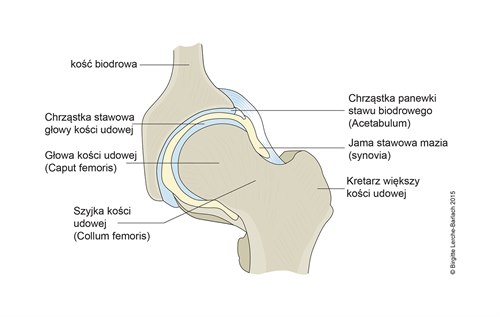
Prawidłowy staw biodrowy
Źródła
Piśmiennictwo
- Tamai J. Developmental dysplasia of the hip, Medscape, aktualizacja: 11.02.2022, emedicine.medscape.com
- Sułko J. W którym tygodniu po urodzeniu najlepiej wykonać badanie ultrasonograficzne stawów biodrowych, www.mp.pl, dostęp: 17.11.2023
- Nandhagopal T. et al. Developmental Dysplasia of the Hip. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing, 01.2023, aktualizacja: 03.10.2023, www.ncbi.nlm.nih.gov
- Terjesen T., Horn J. Have Changes in Treatment of Late–detected Developmental Dysplasia of the Hip During the Last Decades Led to Better Radiographic Outcome? Clin Orthop Relat Res maj 2016, 474(5): 1189-98, pmid:26290341, PubMed
- Sankar W.N., Young C.R., Lin A.G., et al. J Pediatr Orthop B 2011, 31(3): 232-9, www.ncbi.nlm.nih.gov
Opracowanie
- Krzysztof Studziński (recenzent)
- Tomasz Tomasik (redaktor)
- Lino Witte (recenzent/redaktor)
