Streszczenie
- Definicja: Ostra obturacja dróg oddechowych w rozpoznanej wcześniej astmie z nasileniem objawów lub ograniczeniem czynności płuc poniżej dotychczasowego poziomu. Stan potencjalnie zagrażający życiu.
- Epidemiologia: Na świecie rocznie około 400 000 przypadków śmiertelnych.
- Objawy: Zmienne, od łagodnych do ciężkich i zagrażających życiu - w tym świsty, wydłużony wydech, duszność, suchy, męczący kaszel.
- Badanie fizykalne: Szmery oddechowe (stridor – świst wydechowy), duszność, wydłużenie wydechu, zwiększona częstość oddechów i akcji serca, a w miarę pogarszania – aż do ściszenia szmerów oddechowych, sinicy, bradykardii i zaburzeń świadomości.
- Diagnostyka: W ostrej fazie decydujące znaczenie mają wyniki badań przedmiotowych i podmiotowych.
- Leczenie: Postępowanie zależne od stopnia nasilenia. Leczenie podstawowe: szybko działające beta2–sympatykomimetyki, glikokortykosteroidy ogólnoustrojowe.
Informacje ogólne
Definicja
- Ostra obturacja dróg oddechowych u pacjenta z rozpoznaną wcześniej astmą, z nasileniem objawów lub ograniczeniem czynności płuc w zakresie wykraczającym poza dotychczasową zmienność. Zaostrzenie może wystąpić także jako pierwszy objaw astmy dotąd nigdy nierozpoznanej.
- Atak astmy trwający co najmniej 24 godziny pomimo wdrożenia odpowiedniego leczenia nazywany jest stanem astmatycznym, który potencjalnie zagraża życiu.
Epidemiologia
- Wyróżnia się 2 rodzaje zaostrzeń astmy:
- zaostrzenia rozwijające się w ciągu minut (około 10% przypadków).
- zaostrzenia rozwijające się w ciągu kilku godzin do kilku dni (około 90% przypadków)1
- W 2015 roku oszacowano liczbę zgonów na całym świecie związanych z astmą na 400 0002
- podczas gdy chorobowość astmy na całym świecie wzrosła w latach 1990–2015, liczba zgonów znacznie spadła2
Etiologia i patogeneza
- Astma jest przewlekłą chorobą zapalną dróg oddechowych, która prowadzi do wystąpienia objawów oddechowych na skutek nadreaktywności oskrzeli i odwracalnej obturacji dróg oddechowych. Choroba jest niejednorodna i może mieć różne przyczyny i patomechanizmy.
- patrz też artykuł: Astma
- Zaostrzenia są często wywoływane przez czynniki zewnętrzne:
- niealergiczne (np. infekcje bakteryjne, niskie temperatury, wysiłek fizyczny)
- alergiczne (pyłki, sierść zwierząt, kurz)
- Częste ataki astmy mogą świadczyć o nieodpowiednim leczeniu długoterminowym
Czynniki predysponujące
- Niestosowanie się do zaleceń dotyczących leczenia (nieużywanie/złe używanie GKSw; nadużywanie SABA)
- Narażenie na:
- alergeny
- zanieczyszczenie powietrza
- niską temperaturę
- Nikotynizm
- Infekcje górnych i dolnych dróg oddechowych
- Leki
- kwas acetylosalicylowy
- NLPZ
- beta-blokery nieselektywne
- Otyłość
- Choroba refluksowa przełyku (GERD)
- Przewlekłe zapalenie zatok
- Ciąża
- Depresja
- Czynniki psychospołeczne
- Obecność innych chorób współistniejących
Czynniki wyzwalające zaostrzenia astmy
- Zakażenia górnych i dolnych dróg oddechowych, często pochodzenia wirusowego
- Wysiłek fizyczny
- Dym tytoniowy (palenie czynne i bierne)
- Kwas acetylosalicylowy i NLPZ
ICD–10
- J46 Stan astmatyczny, w tym ostra astma o ciężkim przebiegu.
Diagnostyka
Kryteria diagnostyczne
- Ataki astmy, w zależności od ich nasilenia, można podzielić na lekkie do umiarkowanych, ciężkie i zagrażające życiu.
- Objawy kliniczne decydują o dalszym postępowaniu, ponieważ w nagłych przypadkach praktycznie nie istnieje możliwość wykonania szczegółowej diagnostyki.
Stopień nasilenia napadu astmatycznego
Napad łagodny do umiarkowanego
- Możliwa jest normalna mowa pełnymi zdaniami, bez pobudzenia
- Preferowana pozycja siedząca do leżącej
- Częstość oddechów zwiększona, ale <30/min
- Bez angażowania dodatkowych mięśni oddechowych
- Saturacja 90–95%
- Częstość akcji serca do 100–120/min
- PEF ≥50% najwyższej odnotowanej wartości dla pacjenta lub wartości należnej
Napad atak
- Duszność, mowa przerywana
- Pozycja podparta
- Praca dodatkowych mięśni oddechowych
- Saturacja <90%
- Częstość oddechów ≥30/min
- Częstość akcji serca ≥120/min
- PEF <50% najwyższej odnotowanej wartości dla pacjenta lub wartości należnej
Napad zagrażający życiu
- Senność, dezorientacja, splątanie
- Brak szmerów oddechowych („cicha klatka piersiowa”) lub świsty wydechowe
- Płytki/utrudniony oddech
- Bradykardia
- Sinica
---
config:
theme: redux
layout: dagre
---
flowchart TB
A["Objawy zaostrzenia"] --> B["Ocena objawów"]
B --> C["ŁAGODNE/UMIARKOWANE<br>• niezaburzona swobodna mowa<br>• pozycja siedząca<br>• częstość oddechów <30/min<br>• akcja serca <120/min<br>• brak angażowania dodatkowych mięśni oddechowych<br>• PEF ≥ 50% wartości należnej lub wartości dla pacjenta<br><br>"] & D["CIĘŻKIE<br>• przerywana mowa<br>• duszność<br>• pozycja w pochyleniu/podparciu<br>• częstość oddechów ≥30/min<br>• akcja serca ≥120/min<br>• angażowanie dodatkowych mięśni oddechowych<br>• PEF <50% wartości należnej lub wartości dla pacjenta"] & n1["ZAGRAŻAJĄCE ŻYCIU<br>• splątanie/senność<br>• utrudniony/płytki oddech<br>• bradykardia<br> • sinica<br>• świsty wydechowe lub cicha klatka piersiowa"]
A@{ shape: rounded}
B@{ shape: rounded}
C@{ shape: rounded}
D@{ shape: rounded}
n1@{ shape: rounded}
A:::Class_04
B:::Class_04
C:::Class_01
D:::Class_02
n1:::Class_03
classDef Sky stroke-width:1px, stroke-dasharray:none, stroke:#374D7C, fill:#E2EBFF, color:#374D7C
classDef Class_02 fill:#a4c3dd
classDef Class_03 fill:#83b0d5
classDef Class_01 fill:#e1effb
classDef Class_04 fill:#ebf3fa
style A fill:#FFFFFF,color:#000000
style B fill:#FFFFFF,color:#000000
style D fill:#BBDEFB
Diagnostyka różnicowa
- Ostra niewydolność serca
- Zatorowość płucna
- Odma opłucnowa
- Zapalenie nagłośni
- Hiperwentylacja
- Aspiracja ciał obcych
- Zapalenie płuc
- Dysfunkcja strun głosowych
- Przewlekła obturacyjna choroba płuc (POChP)
- Krztusiec
Wywiad
- Objawy zaostrzenia wcześniej rozpoznanej astmy
- Atak może być także pierwszym objawem astmy u osoby bez wcześniejszego rozpoznania
- W przypadku astmy alergicznej zaostrzenia mogą występować częściej w określonych porach roku
Badanie fizykalne
- W ostrym ataku astmy mogą występować:
- utrudnione oddychanie, duszność
- stridor wydechowy
- świszczący lub gwiżdżący oddech
- bębenkowy odgłos opukowy
- zwiększona częstość oddechów (tachypnoe)
- tachykardia
- zaangażowanie dodatkowych mięśni oddechowych
- w ciężkim napadzie astmatycznym brak szmerów oddechowych z powodu hiperinflacji („ciche płuca”), sinica, spadek ciśnienia tętniczego, wyczerpanie, splątanie
Badania uzupełniające w praktyce lekarza rodzinnego
- Pomiar saturacji
- Spirometria i pomiary szczytowego przepływu wydechowego (PEF) mogą prowadzić do pogorszenia objawów w przypadku ciężkiego lub zagrażającego życiu ataku
Wskazania do hospitalizacji
- Rozważyć skierowanie do szpitala:
- w ciężkim ataku astmy
- przy braku właściwej opieki w domu
- w przypadku występowania czynników ryzyka zgonu z powodu astmy
- Obligatoryjne skierowanie do szpitala
- zaostrzenie zagrażające życiu
- brak poprawy po 30–60 minutach od wdrożenia leczenia początkowego
Leczenie
Cele leczenia
- Leczenie ostrego napadu
- Ustabilizowanie przebiegu choroby po napadzie
Ogólne informacje o leczeniu
- W przypadku ostrego ataku astmy postępowanie w głównej mierze zależne jest od obrazu klinicznego (patrz stopień nasilenia ataku astmy)
- Wstępne leczenie często rozpoczynane jest samodzielnie przez pacjenta - powinien posiadać pisemny plan postępowania na wypadek zaostrzenia i zostać przeszkolony w jego stosowaniu
- Należy wziąć pod uwagę działania farmakologiczne zastosowane od początku ataku przez pacjenta – z uwzględnieniem maksymalnych dawek i czasów „przerw” w stosowaniu poszczególnych leków.
Postępowanie i farmakoterapia
- Leczenie wstępne jest takie samo dla wszystkich stopni nasilenia ataku astmy:
- pozycja ciała ułatwiająca oddychanie (np. podparcie ramion)
- oddychanie przez „zasznurowane” usta
- farmakoterapia w każdym przypadku: szybko działający β2-mimetyk (SABA) wziewnie oraz glikokortykosteroidy systemowe
- w razie konieczności: krótko działające leki przeciwcholinergiczne (SAMA)
- NIE NALEŻY RUTYNOWO STOSOWAĆ:
- leków uspokajających i przeciwlękowych: mają działanie depresyjne na układ oddechowy i zmniejszają uczucie duszności
- leków mukolitycznych
- antybiotyków: z reguły nie są wskazane i należy je stosować wyłącznie wtedy, gdy zachodzi uzasadnione podejrzenie infekcji bakteryjnej
Atak łagodny do umiarkowanego
- Pozycja ciała ułatwiająca oddychanie, oddychanie przez „zasznurowane” usta.
- Szybko działające β2-mimetyki (SABA) - salbutamol, fenoterol - w aerozolu lub za pomocą komory inhalacyjnej:
- początkowo:
- 4–10 dawek po 100 µg, w razie potrzeby powtarzanie co 20 minut w ciągu 1 godziny
- następnie:
- zaostrzenie łagodne: 4 - 10 dawek po 100 µg co 3 lub 4 h
- zaostrzenie umiarkowane: 6 - 10 dawekpo 100 µg co 1–2 h
- początkowo:
- Glikokortykosteroidy systemowe
- 30 - 50 mg prednizolonu (lub jego ekwiwalentu) doustnie
- Ocena odpowiedzi na terapię po godzinie od jej wdrożenia lub wcześniej
Ciężki atak
- Tlenoterapia (cel: saturacja 92–95%)
- Pozycja ciała ułatwiająca oddychanie, oddychanie przez „zasznurowane” usta
- Szybko działające β2-mimetyki (SABA) - salbutamol, fenoterol - w aerozolu lub za pomocą komory inhalacyjnej:
- do 20 dawek po 100 µg, w razie potrzeby powtarzanie co 20 minut w ciągu 1 godziny
- Glikokortykosteroidy systemowe
- 30 - 50 mg prednizolonu (lub jego ekwiwalentu) doustnie lub metyloprednizolon/hydrokortyzon dożylnie
- Krótko działające leki przeciwcholinergiczne (SAMA) - ipratropium - w aerozolu lub za pomoca komory inhalacyjnej:
- 4–8 dawek po 20 μg co 15–20 min, w ciężkim zaostrzeniu do 20 dawek w ciągu 10–20 min
- Siarczan magnezu– rozważ w ciężkim zaostrzeniu w przypadku braku poprawy po wstępnym leczeniu
- 1,0–2,0 g w ciągu 20 min dożylnie
Atak zagrażający życiu lub pogorszenie stanu pacjenta pomimo leczenia wstępnego
- Konieczny transport pacjenta do szpitala
- Podczas oczekiwania na transport:
- tlenoterapia (cel: saturacja 92–95%)
- pozycja ciała ułatwiająca oddychanie, oddychanie przez „zasznurowane” usta
- 50 mg (1 mg/kg masy ciała) prednizolonu (lub jego ekwiwalentu) doustnie lub dożylnie
- kontynuować 4–10 dawek SABA (salbutamol, fenoterol) z dodatkową komorą inhalacyjną.
- ipratropium 0,5 mg do inhalacji lub 80 mcg z inhalatora dozującego z użyciem komory inhalacyjnej
Ciężki atak astmy u ciężarnej
- U pacjentek w ciąży z napadem astmatycznym należy wcześnie rozpocząć leczenie tlenem (docelowa saturacja: >95%) i monitorowanie płodu
- Farmakoterapię napadu astmy u ciężarnych należy realizować jak w przypadku pacjentek z astmą niebędących w ciąży; należy unikać sytuacji, w których leczenie będzie niewystarczające z obawy przed niepożądanymi skutkami leczenia
- Ciężki atak astmy u ciężarnej należy zawsze traktować jako przypadek nagły, który należy leczyć w warunkach szpitalnych – w drugiej połowie ciąży konieczna konsultacja ginekologiczna
Opieka po zaostrzeniu astmy
- Po zakończeniu opieki doraźnej lub leczenia szpitalnego kluczowe znaczenie ma zapobieganie kolejnym atakom astmy:
- weryfikacja/aktualizacja/przekazanie indywidualnego planu działań w astmie
- ocena/eliminacja czynników ryzyka ataku astmy
- w razie potrzeby modyfikacja leczenia przewlekłego
- ustalenie wizyty kontrolnej po 2–7 dniach od zaostrzenia
Zalecenia dla pacjentów
- Pacjenci powinni być szczegółowo poinformowani o postępowaniu w przypadku ataku astmy:
- ocena stopnia nasilenia (oddychanie, mowa, pomiar szczytowego przepływu wydechowego – PEF)
- zastosowanie leku doraźnego, przyjęcie postawy ułatwiającej oddychanie i oddychanie przez „zasznurowane” usta
- weryfikacja skuteczności działań początkowych (oddychanie, mowa, pomiar szczytowego przepływu wydechowego – PEF)
- w razie braku skuteczności: powtórzenie dawki leku doraźnego, wczesne zastosowanie glikokortykosteroidu doustnego
- w razie braku skuteczności leczenia wstępnego: konsultacja z lekarzem lub pilne wezwanie zespołu ratownictwa medycznego - w zależności od stopnia ciężkości napadu
Zapobieganie
- Odpowiednie leczenie długoterminowe astmy
- Unikanie czynników wywołujących – np. alergenów, zimnego powietrza, wziewnych substancji szkodliwych
- Niestosowanie leków potencjalnie wywołujących napady (ASA, NLPZ lub beta–blokery)
- Szkolenie na temat objawów i leczenia napadu astmy
- W razie potrzeby multimodalne działania rehabilitacyjne
- Zaprzestanie palenia tytoniu
Przebieg, powikłania i rokowanie
Przebieg
- Atak astmy jest często oznaką postępu choroby lub niewystarczającego leczenia długoterminowego. W związku z tym po każdym zaostrzeniu należy przeprowadzić kontrolę i w razie potrzeby dostosować leczenie.
- patrz też artykuł: Astma
Zwiększone ryzyko śmiertelności w przypadku napadu astmatycznego
- Na zwiększone ryzyko śmiertelności w przypadku ciężkiego napadu astmatycznego wskazują następujące czynniki:
- wcześniejsze występowanie w wywiadzie ataku astmy o przebiegu zagrażającym życiu
- leczenie szpitalne astmy w ciągu ostatniego roku
- wcześniejsza intubacja i wentylacja mechaniczna w związku z astmą
- leczenie glikokortykosteroidami systemowymi lub niedawne przerwanie takiego leczenia
- nadmierne stosowanie β2-mimetyków w celu złagodzenia objawów
- problemy psychospołeczne
- negowanie choroby lub też stopnia jej nasilenia
- brak stosowania się do zaleceń lekarskich w przeszłości (niestosowanie GKSw, nieprawidłowa technika inhalacji)
Powikłania
- Ostre ataki astmy są stanem potencjalnie zagrażającym życiu.
Rokowanie
- Zdecydowaną większość napadów można skutecznie leczyć.
Dalsze postępowanie
- Przy każdej kontroli przebiegu astmy należy ocenić następujące parametry:
- objawy w ciągu dnia
- objawy podczas wysiłku fizycznego
- wybudzenia nocne w związku z objawami
- częstość stosowania leków doraźnych
- ograniczenia w wykonywaniu czynności życia codziennego
- przestrzeganie schematu leczenia
- techniki inhalacji
- częstość występowania zaostrzeń i czynniki wyzwalające
- skuteczność i tolerancja farmakoterapii
- zaprzestanie palenia tytoniu
- Patrz ponadto rozdział: opieka po ataku astmy
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- O objawach ostrzegawczych zbliżającego się ataku astmy
- O postępowaniu farmakologicznym w przypadku napadu astmy
- Patrz również rozdział: zalecenia dla pacjentów
Materiały edukacyjne dla pacjentów
- Astma
- Astma u dzieci
- Napad astmatyczny u dorosłych
- Astma wysiłkowa
- Dlaczego warto rzucić palenie i jak to zrobić?
Ilustracje
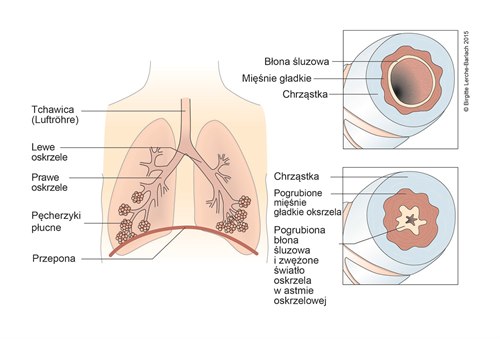
Drogi oddechowe i zmiany w astmie oskrzelowej
Źródła
Wytyczne
- Global Initiative for Asthma. Stan na 2025 r. www.ginasthma.org
Piśmiennictwo
- Rodrigo G.J., Rodrigo C., Hall J.B. Acute asthma in adults: a review, Chest 2004, 125(3): 1081. pmid:15006973, PubMed
- GBD 2015 Chronic Respiratory Disease Collaborators. Global, regional, and national deaths, prevalence, disability-adjusted life years, and years lived with disability for chronic obstructive pulmonary disease and asthma, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015, Lancet Respir Med. 09.2017, 5(9): 691-706, doi: 10.1016/S2213-2600(17)30293-X Epub 16.08.2017, PubMed PMID: 28822787, PubMed
- Global Initiative for Asthma. Strategy Report, Stand 2025 ginasthma.org
Opracowanie
- Natalia Jagiełła, (redaktor)
- Elżbieta Kryj–Radziszewska (recenzent)
- Adam Windak (redaktor)
- Lino Witte (recenzent/redaktor)
- Monika Lenz (recenzent/redaktor)
- Jonas Klaus (recenzent/redaktor)
