Streszczenie
- Definicja:Nieodwracalne poszerzenie oskrzeli, z pogrubieniem ich ścian z towarzyszącym przewlekłym stanem zapalnym dróg oddechowych i ich zakażeniami oraz nadmierną produkcją wydzieliny. Najczęściej jest konsekwencją przewlekłych chorób płuc (POChP, mukowiscydozy, pierwotnej dyskinezy rzęsek, niedoborów odporności, itp.).
- Epidemiologia: Nie ma jednoznacznych danych; liczba przypadków jest prawdopodobnie niedoszacowana. Liczba chorych na postaci poinfekcyjne maleje, natomiast liczba zachorowań na rozstrzenie oskrzeli w wyniku przewlekłego zapalenia oskrzeli rośnie.
- Objawy: Przewlekły produktywny kaszel, występowanie zaostrzeń, w ciężkich przypadkach duszność, może występować krwioplucie, oraz niespecyficzne objawy ogólne.
- Badanie przedmiotowe: Odchylenia są niespecyficzne, osłuchowo obecne zmiany wynikające z obecności dużej ilości wydzieliny w drogach oddechowych: trzeszczenia, rzężenia, furczenia, polifoniczne świsty. Charakterystyczna jest trójwarstwowa plwocina (piana, śluz, ropa).
- Diagnostyka: Tomografia komputerowa (TK) jest badaniem potwierdzającym obecność rozstrzeni oskrzeli. Koniecze jest badanie mikrobiologiczne plwociny oraz poszerzenie diagnostyki w celu różnicowania przyczyny choroby.
- Leczenie: Leczenie choroby podstawowej, fizjoterapia, farmakoterapia w celu eliminacji wydzieliny, antybiotyki w przypadku zaostrzeń lub w niektórych przypadkach przewlekle, ewentualnie leczenie chirurgiczne (resekcja).
Informacje ogólne
Definicja
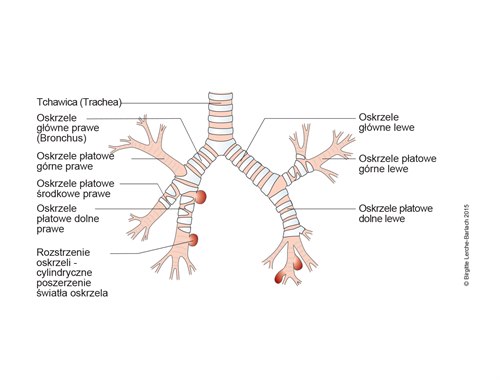
- Nieodwracalne poszerzenie oskrzeli z pogrubieniem ich ścian i towarzyszącym stanem zapalnym, nadmierną produkcją wydzieliny, upośledzeniem klirensu śluzowo-rzęskowego oraz nawracającymi zakażeniami dróg oddechowych.
- Zmiany mogą być ograniczone do jednego płata lub segmentu płuca lub mogą mieć charakter rozsiany i dotyczyć jednego lub obu płuc.
- Ze względu na etiologię można podzielić rozstrzenia oskrzeli na wrodzone i nabyte
| ROZSTRZENIE OSKRZELI | |
| WRODZONE | NABYTE |
|
|
- Ze wzgledu na typ rozstrzeni, można podzielić je na cylindryczne, żylakowate i torbielowate (zwykle na podstawie obrazu w TK)
- cylindryczne - długoodcinkowe poszerzenie światła oskrzela, sięgające obwodu płuca
- torbielowate (workowate) - proksymalne odcinki oskrzeli, występują w skupiskach, mogą zawierać płyn
- żylakowate - obraz sznura koralików w badaniach obrazowych, zwykle wskutek osłabienia ściany oskrzela w wyniku procesów zapalnych
Epidemiologia
- Dokładna częstość występowania jest nieznana, ponieważ brakuje wiarygodnych badań w tym zakresie, a rozstrzenie oskrzeli może pozostawać nieme klinicznie.
- Ta niepewność znajduje odzwierciedlenie w zmiennych danych dotyczących częstości występowania wynoszącej 53–566 przypadków na 100 000 osób.1
- zwiększona częstość występowania u kobiet i osób w podeszłym wieku
Etiologia i patogeneza
- Rozstrzenie oskrzeli może rozwinąć się na podłożu przewlekłej choroby, przede wszystkim płuc.
- Przyczyny
- mukowiscydoza
- pierwotna dyskineza rzęsek (zespół Kartagenera)
- wrodzone niedobory odporności
- niedobór alfa-1 antytrypsyny
- choroby tkanki łącznej
- przewlekła obturacyjna choroba płuci (POChP)
- przewlekłe zapalenie oskrzeli
- przewlekłe zapalenie zatok
- poinfekcyjne (obecnie rzadkie ze względu na szczepienia i lepsze możliwości leczenia)
- alergiczna aspergiloza oskrzelowo-płucna
- zaburzenia drożności oskrzeli (rak płuc, stan po aspiracji ciała obcego)
- nabyte niedobory odporności (HIV, itp.)
- choroby tkanki łącznej
- nieswoiste zapalenia jelit
- choroby reumatyczne
- zespoły aspiracyjne
- U nawet 50% pacjentów nie udaje się zidentyfikować żadnej choroby podstawowej jako przyczyny.2
Patofizjologia
- Nieprawidłowości w różnych chorobach mogą prowadzić do wspólnego patofizjologicznego efektu końcowego, skutkując poszerzeniem oskrzeli.2
- Dochodzi do nawracającego lub przewlekłego stanu zapalnego spowodowanego zakażeniem lub nieprawidłową odpowiedzią immunologiczną w drogach oddechowych.
- Stan zapalny powoduje uszkodzenie oskrzeli i nabłonka rzęskowego.2
- Dochodzi do zmniejszenia skuteczności oczyszczania śluzowo-rzęskowego, co z kolei sprzyja kolonizacji bakteryjnej.2
- Powstaje błędne koło infekcji i stanu zapalnego, które prowadzą do uszkodzenia ściany oskrzeli, niszczą mięśniówkę i elastyczną tkankę łączną.2
- W efekcie dochodzi do nieodwracalnego poszerzenia oskrzeli i następnie uszkodzenia otaczającego miąższu płuc.
ICD-10
- J47 Rozstrzenie oskrzeli
- Q33.4 Wrodzone rozstrzenie oskrzeli
Diagnostyka
- Wskazania do diagnostyki - podejrzenie rozstrzeni oskrzeli
- obecność przewlekłego kaszlu (>8 tygodni) z nadprodukcją wydzieliny w drogach oddechowych
- występowanie infekcyjnych zaostrzeń
- chorzy z czynnikami ryzyka rozstrzeni oskrzeli
Kryteria diagnostyczne
- Podejrzenie na podstawie wywiadu i badania fizykalnego, potwierdzenie rozpoznania w badaniu HRCT (TK wysokiej rozdzielczości)
- W każdym przypadku wskazane poszerzenie diagnostyki w kierunku chorób mogących prowadzić do rozstrzeni oskrzeli
Diagnostyka różnicowa
- POChP
- Przewlekłe zapalenie oskrzeli
- Mukowiscydoza
- Rak płuc
- Astma
- Alergiczny nieżyt nosa (ANN)
- Przewlekłe zapalenie zatok
- Refluks żołądkowo-przełykowy
Wywiad lekarski
- UWAGA: poza okresami zaostrzeń pacjent może być bezobjawowy
- Objawy sugerujące rozstrzenie oskrzeli
- kaszel z obfitą plwociną, często śluzowo-ropną lub ropną
- UWAGA: może również wystąpić suchy drażniący kaszel lub krwioplucie!
- brak odpowiedzi na standardową terapię stosowaną w POChP lub astmie
- młody wiek pacjenta
- osoba nigdy niepaląca
- dolegliwości trwające od kilku do kilkudziesięciu lat, przedłużająca się rekonwalescencja
- częste zaostrzenia (≥2/rok)
- duża ilość ropnej plwociny podczas stabilizacji klinicznej
- Pseudomonas aeruginosa lub prątki niegruźlicze (nontuberculous mycobacteria - NTM) w posiewie plwociny
- Duszność
- Ból w klatce piersiowej
- Objawy ogólne
- zmęczenie
- utrata masy ciała
- pogorszenie tolerancji wysiłku
- Zaostrzenia3
- zwiększenie ilości plwociny
- duszność
- gorączka (>38°C)
- świsty
- uczucie zmęczenia
- pogorszenie funkcji płuc w badaniach czynnościowych
- radiologiczne oznaki zakażenia
Badanie przedmiotowe
- Osłuchiwanie
- cechy obecności wydzieliny w drogach oddechowych: trzeszczenia, rzężenia
- mogą także występować cechy obturacji oskrzeli: furczenia i świsty
- W zaawansowanej postaci
- palce pałeczkowate
- nieprawidłowa budowa klatki piersiowej
- duszność spoczynkowa
Badania uzupełniające w praktyce lekarza rodzinnego
- Obiektywna ocena czynności płuc – spirometria
- patrz Spirometria i pomiar PEF
- W celu znalezienia potencjalnej przyczyny choroby płuc, ERS (European Respiratory Society) zaleca wykonanie co najmniej następujących badań laboratoryjnych1:
- limfopenia lub neutropenia jako wskaźnik niedoboru odporności
- RTG klatki piersiowej
- niska czułość w wykrywaniu łagodnego i umiarkowanego rozstrzenia oskrzeli2
- typowe zmiany: pogrubienie ściany oskrzeli, cienie obrączkowate, zgrubienia oskrzeli dające obraz "torów tramwajowych na obwodzie
Diagnostyka specjalistyczna
- Badania laboratoryjne
- stężenie immunoglobulin w surowicy (całkowite IgG, IgM, IgA)
- u 2–8% pacjentów występują niedobory odporności
- badania w kierunku alergicznej aspergilozy oskrzelowo-płucnej
- całkowite IgE, swoiste IgG i IgE przeciwko Aspergillus
- badania dodatkowe w zależności od obrazu klinicznego: diagnostyka w kierunku mukowiscydozy, pierwotnej dyskinezy rzęsek, niedoboru α1-antytrypsyny
- stężenie immunoglobulin w surowicy (całkowite IgG, IgM, IgA)
- Tomografia komputerowa (TK)
- badanie obrazowe z wyboru
- typowy obraz:
- objaw sygnetu (pogrubienie ściany oskrzeli4)
- stosunek oskrzelowo-naczyniowy >1 (oskrzela o większej średnicy niż jednoimmienna sąsiadująca tętnica)
- brak obwodowych zwężeń oskrzeli
- oskrzela w odległości mniejszej niż 1 cm od opłucnej żebrowej lub stykające się z opłucną śródpiersiową pogrubienie ściany oskrzeli4
- Diagnostyka plwociny
- w celu identyfikacji patogenów i oceny ich oporności
- Bronchoskopia
- w przypadku negatywnego lub niediagnostycznego wyniku badania plwociny w celu pobrania materiału z dolnych dróg oddechowych
Wskazania do skierowania do specjalisty
- W przypadku podejrzenia rozstrzenia oskrzeli pacjent powinien być skierowany do pulmonologa
Leczenie
Cele leczenia
- Poprawa czynności płuc
- Złagodzenie dolegliwości
- Zapobieganie zaostrzeniom i skrócenie czasu ich trwania
- Zapobieganie progresji choroby
Ogólne informacje o leczeniu
- Jeśli uda się zidentyfikować chorobę podstawową, należy również przestrzegać zaleceń dotyczących jej leczenia
- Leczenie składa się z terapii podstawowej, której celem jest poprawa czynności płuc i zapobieganie zaostrzeniom oraz krótkotrwałej terapii eskalacyjnej w przypadku zaostrzenia5
Leczenie przewlekłe
- Optymalizacja leczenia choroby podstawowej
- Rehabilitacja oddechowa
- Szczepienia zalecane
- przede wszystkim przeciw grypie i pneumokokom
- Mukolityki
- zalecane do okresowego stosowania w przypadku problemów z odkrztuszaniem plwociny
- Glikokortykosteroidy wziewne
- Leki rozkurczające oskrzela
- wskazane jedynie w przypadku istnienia nadreaktywności oskrzeli lub przed podaniem antybiotyków wziewnych
- Tlenoterapia domowa
- kryteria kwalifikacji jak w POChP
- Antybiotykoterapia
- eradykacja P. aeruginosa
- u pacjenta z pogorszeniem klinicznym zaleca się eradykację1.
- u pacjentów w stabilnym stanie klinicznym należy rozważyć bilans korzyści i ryzyka eradykacji6
- leczenie pierwszego rzutu:
- ciprofloksacyna p.o. 500-750mg 2x dziennie przez 2 tygodnie
- leczenie drugiego rzutu:
- eradykacja MRSA
- u pacjenta z pogorszeniem należy zaproponować eradykację
- zapobieganie zaostrzeniom - przewlekła antybiotykoterapia (pacjenci z ≥3 zaostrzeniami/rok)
- u pacjentów bez zakażenia P. aeruginosa
- makrolid (azytromycyna lub erytromycyna)
- azytromycyna 250mg p.o. 3x w tygodniu
- gentamycyna wziewnie
- doksycyklina
- makrolid (azytromycyna lub erytromycyna)
- u pacjentów z przewlekłym zakażeniem P. aeruginosa
- gentamycyna/kolistyna wziewnie
- makrolid
- u pacjentów bez zakażenia P. aeruginosa
- eradykacja P. aeruginosa
Leczenie zaostrzeń
- Antybiotykoterapia
- empiryczna (aktywna względem H. influenzae i S. aureus)
- amoksycylina z kwasem klawulanowym 625mg 3x dziennie
- u pacjentów z nadwrażliwością na β-laktamy:
- klarytromycyna p.o. 500mg 2x dziennie
- azytromycyna p.o. 500mg 1x dziennie
- empiryczna u pacjentów z kolonizacją P. aeruginosa
- ciprofloksacyna p.o. 500-750mg 2x dziennie
- empiryczna u pacjentów z dużymi rozstrzeniami i kolonizacją H. influenzae
- amoksycylina p.o. 1g 3x dziennie
- empiryczna (aktywna względem H. influenzae i S. aureus)
Chirurgia
Resekcja
- Rutynowo nie zaleca się leczenia chirurgicznego w rozstrzeniu oskrzeli
- W przypadku zlokalizowanego rozstrzenia oskrzeli, z częstymi zaostrzeniami, pomimo prawidłowego leczenia zachowawczego, można rozważyć resekcję chirurgiczną
- Leczenie chirurgiczne rzadko może być zastosowane, ponieważ w większości przypadków rozstrzenie oskrzeli ma charakter rozsiany7
Przeszczep płuc
- U chorych z zaawansowaną chorobą można rozważyć przeszczepienie płuc. Pacjent powinien być wcześniej skonsultowany z ośrodkiem transplantacyjnym.
Zalecenia dla pacjentów
- Codzienna fizjoterapia i toaleta dróg oddechowych (patrz wyżej)
- Ćwiczenia fizyczne
- Zaprzestanie palenia
Przebieg, powikłania i rokowanie
Przebieg
- Choroba jest przewlekła, nieuleczalna i ma postępujący charakter
- Celem jest zapobieganie progresji choroby, a tym samym dalszemu pogorszeniu czynności płuc
- Około 50% chorych ma ≥2 zaostrzenia w roku, a 1/3 wymaga hospitalizacji ≥ 1 raz w roku1
Powikłania
- Serce płucne (cor pulmonale), nadciśnienie płucne
- Masywne krwioplucie z powodu przetok między naczyniami płucnymi i oskrzelowymi
- Niewydolność oddechowa
- Amyloidoza
Rokowanie
- Rokowanie zależy w dużej mierze od choroby podstawowej i chorób współistniejących
- Roczna śmiertelność po zaostrzeniu wynosi do 30%, zwłaszcza w przypadku współistniejącej POChP1
- Najczęstszymi przyczynami zgonów są choroby układu oddechowego i układu krążenia5
Dalsze postępowanie
- Dalsze postępowanie w porozumieniu ze specjalistą chorób płuc
- Coroczne szczepienia przeciwko grypie oraz pozostałe szczepienia zalecane
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- O przewlekłym charakterze choroby
- O znaczeniu drenażu ułożeniowego i aktywności fizycznej
- O tym, jak ważne jest zaprzestanie palenia
Informacje dla pacjentów
Ilustracje
Rozstrzenie oskrzeli
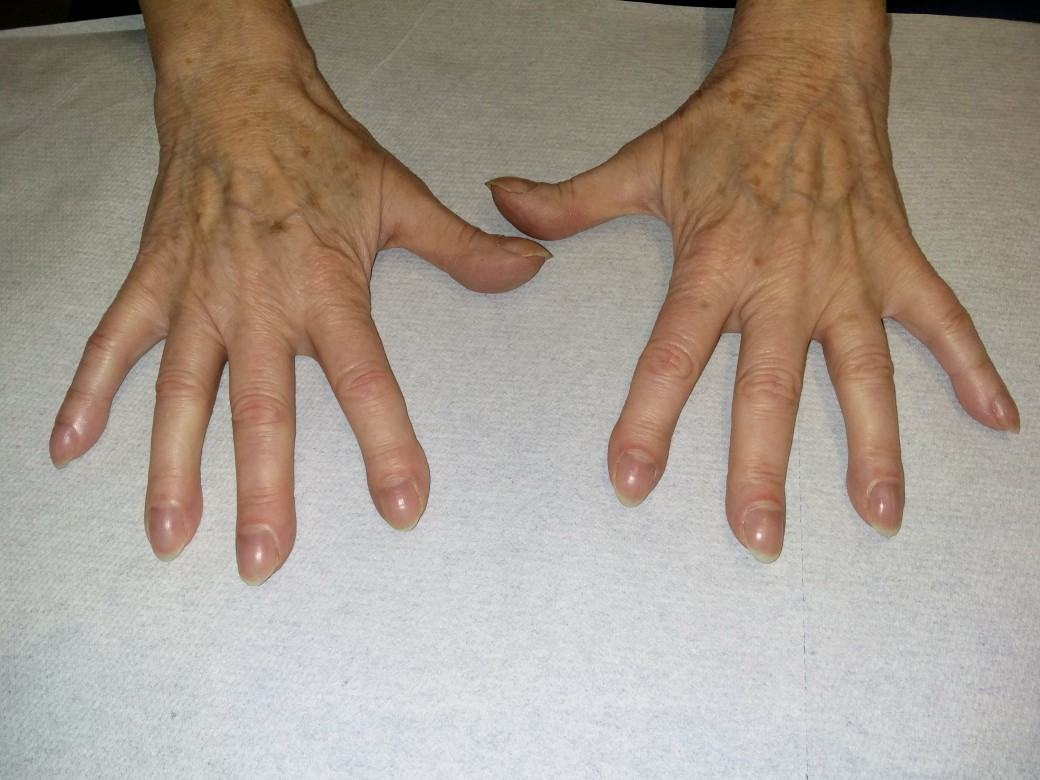
Palce pałeczkowate (dzięki uprzejmości dr med. Ericha Ramstöcka)
Źródła
Wytyczne
- European Respiratory Society. Guideline for the management of adult bronchiectasis. Stand 2017. www.ers.com
- Hill AT, Sullivan AL, Chalmers JD, et al. British Thoracic Society Guideline for bronchiectasis in adults. Thorax. 2019;74(Suppl 1):1-69. DOI
Piśmiennictwo
- European Respiratory Societey. Guideline for the management of adult bronchiectasis. Stand 2017. erj.ersjournals.com
- Boyton RJ, Altmann DM. Bronchiectasis: Current Concepts in Pathogenesis, Immunology, and Microbiology.. Annu Rev Pathol. 2016; 11: 523-54. pubmed.ncbi.nlm.nih.gov
- O’Donnell AE, Barker AF, Ilowite JS, et al. Treatment of idiopathic bronchiectasis with aerosolized recombinant human DNase I. rhDNase Study Group. Chest 1998; 113: 1329-34. pubmed.ncbi.nlm.nih.gov
- Cantin L, Bankier AA, Eisenberg RL. Bronchiectasis. American Journal of Roentgenology 2009; 193:3: 158-171. www.ajronline.org
- Chalmers JD, Aliberti S, Blasi F. Management of bronchiectasis in adults. Eur Respir J. 2015 May;45(5):1446-62. pubmed.ncbi.nlm.nih.gov
- Dzieża-Grudnik A, Mejza F. Postępowanie w rozstrzeniach oskrzeli u dorosłych. Praktyczne wskazówki z wytycznych British Thoracic Society 2019. Med. Prakt 2019; 12: 40–56 (dostęp 19.05.2024) www.mp.pl
- Allewelt M, de Roux A. New and Current Concepts of Therapy in Non-CF Bronchiectasis. Dtsch Med Wochenschr. 2016 May;141(10):694-9. pubmed.ncbi.nlm.nih.gov
- Guan, W. J., Han, X. R., de la Rosa-Carrillo, D., & Martinez-Garcia, M. A. (2019). The significant global economic burden of bronchiectasis: a pending matter. The European respiratory journal, 53(2), 1802392. https://doi.org/10.1183/13993003.02392-2018 pubmed.ncbi.nlm.nih.gov
- Kanne, J. P., Little, B. P., Schulte, J. J., Haramati, A., & Haramati, L. B. (2023). Long-term Lung Abnormalities Associated with COVID-19 Pneumonia. Radiology, 306(2), e221806. https://doi.org/10.1148/radiol.221806 pubmed.ncbi.nlm.nih.gov
- Gibson GJ, Loddenkemper R, Lundbäck B, Sibille Y. Respiratory health and disease in Europe: the new European Lung White Book. Eur Respir J. 2013 Sep;42(3):559-63. pubmed.ncbi.nlm.nih.gov
- Rademacher J, Welte T. Bronchiectasis—Diagnosis and Treatment. Dtsch Arztebl Int. 2011 Dec; 108(48): 809-15. www.ncbi.nlm.nih.gov
- Lee AL, Burge A, Holland AE. Cochrane Database Syst Rev. 2013 May 31;(5):CD008351. pubmed.ncbi.nlm.nih.gov
- Sawiec P. Mazurek H. Postępowanie w rozstrzeniach oskrzeli u dzieci i młodzieży. Aktualne (2021) wytyczne European Respiratory Society. (dostęp 9.05.2024) www.mp.pl
- Cymbala AA, Edmonds LC, Bauer MA, Jederlinic PJ, May JJ, Victory JM, et al. The disease-modifying effects of twice-weekly oral azithromycin in patients with bronchiectasis. Treat Respir Med 2005; 4: 117-22. pubmed.ncbi.nlm.nih.gov
- Evans DJ, Bara A, Greenstone M. Prolonged antibiotics for purulent bronchiectasis in children and adults. Cochrane Database of Systematic Reviews, Jan 13, 2011. Art. No.: CD001392. DOI: 10.1002/14651858.CD001392.pub2. www.cochranelibrary.com
- Barker AF, Couch L, Fiel SB, Gotfried MH, Ilowite J, Meyer KC, et al. Tobramycin solution for inhalation reduces sputum Pseudomonas aeruginosa density in bronchiectasis. Am J Respir Crit Care Med 2000; 162: 481-5. pubmed.ncbi.nlm.nih.gov
- Orriols R, Roig J, Ferrer J, Sampol G, Rosell A, Ferrer A, et al. Inhaled antibiotic therapy in non-cystic fibrosis patients with bronchiectasis and chronic bronchial infection by Pseudomonas aeruginosa. Respir Med 1999; 93: 476-80. pubmed.ncbi.nlm.nih.gov
Autorzy
- Natalia Jagiełła, (redaktor)
- Aleksandra Danieluk, lekarz, specjalista medycyny rodzinnej, Uniwersytet Medyczny w Białymstoku (recenzent)
- Sławomir Chlabicz, Prof. dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Medyczny w Białymstoku (redaktor)
- Lino Witte, Frankfurt
- Dietrich August, Freiburg
