Streszczenie
- Definicja: Choroba zapalna o nieznanej etiologii, z nakładaniem się objawów klinicznych i wyników badań co najmniej dwóch układowych chorób autoimmunologicznych (toczeń rumieniowaty układowy, twardzina układowa, zapalenie mięśni lub zapalenie skórno-mięśniowe, reumatoidalne zapalenie stawów) w połączeniu z wysokim mianem przeciwciał przeciwko U1-RNP.
- Częstość występowania: Choroba rzadka. Częstość występowania wynosi około 2–6 przypadków na 100 000 osób.
- Objawy: Najczęściej początkowo obserwuje się zespół Raynauda, często występują bóle stawów i mięśni oraz osłabienie mięśni. Inne możliwe objawy to trudności w połykaniu i oddychaniu. Objawy ogólnoustrojowe obejmują zmęczenie, stany podgorączkowe i ogólne złe samopoczucie.
- Badanie fizykalne: Rozległe obrzęki dłoni i palców, sklerodaktylia, zapalenie błony maziowej/zapalenie stawów, zapalenie mięśni, rumień. Innymi objawami są nadciśnienie płucne, śródmiąższowe zapalenie płuc, zapalenie osierdzia.
- Diagnostyka: Poza obrazem klinicznym, rozpoznanie opiera się na wykryciu przeciwciał przeciwko U1-RNP.
- Leczenie: W łagodnym przebiegu leczenie farmakologiczne głównie za pomocą NLPZ, hydroksychlorochiny, glikokortykosteroidów. W cięższych przebiegach także inne leki przeciwreumatyczne modyfikujące przebieg choroby (disease-modifying antirheumatic drugs – DMARD) oraz leki immunosupresyjne.
Informacje ogólne
Definicja
- Termin międzynarodowy: Mixed Connective Tissue Disease (MCTD)
- Zwana jest również zespołem Sharpa od nazwiska pierwszego badacza, który ją opisał.
- Zapalna choroba układowa o nieznanej przyczynie
- Mieszana choroba tkanki łącznej jest definiowana przez jednoczesne występowanie1:
- wysokiego miana przeciwciał przeciwko rybonukleoproteinie U1 (anty-U1-RNP)
- nakładających się objawów i wyników badań co najmniej dwóch układowych chorób reumatycznych, takich jak:
Częstość występowania
- Chorobowość
- choroba rzadka, chorobowość około 2–6 przypadków na 100 000 osób2
- Płeć
- stosunek liczby kobiet do mężczyzn około 4:1
- Wiek
- wystąpienie możliwe w każdym wieku, początek choroby zwykle między 15. a 35. rokiem życia
Etiologia i patogeneza
- Etiologia niewyjaśniona, prawdopodobną przyczyną jest przewlekła aktywacja układu odpornościowego po ekspozycji na czynnik środowiskowy, na podłożu predyspozycji genetycznej.
- Przeciwciała anty-U1-RNP odgrywają kluczową rolę w patogenezie.
- Choroba może dotyczyć prawie każdego narządu, a jej objawy kliniczne mogą być bardzo zróżnicowane.2-4
- skóra: zespół Raynauda, obrzęknięte dłonie i palce, sklerodaktylia (stwardnienie skóry obwodowo od stawów śródręczno-paliczkowych), wysypka, zapalenie naczyń skóry (ok. 95%)
- stawy: zapalenie stawów (ok. 60–95%)
- układ mięśniowy: zapalenie mięśni (ok. 65%)
- płuca/opłucna: śródmiąższowe zapalenie płuc, zapalenie opłucnej (ok. 50%)
- nadciśnienie płucne (ok. 10–45%)
- istotna przyczyna zgonu w mieszanej chorobie tkanki łącznej
- serce: zapalenie osierdzia, dolegliwości ze strony mięśnia sercowego (ok. 40%)
- przewód pokarmowy: atrofia przełyku, zaburzenia motoryki przełyku (ok. 65%)
- zajęcie nerek i OUN rzadsze i przeważnie łagodne (ok. 25%)
- Poniższy zespół objawów przemawia bardziej za mieszaną niż za specyficzną chorobą tkanki łącznej4:
- objaw Raynauda, obrzęknięte dłonie i palce
- nasilone zapalenie stawów
- nadciśnienie płucne
- brak istotnego zajęcia nerek i OUN
- potwierdzenie obecności przeciwciał anty-U1-RNP
ICD-10
- M35.1 Inne zespoły nakładające się
- Mieszana choroba tkanki łącznej (mixed connective tissue disease – MCTD)
Diagnostyka
Kryteria diagnostyczne
- Trudności w rozpoznaniu ze względu na objawy i wyniki badań jak w innych chorobach autoimmunologicznych
- we wczesnych stadiach często określana jako „niezróżnicowana choroba tkanki łącznej” (undifferentiated connective tissue disease - UCTD)
- Różne systemy diagnostyczne i klasyfikacyjne, z których żaden nie jest powszechnie akceptowany.5-8
- Czułość i swoistość kryteriów Alarcón-Segovii wynosi odpowiednio 63% i 86%.5
Rozpoznania różnicowe
- Zespół Raynauda
- Toczeń rumieniowaty układowy (TRU)
- Twardzina układowa / sklerodermia
- Zapalenie wielomięśniowe
- Reumatoidalne zapalenie stawów
Wywiad
- We wczesnej fazie choroby często występują4:
- wyczerpanie i zmęczenie
- stany podgorączkowe
- zespół Raynauda
- ból mięśni
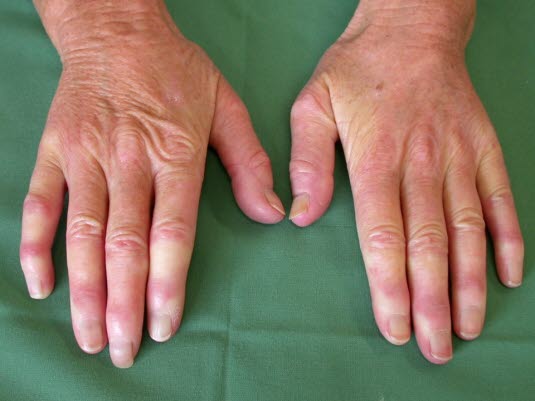 Zespół Raynauda
Zespół Raynauda - bóle stawów
- Charakterystyczne objawy w trakcie rozwoju choroby:
- obrzęk dłoni
- obrzęki palców
- zapalenie błony maziowej (synovitis)
- sklerodaktylia (stwardnienie skóry obwodowo od stawów śródręczno-paliczkowych)
Badanie przedmiotowe
- Temperatura
- niewielka gorączka
- Skóra
- zespół Raynauda
- obrzęki palców dłoni i stóp, obrzęk dłoni
- wapnica skóry (calcinosis cutis)
- sklerodaktylia
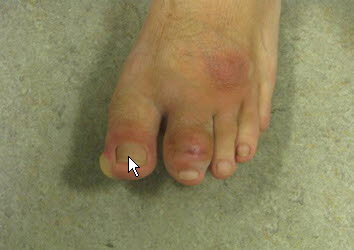 Sklerodaktylia z obrzękiem i wapnicą skóry (calcinosis cutis)
Sklerodaktylia z obrzękiem i wapnicą skóry (calcinosis cutis) - powierzchniowe zapalenie naczyń
- owrzodzenia palców
- zajęcie skóry często jako pierwszy objaw choroby
- Stawy
- zapalenie stawów (obrzęk, zaczerwienienie, ograniczenie ruchomości)
- Mięśnie
- zapalenie mięśni (osłabienie mięśni, zanik mięśni, bolesność palpacyjna)
- Płuca
- zapalenie opłucnej (tarcie opłucnowe, wysięk opłucnowy)
- Serce
- zapalenie osierdzia (tarcie osierdziowe)
Badania uzupełniające w ramach podstawowej opieki zdrowotnej
Badania laboratoryjne
- OB oraz CRP
- Morfologia krwi: często niedokrwistość oraz leukopenia4
- Elektroforeza białek (proteinogram): często hipergammaglobulinemia4
- CK: podwyższona w przypadku zapalenia mięśni
- Diagnostyka serologiczna
- przeciwciała przeciwjądrowe z różnicowaniem: przeciwciała anty-U1-RNP (dostępne bezpłatnie dla pacjentów w ramach AOS)
- dodatnie miano niezbędne do rozpoznania, we wczesnych stadiach czynnik prognostyczny rozwoju mieszanej choroby tkanki łącznej
- Obecność przeciwciał bez obrazu klinicznego choroby nie umożliwia postawienia rozpoznania.
- czynnik reumatoidalny: wynik dodatni w 50‒70% przypadków4
- przeciwciała anty-CCP: wynik dodatni w 50% przypadków4
EKG
- Zaburzenia przewodzenia elektrycznego serca (blok AV/odnóg, blok AV)
- Cechy przerostu prawej komory w przypadku nadciśnienia płucnego, serca płucnego (cor pulmonale)
RTG klatki piersiowej
- Może wykazać śródmiąższowe zapalenie płuc, wysięk opłucnowy.
Diagnostyka specjalistyczna
Echokardiografia
- Nadciśnienie płucne/serce płucne (cor pulmonale)
- Mieszane choroby tkanki łącznej należą do chorób reumatologicznych, które szczególnie często wiążą się z nadciśnieniem płucnym (10–45%).
- Wysięk osierdziowy
TK
- Śródmiąższowe zapalenie płuc
Spirometria/pletyzmografia
- Czynność płuc w przypadku śródmiąższowego zapalenia płuc
Badanie elektrofizjologiczne
Wskazania do skierowania do specjalisty
- W przypadku podejrzenia mieszanej choroby tkanki łącznej – skierowanie do reumatologa
Leczenie
Cele leczenia
- Ograniczenie aktywności choroby
- Zapobieganie powikłaniom
Ogólne informacje o leczeniu
- Brak dostępnego leczenia przyczynowego, choroba jest nieuleczalna.9
Farmakoterapia
- Nie przeprowadzono badań z grupą kontrolną dotyczących leczenia mieszanej choroby tkanki łącznej; postępowanie opiera się na skuteczności leczenia podobnych objawów w innych chorobach autoimmunologicznych.9
- Często skuteczne jest leczenie skojarzone, w którym stosowane są:
- NLPZ
- hydroksychlorochina
- glikokortykosteroidy w niskich dawkach
- W przypadku ciężkich przebiegów podawane również2,9:
- inne klasyczne (cDMARD) lub biologiczne (bDMARD) leki modyfikujące przebieg choroby
- leki immunosupresyjne
- W zespole Raynauda antagoniści kanału wapniowego stanowią leczenie pierwszego wyboru.
- Leczenie nadciśnienia płucnego agonistami endoteliny, inhibitorami fosfodiesterazy-5, stymulatorami cyklazy guanylowej
Przebieg, powikłania i rokowanie
Powikłania
- Nadciśnienie płucne
- najważniejsza przyczyna zgonu u osób z mieszaną chorobą tkanki łącznej.10
- Postępujące śródmiąższowe zapalenie płuc.9
- Zdarzenia sercowo-naczyniowe.10
- Powikłania jako następstwo farmakoterapii.
Przebieg i rokowanie
- Choroba często ma lżejszy przebieg niż w przypadku innych chorób tkanki łącznej.1
- Rokowanie jest przeważnie korzystne, śmiertelność nie odbiega znacząco od populacji ogólnej.11
- przeżycie 5-letnie 98%, 10-letnie 96%10
- Znaczna zachorowalność, po pierwsze na skutek objawów chorobowych, po drugie ze względu na działania niepożądane/powikłania związane z farmakoterapią.9
- Nierzadko pacjenci z mieszaną chorobą tkanki łącznej z czasem są ponownie diagnozowani, ponieważ zmienia się obraz kliniczny oraz wyniki badań immunologicznych.12
Kontrola przebiegu
- Regularne kontrole kliniczne i laboratoryjne.
- W razie potrzeby kontrola poprzez wykonanie badań:
- echokardiografia (w przypadku nadciśnienia płucnego)
- spirometria/pletyzmografia (w przypadku śródmiąższowego zapalenia płuc)
Informacje dla pacjentów
Informacje dla pacjentów w Medibas
Ilustracje

Zespół Raynauda

Sklerodaktylia z obrzękiem i wapnicą skóry (calcinosis cutis)
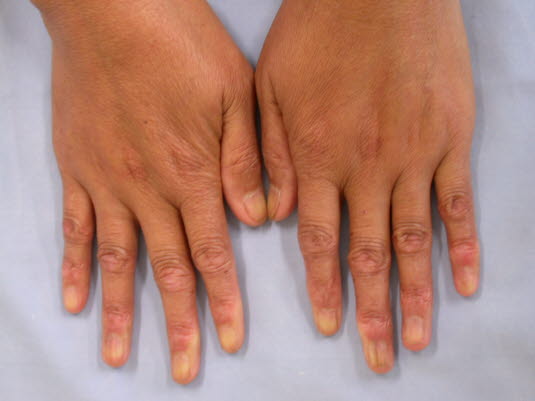
Sklerodaktylia w początkowym stadium
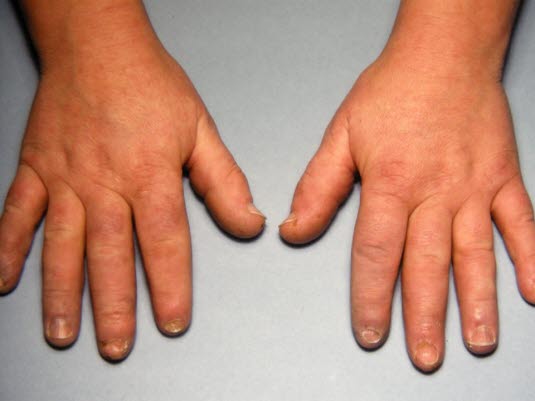
W ponad 90% przypadków obserwuje się obrzęk dłoni i palców.
Źródła
Piśmiennictwo
- Reiseter S, Gunnarsson R, Corander J, et al. Disease evolution in mixed connective tissue disease: results from a long-term nationwide prospective cohort study. Arthritis Res Ther 2017; 19: 284. doi:10.1186/s13075-017-1494-7 DOI
- Greidinger E. Mixed Connective-Tissue Disease (MCTD). Medscape, updated Jan 21, 2021. emedicine.medscape.com
- Ciang N, Pereira N, Isenberg D. Mixed connective tissue disease—enigma variations? Rheumatology 2017; 56: 326-333. doi:10.1093/rheumatology/kew265 DOI
- Axford J. Clinical manifestations of mixed connective tissue disease. UpToDate, last updated Nov 13, 2020. Zugriff 04.03.2021. www.uptodate.com
- Alarcon-Segovia D. Mixed connective tissue disease and overlap syndromes. Clin Dermatol 1994; 12: 309-316. pubmed.ncbi.nlm.nih.gov
- Chaigne B, Scire C, Talarico R, et al. Mixed connective tissue disease: state of the art on clinical practice guidelines. RMD Open 2019; 4: e000783. pubmed.ncbi.nlm.nih.gov
- Tanaka Y, Kuwana M, Fujii T, et al. 2019 Diagnostic criteria for mixed connective tissue disease (MCTD): From the Japan research committee of the ministry of health, labor, and welfare for systemic autoimmune diseases. Mod Rheumatol 2021; 31: 29-33. doi:10.1080/14397595.2019.1709944 DOI
- Axford J. Definition and diagnosis of mixed connective tissue disease. UpToDate, last updated July 30,2021. Zugriff 04.04.2022. www.uptodate.com
- Axford J. Prognosis and treatment of mixed connective tissue disease. UpToDate, last updated Feb 23.2022. Zugriff 04.03.22. www.uptodate.com
- Hajas A, Szodoray P, Nakken B, et al. Clinical course, prognosis, and causes of death in mixed connective tissue disease. J Rheumatol 2013; 40(7): 1134-42. pmid:23637328 PubMed
- Alves M, Isenberg D. “Mixed connective tissue disease”: a condition in search of an identity. Clin Exp Med 2020; 20: 159-166. www.ncbi.nlm.nih.gov
- van den Hoogen FH, Spronk PE, Boerbooms AM, et al. Long-term follow-up of 46 patients with anti-(U1)snRNP antibodies. Br J Rheumatol 1994; 33 (12): 1117. pmid:8000737 PubMed
Autorzy
- Agnieszka Jankowska-Zduńczyk, lekarz, specjalista medycyny rodzinnej, Praktyka Lekarzy Rodzinnych w Warszawie (recenzent)
- Tomasz Tomasik, Dr hab. n. med., Prof. UJ, specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (redaktor)
- Michael Handke, Prof. dr hab. n. med., specjalista chorób wewnętrznych, kardiologii i intensywnej terapii, Fryburg Bryzgowijski
