Co to jest dna moczanowa?
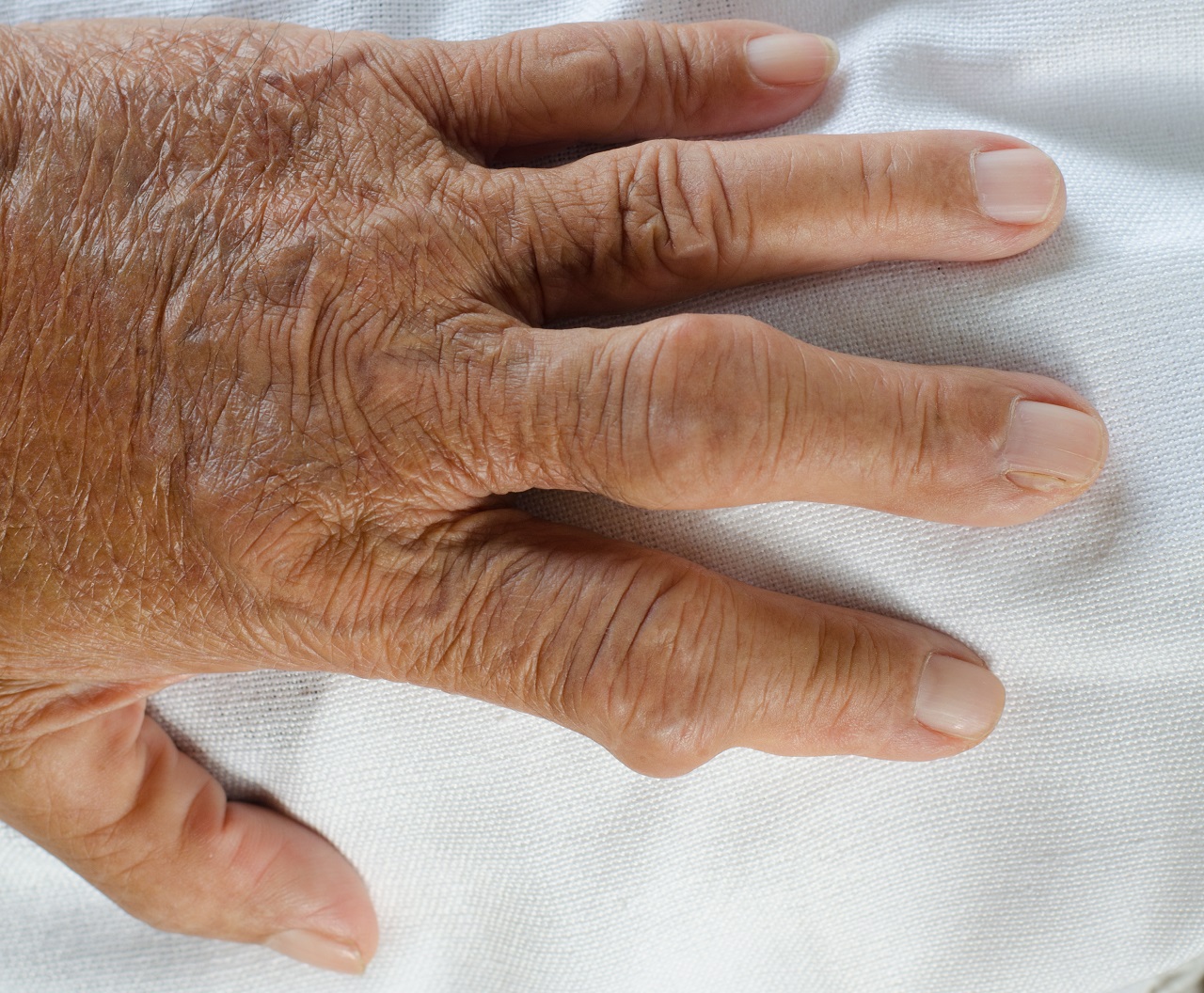
Dna moczanowa (nazywana również dnawym zapaleniem stawów albo skazą moczanową) to zapalenie stawów spowodowane odkładaniem się kryształów kwasu moczowego (moczanu) w stawach. Pod wpływem stanu zapalnego w obrębie stawu występuje ból, ocieplenie, duży obrzęk i zaczerwienienie. Najczęściej dna moczanowa dotyczy stawu śródstopno-paliczkowego palucha (nosi wtedy nazwę podagry), ale mogą być również zajęte inne stawy kończyn, np. stawy kolan, nadgarstków, palców rąk. W przebiegu choroby mogą również wystąpić zmiany w tkankach miękkich (guzki dnawe) lub zmiany w nerkach, np. kamienie nerkowe. Choroba często ma postać rzutów.
Kwas moczowy to substancja, która powstaje w organizmie między innymi w procesie rozkładu żywności bogatej w puryny. Zwykle między produkowaniem i wydalaniem kwasu moczowego w organizmu panuje równowaga. W przypadku dny moczanowej poziom kwasu moczowego we krwi jest podwyższony. Często powodem jest spadek skuteczności wydalania kwasu moczowego przez nerki, ale wysoki poziom kwasu moczowego (hiperurykemia) może być też spowodowany np. jego zbyt wysoką produkcją pod wpływem określonej diety.
Objawy
Pierwszy napad dny moczanowej
- Zwykle choroba dotyka tylko jednego stawu.
- W ponad 50% jest to staw śródstopno-paliczkowy palucha.
- Ból zaczyna się najczęściej w nocy.
Pojedyncze napady
- Kolejne napady mogą dotyczyć różnych stawów:
- stawu śródstopno-paliczkowego palucha
- stopy
- kostki
- kolana
- palców dłoni
- Dolegliwości w obrębie stawu
- zaczerwienienie skóry
- opuchlizna
- ciepła skóra
- ograniczenie ruchomości stawu
- Ciężkie napady dny moczanowej są bardzo bolesne.
- Zajętego stawu w zasadzie nie da się obciążać.
- Najlżejsze dotknięcie powoduje dyskomfort.
- Napad często rozwija się w ciągu nocy.
- Napadowi może towarzyszyć gorączka.
- Napad osiąga swoją najbardziej bolesną fazę po upływie od 1 do 2 dni, a potem ustępuje.
- Nieleczony napad trwa zwykle 7–10 dni.
Przebieg
- Pomiędzy napadami u większości chorych zdarzają się okresy bez objawów.
- Po wielokrotnych napadach na przestrzeni kilku lat choroba może przejść w fazę przewlekłą ze stanem zapalnym większej liczby stawów. Napady dny moczanowej są wtedy często mniej bolesne, ale nierzadko osoba chora odczuwa stały umiarkowany ból.
Przyczyny
- Ryzyko rozwoju dny moczanowej zwiększa podwyższony poziom kwasu moczowego we krwi.
- Kwas moczowy powstaje w organizmie w wyniku rozpadu tzw. puryn, czyli substancji chemicznych zawartych również w żywności i niezbędnych do budowy komórek.
- Sole kwasu moczowego (moczany) mogą się wytrącać w postaci kryształków i odkładać w tkankach, wywołują one ostrą reakcję zapalną w stawach. W tkance podskórnej tworzą guzki dnawe (guzki moczanowe, guzki artretyczne).
- Mimo to, u wielu osób chorych poziom kwasu moczowego w trakcie napadu dny moczanowej utrzymuje się w normie.
- Przyczyny podwyższonego poziomu kwasu moczowego
- predyspozycje genetyczne w połączeniu ze zwiększoną podażą wraz z żywnością
- czerwone mięso
- owoce morza
- Słodzone napoje bezalkoholowe (fruktoza zwiększa poziom kwasu moczowego we krwi i ryzyko wystąpienia dny moczanowej).
- Wykazano, że napoje owocowe na bazie rodzynek, pomarańczy lub jabłek zwiększają ryzyko wystąpienia dny moczanowej u mężczyzn.
- nadprodukcja kwasu moczowego w wyniku choroby, np. w trakcie chemoterapii
- ograniczone wydalanie w związku z zaburzeniem nerek lub przyjmowaniem leków
- nadwaga
- wysokie spożycie alkoholu
- predyspozycje genetyczne w połączeniu ze zwiększoną podażą wraz z żywnością
- Czynniki, które dodatkowo sprzyjają napadom dny moczanowej:
- nieprzyjmowanie pokarmu przez dłuższy czas
- duże posiłki
- odwodnienie, np. w przypadku zbyt małego spożycia płynów
- urazy i operacje
- zimno
Częstotliwość występowania
- Dna moczanowa dotyczy około 1–2% populacji.
- Osoby starsze częściej chorują na dnę moczanową.
- Liczba nowych przypadków każdego roku wzrasta, prawdopodobnie w wyniku zmian stylu życia, rosnącej liczby osób z nadwagą, a także liczby osób starszych.
- Choroba częściej dotyka mężczyzn niż kobiety.
- U kobiet w wieku rozrodczym dna moczanowa występuje niezwykle rzadko.
- Istnieje wyraźny związek między poziomem kwasu moczowego we krwi a występowaniem dny moczanowej:
- W 5-letniej perspektywie ryzyko rozwoju dny moczanowej przy prawidłowym poziomie kwasu moczowego wynosi około 1%. U osób z podwyższonym stężeniem kwasu moczowego ryzyko to wynosi odpowiednio 22%.
Badania dodatkowe
- Chorobę rozpoznaje się z reguły na podstawie wywiadu chorobowego i typowych objawów.
- Nie we wszystkich przypadkach konieczne jest określenie parametrów krwi.
- Zależnie od stopnia zaawansowania choroby we krwi mogą być podwyższone parametry stanu zapalnego (CRP, OB i leukocyty).
- Poziom kwasu moczowego we krwi nie u wszystkich chorych jest podwyższony.
- Aby ocenić czynność nerek, we krwi oznacza się poziom kreatyniny.
- W razie potrzeby wykonuje się badanie moczu
- Tylko w niejasnych przypadkach
- stwierdzenie obecności kryształków kwasu moczowego w płynie stawowym
- W tym celu za pomocą igły pobiera się z jamy stawu płyn stawowy (nakłucie stawu) i bada pod mikroskopem.
- Badanie ultrasonograficzne stawu
- w razie potrzeby zdjęcie rentgenowskie zajętego stawu
- w rzadkich przypadkach dalsze badania obrazowe, np. tomografia komputerowa dwuenergetyczna (DECT)
- stwierdzenie obecności kryształków kwasu moczowego w płynie stawowym
Leczenie
- Układanie w pozycji podwyższonej i chłodzenie zajętego stawu
- Leki przeciwbólowe
- W napadach dny moczanowej zwykle stosuje się leki przeciwzapalne, takie jak niesteroidowe leki przeciwzapalne (NLPZ), i/lub glikokortykosteroidy.
- Leki te powodują wyciszenie objawów w ciągu 1–2 dni. Bez leczenia napad dny moczanowej może trwać 7–10 dni.
- Farmakoterapię kontynuuje się do ustąpienia objawów, ale nie dłużej niż 2 tygodnie.
- NLPZ i glikokortykosteroidy mogą powodować zapalenie błony śluzowej żołądka; dlatego w razie potrzeby zaleca się inhibitory pompy protonowej (np. omeprazol), aby chronić błonę śluzową żołądka. Jeśli pacjent nie toleruje NLPZ, istnieje alternatywa w postaci stosowania kolchicyny.
- Leczenie farmakologiczne można profilaktycznie wdrożyć w przypadku co najmniej dwóch napadów dny moczanowej w roku lub chorób współistniejących spowodowanych podwyższonym poziomem kwasu moczowego.
- Terapię rozpoczyna się dopiero po całkowitym wyciszeniu napadu dny moczanowej i upływie co najmniej 2 tygodni od pierwszych objawów.
- Lekiem z wyboru jest allopurinol. Alternatywami są probenecyd i benzbromaron. Witaminę C i febuksostat stosuje się tylko w pojedynczych przypadkach.
- Zwykle należy kontynuować terapię przez co najmniej 5 lat.
Co możesz zrobić sam?
- W celu ograniczenia ryzyka nawrotu dny moczanowej można podjąć pewne działania:
- regularna aktywność fizyczna
- W przypadku nadwagi dobrze jest schudnąć.
- Należy unikać:
- alkoholu
- Piwo i napoje „wysokoprocentowe” wiążą się ze zwiększonym ryzykiem wystąpienia dny moczanowej.
- Wielu pacjentów lepiej toleruje wino, ale i ono może doprowadzić do napadu dny moczanowej.
- napojów z dodatkiem cukru
- tłustego jedzenia.
- alkoholu
- Należy stosować dietę z dużą ilością warzyw i małą ilością tłuszczu.
- Unikać pokarmów o wysokiej zawartości puryn.
- sardele, sardynki, krewetki, mięso kraba, mięso, tłuste sosy, fasola, groch, szparagi itp.
- Porady żywieniowe dla pacjentów z dną moczanową można również znaleźć w ulotce informacyjnej dla pacjenta Zawartość puryn w żywności.
- Należy pić wystarczająco dużo wody.
Rokowanie
- Typowe dla dny moczanowej są ostre napady i długie fazy bezobjawowe.
- Po pierwszym napadzie dny moczanowej osoba chora może nie mieć objawów przez kilka miesięcy lub lat, ale niektórzy doświadczają częstych napadów.
- Nieleczona choroba może prowadzić np. do powstawania złogów kryształków kwasu moczowego w skórze (guzków dnawych), np. na uszach i na odwrocie łokci. Zwiększone wydalanie kwasu moczowego może również prowadzić do powstawania kamieni nerkowych (kamicy nerkowej), które mogą wywoływać kolkę nerkową.
- Dzięki aktualnym możliwościom terapii większość chorych może prowadzić normalne życie, pod warunkiem, że choroba zostanie rozpoznana odpowiednio wcześnie.
- U pacjentów z zaawansowaną chorobą leczenie może prowadzić do pewnego złagodzenia objawów: guzki dnawe mogą zniknąć, może się poprawić czynność stawów, a postęp niewydolności nerek może zostać spowolniony.
Dodatkowe informacje
- Dna moczanowa, zawartość puryn w żywności
- Ból kilku stawów
- Ból stawu
- Reumatoidalne zapalenie stawów
- Nadwaga i redukcja masy ciała
- Aktywność fizyczna: lekarstwo dla ciała i ducha
- Reaktywne zapalenie stawów
- Dna moczanowa — informacje dla lekarzy
Ilustracje

Autorzy
- Anna Zwierzchowska (recenzent/redaktor)
- Hannah Brand (recenzent/redaktor)
- Marie-Christine (recenzent/redaktor)
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Dna moczanowa. References are shown below.
- Chrzanowska A. Krystalopatie. Przegląd Reumatologiczny. https://www.przegladreumatologiczny.pl/krystalopatie (dostęp: 11.03.2025) www.przegladreumatologiczny.pl
- Dalbeth N, Stamp L. Hyperuricaemia and gout: time for a new staging system? Ann Rheum Dis, 2014. 73(9): p. 1598-600. www.ncbi.nlm.nih.gov
- Mikuls TR, Farrar JT, Bilker WB, et al. Gout epidemiology: results from the UK general practice research database, 1990-1999. Ann Rheum Dis 2005;64: 267-272. PubMed
- FitzGerald JD, Dalbeth N, Mikuls T, et al. 2020 American College of Rheumatology Guideline for the Management of Gout. Arthritis Rheumatol. 2020 Jun;72(6):879-895. doi: 10.1002/art.41247.
- Williams PT. Effects of diet, physical activity and performance, and body weight on incident gout in ostensible healthy, vigorously active men. Am J Clin Nutr 2008; 87: 1480-7. PubMed
- Choi HK, Atkinson K, Karlson EW, Willett W, Curhan G. Purine-rich foods, dairy and protein intake, and the risk of gout in men. N Engl J Med 2004; 350: 1093-1103. PubMed
- Choi HK, Curhan G. Soft drinks, fructose consumption, and the risk of gout in men: prospective cohort study. BMJ 2008; 336: 309-12. pubmed.ncbi.nlm.nih.gov
- Choi HK, Willett W, Curhan G. Fructose-rich beverages and risk of gout in women. JAMA 2010; 304: 2270-8. pubmed.ncbi.nlm.nih.gov
- Emorinken A, Ugheoke AJ. Pyrazinamide-induced acute gouty arthritis: a case report. Int J Res Med Sci 2022; 10(2): 526-9. msjonline.org
- Yao J, Zhang Y, Zhao J, et al. Correlation of obesity, dietary patterns, and blood pressure with uric acid: data from the NHANES 2017-2018. BMC Endocr Disord. 2022 Aug 5;22(1):196. doi: 10.1186/s12902-022-01112-5. PMID: 35932038; PMCID: PMC9354319.
- Qaseem A, McLean RM, Starkey M, et al. Diagnosis of Acute Gout: A Clinical Practice Guideline From the American College of Physicians. Annals of Internal Medicine 2017. www.acpjournals.org
- Sikora B. Dna Moczanowa. W: Windak A, Chlabicz S (Red). Repozytorium Medycyny Rodzinnej. ZiZ Centrum Edukacji, Kraków, 2023.
- Ogdie A, Taylor WJ, Neogi T, et al. Performance of Ultrasound in the Diagnosis of Gout in a Multicenter Study: Comparison With Monosodium Urate Monohydrate Crystal Analysis as the Gold Standard. Arthritis Rheumatol 2017 Feb; 69(2): 429-438. pmid:27748084 PubMed
- Bongartz T, Glazebrook KN, Kavros SJ, et al. Dual-energy CT for the diagnosis of gout: an accuracy and diagnostic yield study. Ann Rheum Dis 2014. doi:10.1136/annrheumdis-2013-205095 DOI
- Underwood M. Diagnosis and management of gout. BMJ 2006; 332: 1315-9. PubMed
- Sivera F, Andres M, Carmona L, et al. Multinational evidence-based recommendations for the diagnosis and management of gout: integrating systematic literature review and expert opinion of a broad panel of rheumatologists in the 3e initiative. Ann Rheum Dis 2013. doi:10.1136/annrheumdis-2013-203325 DOI
- Richette P, Doherty M, Pascual E, et al. 2016 updated EULAR evidence-based recommendations for the management of gout. Ann Rheum Dis 2017 Jan; 76(1): 29-42. pmid:27457514 PubMed
- van Durme CM, Wechalekar MD, Buchbinder R, et al. Non-steroidal anti-inflammatory drugs for acute gout. Cochrane Database Syst Rev 2014; 9: CD010120. pmid:25225849 PubMed
- Zhang S, Zhang Y, Liu P, et al. Efficacy and safety of etoricoxib compared with NSAIDs in acute gout: a systematic review and a meta-analysis. Clin Rheumatol 2016 Jan; 35(1): 151-8. pmid:26099603 PubMed
- Billy CA, Lim RT, Ruospo M, Palmer SC, Strippoli GFM. Corticosteroid or Nonsteroidal Antiinflammatory Drugs for the Treatment of Acute Gout: A Systematic Review of Randomized Controlled Trials. J Rheumatol 2017 Aug ; pii: jrheum.170137: (Review) . pmid:28765243 PubMed
- Janssens HJEM, Janssen M, van de Lisdonk EH, et al. Use of oral prednisolone or naproxen for the treatment of gout arthritis: a double-blind, randomised equivalence trial. Lancet 2008; 371: 1854-60. PubMed
- Seth R, Kydd AS, Buchbinder R, et al. Allopurinol for chronic gout. Cochrane Database Syst Rev. 2014 Oct 14;10:CD006077. Cochrane (DOI)
- Stamp LK, Taylor WJ, Jones PB, et al. Starting dose is a risk factor for allopurinol hypersensitivity syndrome: A proposed safe starting dose of allopurinol. Arthritis Rheum 2012; 64: 2529-36. PubMed
- Becker MA, Schumacher HR Jr, Wortmann RL, et al. Febuxostat, a novel nonpurine selective inhibitor of xanthine oxidase: a twenty-eight-day, multicenter, phase II, randomized, double-blind, placebo-controlled, dose-response clinical trial examining safety and efficacy in patients with gout. Arthritis Rheum 2005; 52: 916-23. PubMed
- Takano Y, Hase-Aoki K, Horiuchi H, et al. Selectivity of febuxostat, a novel non-purine inhibitor of xanthine oxidase/xanthine dehydrogenase. Life Sci 2005; 76: 1835-47. PubMed
- White WB, Saag KG, Becker MA, Borer JS, Gorelick PB, Whelton A, Hunt B, Castillo M, Gunawardhana L; CARES Investigators. Cardiovascular Safety of Febuxostat or Allopurinol in Patients with Gout. N Engl J Med. 2018 Mar 29;378(13):1200-1210. 29527974 www.ncbi.nlm.nih.gov
- Saag KG, Fitz-Patrick D, Kopicko J, et al. Lesinurad combined with allopurinol: randomized, double-blind, placebo-controlled study in gout subjects with inadequate response to standard of care allopurinol (a US-based study). Arthritis Rheumatol 2017; 69: 203–12. www.ncbi.nlm.nih.gov
- FitzGerald JD, Dalbeth N, Mikuls T, et al. 2020 American College of Rheumatology Guideline for the Management of Gout. Arthritis Rheumatol. 2020 Jun;72(6):879-895. pubmed.ncbi.nlm.nih.gov
- Jordan KM, Cameron JS, Snaith M, et al. British Society for Rheumatology and British Health Professionals in Rheumatology Standards, Guidelines and Audit Working Group (SGAWG). British Society for Rheumatology and British Health Professionals in Rheumatology guideline for the management of gout. Rheumatology (Oxford) 2007;46:1372-1374. PubMed
- Choi KH, Gao X, Curhan G. Vitamin C intake and the risk of gout in men. Arch Intern Med 2009; 169: 502-7. PubMed
- Lim SY, Lu N, Choi HK. Septic arthritis in gout patients: a population-based cohort study. Rheumatology (Oxford) 2015; 54: 2095-9. PMID: 26170377 PubMed
- Kiltz U, Perez-Ruiz F, Uhlig T, et al. The Prevalence and Incidence of Gout, Its Associated Comorbidities and Treatment Pattern: An Epidemiological Study from Germany. ACR/ARHP Annual Meeting 2018. acrabstracts.org
- Choi HK, Curhan G. Independent impact of gout on mortality and risk for coronary heart disease. Circulation 2007; 116: 894-900. PubMed
- Krishnan E, Svendsen K, Neaton JD, Grandits G, Kuller LH; for the MRFIT Research Group. Long-term cardiovascular mortality among middle-aged men with gout. Arch Intern Med 2008; 168: 1104-10. PubMed
- Chen J-H, Lan J-L, Cheng C-F, et al. Effect of Urate-lowering Therapy on the Risk of Cardiovascular Disease and All-cause Mortality in Patients with Gout: A Case-matched Cohort Study. J Rheumatol 2015; 42: 1694-1701. doi:10.3899/jrheum.141542 DOI
- Palmer TM, Nordestgaard BG, Benn M, et al. Association of plasma uric acid with ischaemic heart disease and blood pressure: mendelian randomisation analysis of two large cohorts. BMJ 2013; 347: f4262. BMJ (DOI)
- Cho SK, Chang Y, Kim I, et al. U-Shaped Association Between Serum Uric Acid Level and Risk of Mortality: A Cohort Study. Arthritis Rheumatol 2018; 70(7): 1122-32. pubmed.ncbi.nlm.nih.gov
