Co to jest wypadanie i wypadnięcie macicy?
Definicja
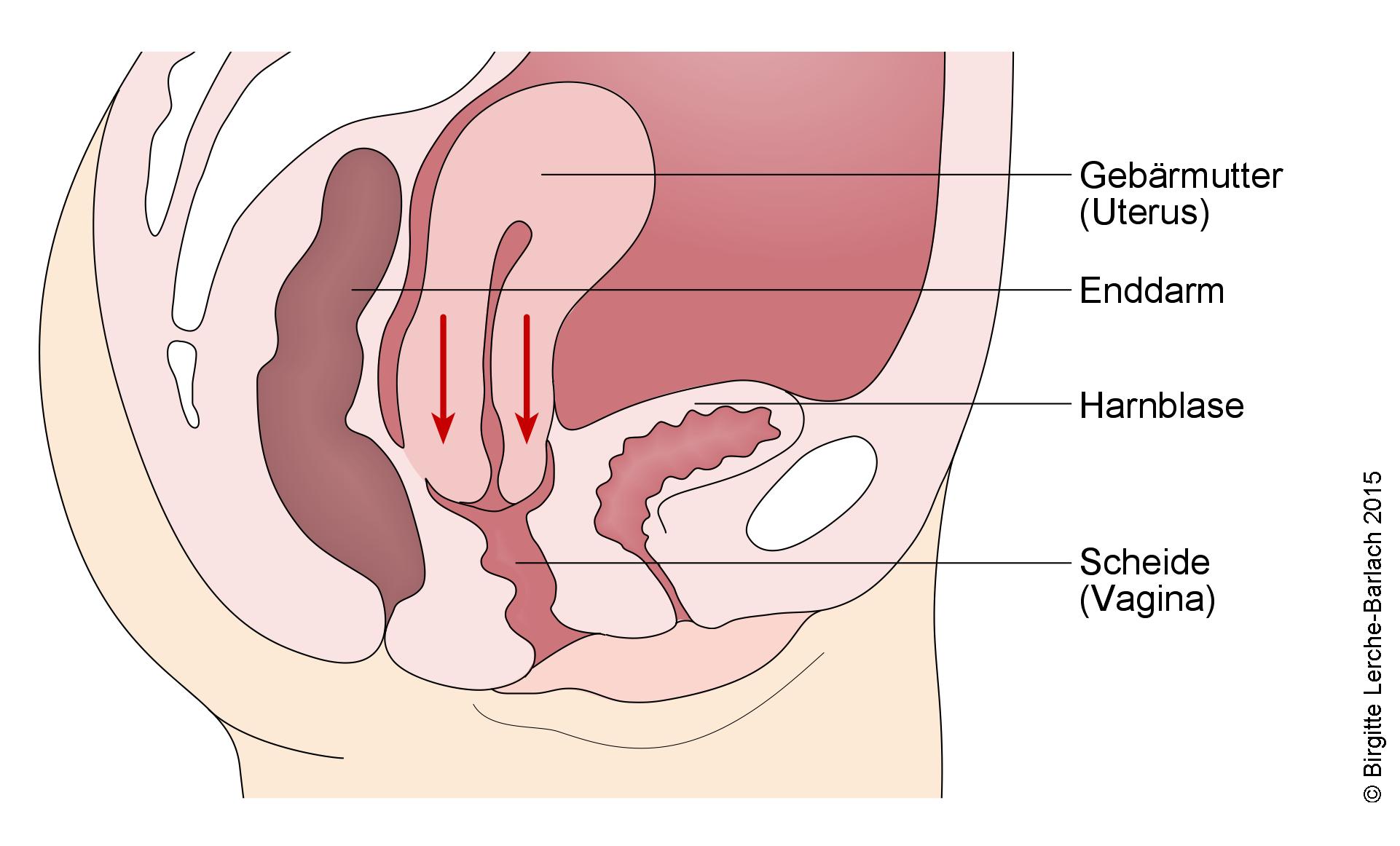
Wypadanie macicy to stan, w którym macica obniża się w pochwie. Wypadnięcie macicy to poważne obniżenie macicy, w którym narząd ten wystaje z kanału pochwy (łac. prolapsus uteri). Jeśli macica została już usunięta chirurgicznie, kikut pochwy może się jeszcze obniżyć.
Ze względu na lokalizację pomiędzy narządami miednicy, często dochodzi również do uszkodzenia pęcherza moczowego i jelit. Oprócz wypadania macicy może dojść również do uszkodzenia następujących narządów:
- Wpuklanie się części jelita cienkiego w tylną ścianę pochwy (enterocele)
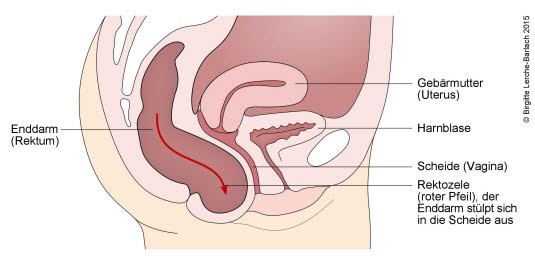
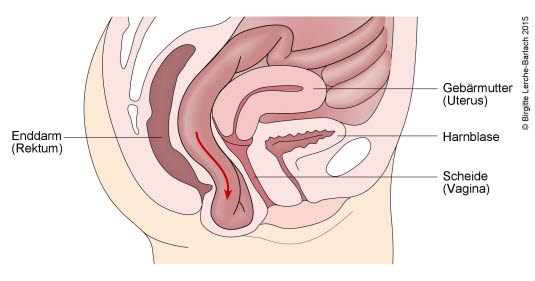
- Wpuklanie się części odbytnicy w tylną ścianę pochwy (rectocele)
- Wpuklanie się pęcherza moczowego w przednią ścianę pochwy (cystocele)
Objawy
Zakres objawów różni się w zależności od osoby – wiele kobiet nie ma żadnych objawów. Osoby dotknięte chorobą często odczuwają ucisk w okolicy narządów płciowych. Przy wypadniętej macicy szyjka macicy wystaje z kanału pochwy, dlatego dotknięte nią kobiety mogą odczuwać dyskomfort podczas siedzenia.
Objawy nasilają się przy staniu, kaszlu, zaparciach i intensywnej aktywności fizycznej, ustępują w pozycji leżącej. Objawy zwykle nasilają się w ciągu dnia.
Wypadanie narządu może prowadzić do osłabienia pęcherza (nietrzymania moczu) z mimowolnym wyciekiem moczu. Całkowite opróżnianie pęcherza może być również zaburzone, przez co resztki moczu zalegające w pęcherzu, co z kolei sprzyja namnażaniu się bakterii, a tym samym może sprzyjać zapaleniom pęcherza moczowego.
Wypadanie macicy może również wpływać na życie seksualne, powodując ból podczas stosunku płciowego.
Przyczyny
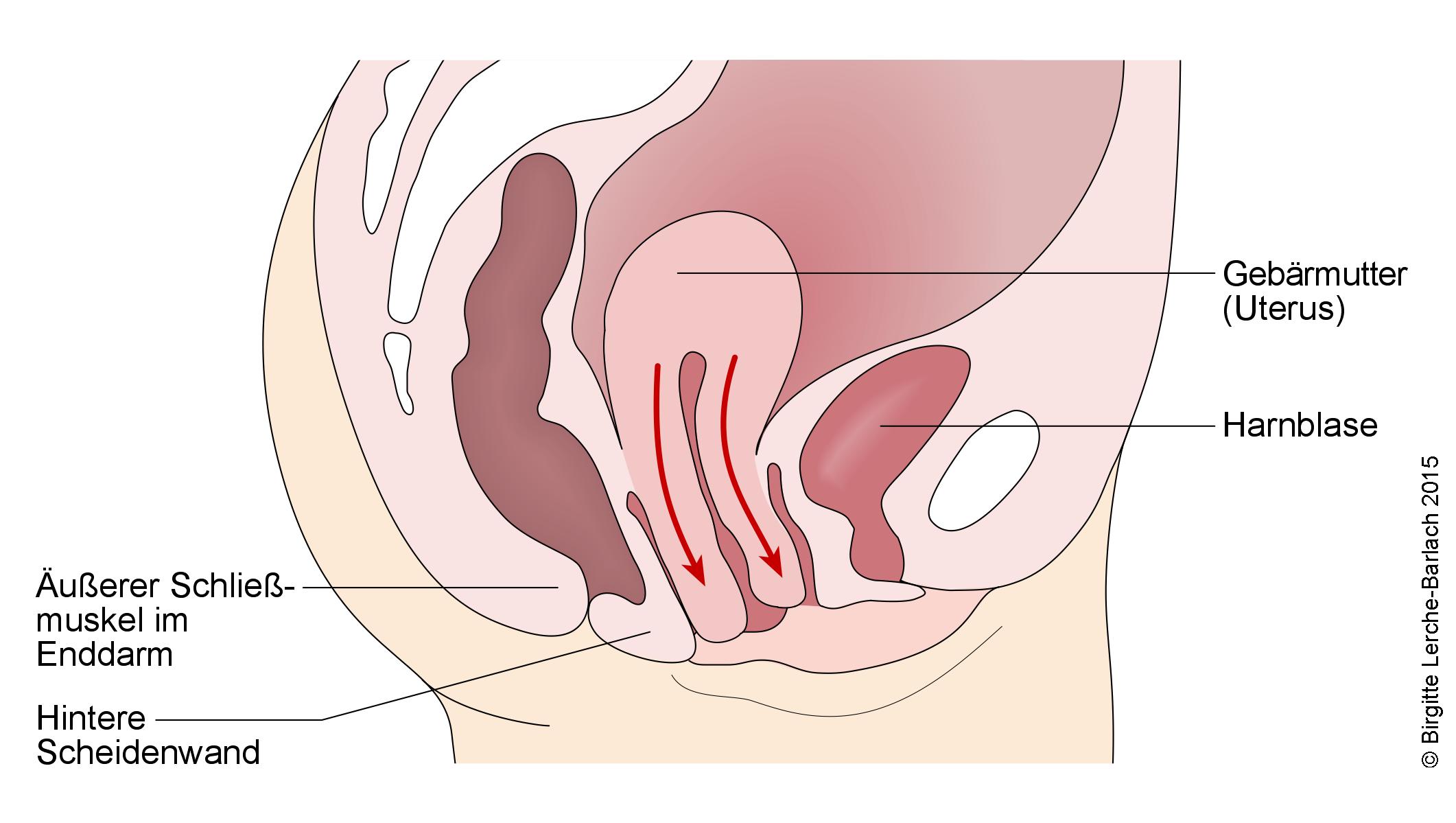
Dno miednicy składa się z mięśni i tkanki łącznej (tkanki podporowej). Utrzymuje narządy w dolnej części jamy brzusznej na miejscu. Do wypadania mogą przyczynić się osłabione mięśnie, więzadła i powięzi otaczających narządów.
Ciąża i poród obciążają dno miednicy i otaczające je struktury. Może to spowodować przesunięcie narządów miednicy w dół. Predyspozycje genetyczne również odgrywają rolę w wytrzymałości tkanki łącznej.
Wraz z wiekiem i liczbą porodów wzrasta ryzyko wypadania lub wypadnięcia, a wytrzymałość tkanki maleje. Po menopauzie stężenie estrogenów w organizmie spada, co może sprzyjać osłabieniu struktur dna miednicy.
Czynności, które wiążą się z podnoszeniem ciężkich przedmiotów zwiększają ciśnienie w jamie brzusznej, przez co mogą wywołać wypadanie lub wypadnięcie. Nadwaga i przewlekły kaszel nasilają objawy z powodu dodatkowego ucisku na narządy podbrzusza i miednicy.
Częstość występowania
Najczęściej do wypadnięcia dochodzi po menopauzie. Młodsze kobiety po urodzeniu dziecka również mogą być dotknięte tym problemem.
Połowa wszystkich kobiet doświadcza w ciągu swojego życia wypadania macicy lub sąsiednich narządów. Nie zawsze jednak wiąże się to z dolegliwościami wymagającymi leczenia.
Badania dodatkowe
Rozpoznanie stawia się na podstawie charakterystycznych dolegliwości i potwierdza badaniem ginekologicznym. Wykonuje się badanie palpacyjne pochwy i ocenia mięśnie dna miednicy. W razie potrzeby przeprowadza się również badanie palpacyjne odbytnicy.
Dalsze możliwe badania obejmują badanie ultrasonograficzne narządów miednicy, bardziej szczegółowe badania pęcherza moczowego i nerek oraz kontrolę mięśni dna miednicy.
Leczenie
Celem terapii jest złagodzenie objawów, a tym samym poprawa jakości życia.
Subiektywne dolegliwości pacjentki mają decydujące znaczenie dla planowania terapii. W przypadku łagodnego wypadania i niewielkich dolegliwości, można poczekać i zobaczyć, ponieważ często dochodzi do samoistnej regresji.
Trening mięśni dna miednicy
Trening mięśni dna miednicy może mieć pozytywny wpływ na przebieg choroby. Pacjentki w dłuższej perspektywie mogą wykonywać trening samodzielnie, ale najlepiej, aby przy ćwiczeniu prawidłowych technik wspierali je fizjoterapeuci.
Utrata masy ciała przy nadwadze
W przypadku nadwagi zalecana jest utrata masy ciała. Poza tym powinno się unikać podnoszenia lub przenoszenia ciężkich przedmiotów. W niektórych przypadkach łagodne wypadnięcie może ustąpić po zastosowaniu tych środków.
Terapia estrogenowa
Często zalecana jest miejscowa terapia estrogenowa w postaci kremu lub czopków dopochwowych, która może być również stosowana w celu przygotowania do dalszego leczenia, takiego jak terapia pessarami. Terapia estrogenowa wzmacnia błony śluzowe pochwy, a tym samym pomaga zmniejszyć odleżyny, a także uczucie ucisku, które może być spowodowane przez założenie pessara.
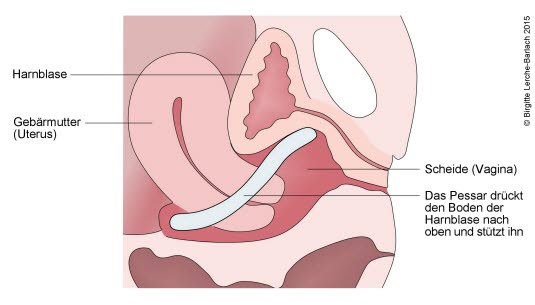
Pessar
Stosowanie pessara może złagodzić objawy wypadania dna miednicy. Pessary wykonane są z plastiku lub silikonu i występują w różnych kształtach (kostka, pierścień, miseczka). Wprowadzane są do pochwy i podtrzymują obniżone narządy. Stałe stosowanie pessarów może złagodzić objawy i zapobiec ich nasileniu u wielu kobiet.
 .
.
Operacja
W przypadku nasilonych objawów i gdy inna terapia nie przyniosła rezultatu, można rozważyć zabieg chirurgiczny. W zależności od rodzaju i rozległości wypadania macicy, dostępne są różne techniki. Często macica jest zachowywana, a wypadanie leczy się poprzez wprowadzenie siatki lub przymocowanie jej do więzadeł narządów jamy brzusznej.
W niektórych przypadkach macica jest usuwana całkowicie.
Rokowanie
Łagodne wypadnięcia mogą ustąpić samoistnie. Wypadnięcia wyższego stopnia mają tendencję do pogarszania się, jeśli nie są leczone, zwłaszcza gdy w dolnej części jamy brzusznej nadal występuje wysokie ciśnienie (np. z powodu regularnego podnoszenia ciężkich przedmiotów).
W przypadku cystocele (obniżenie pęcherza moczowego) opróżnianie pęcherza może być utrudnione, co może prowadzić do zalegania moczu w pęcherzu i powtarzających się zakażeń układu moczowego. W takim przypadku należy podjąć leczenie.
Stosowanie pessarów może powodować odleżyny na szyjce macicy.
Operacja dobrze rokuje, ale nie można wykluczyć nawrotów.
Dodatkowe informacje
- Nietrzymanie moczu u kobiet
- Zakażenia układu moczowego u kobiet
- Nadwaga
- Obniżenie narządu rodnego/wypadnięcie narządu rodnego – Informacje dla lekarzy
Autorzy
- Anna Zwierzchowska, lekarz, Kraków (recenzent)
- Susanna Allahwerde, lekarz, specjalistka ds. medycyny ogólnej, Berlin
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Obniżenie/wypadanie narządów rodnych. References are shown below.
- Kuncharapu I, Majeroni BA, Johnson DW. Pelvic organ prolapse. Am Fam Physician 2010; 81: 1111-7. pubmed.ncbi.nlm.nih.gov
- ACOG Committee on Practice Bulletins - Gynecology. ACOG Practice Bulletin No. 85: Pelvic organ prolapse. Obstet Gynecol 2007; 110: 717-29. PubMed
- Deutsche Gesellschaft für Gynäkologie und Geburtshilfe. Weiblicher Descensus genitalis, Diagnostik und Therapie. S2e. AWMF-Leitlinie 015/006, Stand April 2016 (abgelaufen). www.awmf.org
- Jundt, Katharina; Peschers, Ursula; Kentenich, Heribert. Diagnostik und Therapie der weiblichen Beckenbodendysfunktion. Dtsch Arztebl Int 2015; 112: 564-74; DOI:10.3238/arztebl.2015.0564 . www.aerzteblatt.de
- Lenzen-Schulte, Martina. Urogenitaler Deszensus: Ohne Netz und doppelten Boden. Dtsch Arztebl 2019; 116(44): A-2018 / B-1652 / C-1618. www.aerzteblatt.de
- Stöckli, Gian ; Betschart, Cornelia, Der postpartale Deszensus genitalis. Epidemiologie, Ätiologie, Diagnostik und Therapieempfehlung. info@gynäkologie:7-10. 2021. www.zora.uzh.ch
- C. Dannecker. Deszensus und Harninkontinenz. A. Strauss, Geburtshilfe Basics: Springer Medizin Verlag, 2006. link.springer.com
- Wallwiener D, Jonat W, Kreienberg R, et al..Atlas der gynäkologischen Operationen.Hrsg. 7., vollständig überarbeitete und erweiterte Auflage. Stuttgart: Thieme; 2009. doi:10.1055/b-002-46977. eref.thieme.de
- Swift SE, Pound T, Dias JK. Case-control study of the etiology of severe pelvic organ prolapse. Int Urogynecol J 2001; 12: 187-92. pubmed.ncbi.nlm.nih.gov
- Barber MD, Neubauer NL, Klein-Olarte V. Can we screen for pelvic organ prolapse without a physical examination in epidemiologic studies? Am J Obstet Gynecol 2006; 195: 942-8. PubMed
- Eva UF, Gun W, Preben K. Prevalence of urinary and fetal incontinence and symptoms of genital prolapse in women. Acta Obstet Gynecol Scand 2003; 82: 280-6. PubMed
- Lawrence JM, Lukacz ES, Nager CW, Hsu JW, Luber KM. Prevalence and co-occurrence of pelvic floor disorders in community-dwelling women. Obstet Gynecol 2008; 111: 678-85. PubMed
- Handa VL, Cundiff G, Chang HH, Helzlsouer KJ. Female sexual function and pelvic floor disorders. Obstet Gynecol 2008; 111: 1045-52. PubMed
- Nygaard I, Handa VL, Brubaker L, et al.; for the Pelvic Floor Disorders Network. Changes in physical activity after abdominal sacrocolpopexy for advanced pelvic organ prolapse. Am J Obstet Gynecol 2008; 198: 570. pubmed.ncbi.nlm.nih.gov
- Bugge C, Adams EJ, Gopinath D, Reid F. Pessaries (mechanical devices) for pelvic organ prolapse in women. Cochrane Database of Systematic Reviews 2013, Issue 2. Art. No.: CD004010. DOI: 10.1002/14651858.CD004010.pub3. DOI
- Greer WJ, Richter HE, Bartolucci AA, Burgio KL. Obesity and pelvic floor disorders: a systematic review. Obstet Gynecol 2008; 112: 341-9. PubMed
- Ellerkmann RM, Cundiff GW, Melick CF, Nihira MA, Leffler K, Bent AE. Correlation of symptoms with location and severity of pelvic organ prolapse. Am J Obstet Gynecol 2001; 185(6): 1332-7. pmid:11744905 PubMed
- Thiagamoorthy G, Cardozo L, Srikrishna S, Toozs-Hobson P, Robinson D. Management of prolapse in older women.. Post Reprod Health. 2014; 20(1): 30-35. www.ncbi.nlm.nih.gov
- Hendrix SL, Cochrane BB, Nygaard IE, Handa VL, Barnabei VM, Iglesia C, et al.. Effects of estrogen with and without progestin on urinary incontinence. Jama 2005; 293: 935-48. www.ncbi.nlm.nih.gov
- Maher C, Feiner B, Baessler K, Christmann‐Schmid C, Haya N, Brown J. Surgery for women with anterior compartment prolapse. Cochrane Database of Systematic Reviews 2016, Issue 11. Art. No.: CD004014. DOI: 10.1002/14651858.CD004014.pub6. Accessed 16 August 2022. www.cochranelibrary.com
- Handa VL, Garrett E, Hendrix S, Gold E, Robbins J. Progression and remission of pelvic organ prolapse: a longitudinal study of menopausal women. Am J Obstet Gynecol 2004; 190: 27-32. PubMed
- Hagen S, Stark D. Conservative prevention and management of pelvic organ prolapse in women. Cochrane Database of Systematic Reviews 2011, Issue 12. Art. No.: CD003882. DOI: 10.1002/14651858.CD003882.pub4. DOI
- Beilecke K, Marschke J, Tunn R. Update zur Pessartherapie beim Descensus urogenitalis. gynäkologische praxis 46, 1–7 (2020) Mediengruppe Oberfranken – Fachverlage GmbH & Co. KG. dr-arabin.de
- Bugge C, Adams EJ, Gopinath D, Stewart F, Dembinsky M, Sobiesuo P, Kearney R. Pessaries (mechanical devices) for managing pelvic organ prolapse in women. Cochrane Database of Systematic Reviews 2020, Issue 11. Art. No.: CD004010. DOI: 10.1002/14651858.CD004010.pub4. Accessed 16 August 2022. www.cochranelibrary.com
