Czym jest ospa wietrzna?
Ospę wietrzną wywołuje wirus ospy wietrznej i półpaśca (VZV), który występuje na całym świecie. Jest to choroba związana ze swędzącą, pęcherzykową wysypką, której często towarzyszy gorączka i zmęczenie.
Rozpoznanie stawia się na podstawie wywiadu i objawów choroby. Zasadniczo ospa wietrzna jest chorobą wieku dziecięcego, która dotyka nieszczepione dzieci. U dorosłych przebieg choroby jest zwykle cięższy i częściej charakteryzuje się powikłaniami, zwłaszcza w ciąży.
Definicja
- Zakażenie wirusem ospy wietrznej i półpaśca (VZV).
- Infekcja wirusowa może objawiać się 2 różnymi chorobami:
- Ospa wietrzna podczas pierwszego zakażenia.
- Półpasiec, gdy wirus reaktywuje się w organizmie.
Objawy
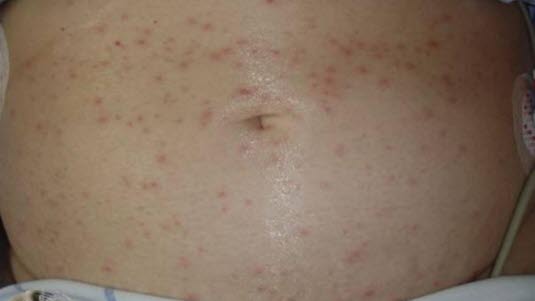
- Czas pomiędzy zakażeniem a wystąpieniem choroby (okres inkubacji) mieści się w przedziale 8–21 dni, ale przeważnie wynosi 14–16 dni.
- Na początku gorączka, złe samopoczucie i ból głowy przez 1–2 dni.
- Następuje swędząca wysypka i gorączka przez 3–5 dni.
- Gorączka rzadko przekracza 39°C.
- Wysypka
- Najpierw plamisto-grudkowa, potem pęcherzyki i strupki (zmiany chorobowe).
- Nowe zmiany powstają w ciągu 1–5 dni, więc wszystkie fazy rozwoju wysypki mogą być obecne w tym samym czasie.
- Wysypka zaczyna się na tułowiu i twarzy i może szybko rozprzestrzeniać się na inne części ciała obejmując błony śluzowe i owłosioną skórę głowy.
- Średnio 250–500 pojedynczych zmian.
- Strupki odpadają po 7–14 dniach, często pozostawiając blady obszar skóry, który może utrzymywać się przez kilka miesięcy, czasem pozostawiając trwałe blizny.
Przyczyny
- Wirus ospy wietrznej i półpaśca należy do rodziny wirusów opryszczki.
- Wirus rozprzestrzenia się poprzez kropelki i aerozole z nosogardzieli od 2 dni przed pojawieniem się wysypki.
- Ryzyko zakażenia istnieje tak długo, jak długo pojawiają się nowe pęcherze i kończy się, gdy wszystkie pęcherze utworzą strup. Z reguły trwa to 3–7 dni.
- Przenoszenie drogą kropelkową
- Wdychanie cząstek zakaźnych, które częściowo mogą prowadzić do zakażenia także na odległość kilku metrów.
- Przeniesienie poprzez zakażenie wymazowe
- Zawartość pęcherzyków, ślina i płyn łzowy są zakaźne.
Częstość występowania
- W Europie choroba ta dotyka ok. 25 osób na 100 000 mieszkańców
.- 70% zgłoszonych zachorowań dotyczy dzieci w wieku 0–9 lat.
Badania dodatkowe
- Rozpoznanie stawia się na podstawie wywiadu i objawów choroby. Dodatkowe badania są rzadko konieczne.
- W razie niepewności wirus może być wykryty w płynie pęcherzykowym, krwi, płynie mózgowo-rdzeniowym lub materiale z próbki z dolnych dróg oddechowych.
Leczenie
- W większości przypadków choroba mija samoistnie.
- Dzieci i młodzież, które są poza tym zdrowe, zazwyczaj nie potrzebują leków do walki z wirusem. U osób z osłabionym układem odpornościowym zaleca się leczenie lekami hamującymi rozwój wirusa (acyklowir), jeśli to możliwe w ciągu 24 godzin od wystąpienia wysypki.
- Terapia przeciwwirusowa (np. acyklowirem) jest wskazana dla chorych z powikłaniami:
- Zapalenie opon mózgowych
- Zapalenie płuc
- Ból nerwowy w twarzy (neuralgia nerwu trójdzielnego)
- Inne powikłania.
- Jeśli konieczne jest zastosowanie leków uśmierzających ból i obniżających gorączkę, zalecany jest paracetamol. Nie należy przyjmować Ibuprofenu i aspiryny.
- Staranna pielęgnacja skóry może zapobiec zakażeniu pęcherzy.
- codzienna kąpiel
- opatrunki
- leki przeciwświądowe
Co możesz zrobić sam?
- Nie należy zakażać innych osób.
- Należy pozostać w domu do czasu ustąpienia gorączki.
- Należy unikać kontaktu z osobami nieszczepionymi, osobami z osłabionym układem odpornościowym oraz kobietami w ciąży.
- Osoby chore nie mogą odwiedzać obiektów publicznych, takich jak szkoły czy przedszkola, dopóki lekarz nie wykluczy ryzyka rozprzestrzeniania choroby.
- W środowisku domowym nie są zazwyczaj konieczne specjalne środki dla chorych i kontaktujących się z nimi osób.
- Pielęgnacja skóry i leczenie środkami antyseptycznymi zapobiegającymi rozwinięciu zakażeń bakteryjnych.
Rokowanie
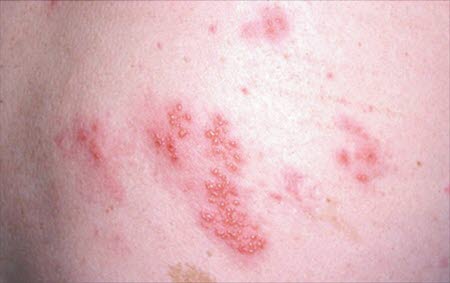
- Rokowanie w zdecydowanej większości przypadków jest dobre.
- Choroba ma zwykle łagodny przebieg i goi się bez dalszych działań.
- Najczęstszym powikłaniem u dorosłych jest zapalenie płuc.
- Reaktywacja komórek wirusa w organizmie może spowodować półpasiec.
-
- Po ospie wietrznej niektóre wirusy pozostają w organizmie, a dokładniej w komórkach nerwowych, które wychodzą z rdzenia kręgowego. Tam wirusy pozostają w nieaktywnej formie. Wiele lat później mogą ponownie się uaktywnić. Wtedy wychodzą one poza komórki nerwowe i powodują bolesną wysypkę z małymi pęcherzykami zwaną półpaścem.
- Pacjenci z obniżoną odpornością mają zwiększone ryzyko ciężkiego przebiegu choroby.
- Nie można wykluczyć, że osoby, które już chorowały na ospę wietrzną, zakażą się ponownie.
- Jednak przy prawidłowo funkcjonującym układzie odpornościowym zdarza się to bardzo rzadko.
Dodatkowe informacje
- Ospa wietrzna w czasie ciąży
- Półpasiec
- Ospa wietrzna — informacje dla personelu medycznego
Autorzy
- Magda Łabęcka, lekarz, Kraków (recenzent)
- Hannah Brand, dr med., lekarka, Berlin
- Natalie Anasiewicz, lekarka, Fryburg Bryzgowijski
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Ospa wietrzna. References are shown below.
- Heininger U, Seward JF. Varicella. Lancet 2006; 368: 1365-76. www.ncbi.nlm.nih.gov
- Aebi C, Fischer K, Gorgievski M, Matter L and Muhlemann K. Age-specific seroprevalence to varicella-zoster virus: study in Swiss children and analysis of European data. Vaccine 2001; 19: 3097-103. www.ncbi.nlm.nih.gov
- Bonhoeffer J, Baer G, Muehleisen B, et al.. Prospective surveillance of hospitalisations associated with varicella-zoster virus infections in children and adolescents. Eur J Pediatr 2005; 164: 366-70. www.ncbi.nlm.nih.gov
- Narodowy Instytut Zdrowia Publicznego Państwowy Zakład Higieny– Państwowy Instytut Badawczy, Szczepienia Info szczepienia.pzh.gov.pl
- Dobrzańska A., Obrycki Ł., Socha P. Pediatria w praktyce lekarza POZ. wyd. MediaPress, Warszawa 2022.
- Jessica Leung, Karen R. Broder & Mona Marin. Severe varicella in persons vaccinated with varicella vaccine (breakthrough varicella): a systematic literature review. Expert Review of Vaccines 2017; 16: 391-400. dx.doi.org
- Leung AK, Kao CP, Sauve RS. Scarring resulting from chickenpox. Pediatr Dermatol 2001; 18: 378-80. www.ncbi.nlm.nih.gov
- de Martino M, Chiarugi A, Boner A, et al. Working Towards an Appropriate Use of Ibuprofen in Children: An Evidence-Based Appraisal. Drugs 2017 Aug; 77(12): 1295-1311. pmid:28597358 PubMed
- Kimberlin DW, Brady MT, Jackson MA, Long SS . Report of the Committee on Infectious Diseases, p.846. Red Book: American Academy of Pediatrics, 2015. redbook.solutions.aap.org
- Komunikat Głównego Inspektora Sanitarnego z dnia 31 października 2024 r. w sprawie Programu Szczepień Ochronnych na rok 2025, DZ. URZ. Min. Zdr. 2024.93 dziennikmz.mz.gov.pl
- Swingler G, Volmink J. Chickenpox. Clin Evid 2002; 7: 616-22. www.ncbi.nlm.nih.gov
