Streszczenie
- Definicja: Miejscowe obrzęki skóry, przewodu pokarmowego, języka/krtani/gardła, trwające zwykle 1–3 dni. Różne czynniki mogą wywoływać obrzęk naczynioruchowy, w których pośredniczy bradykinina lub komórki tuczne.
- Epidemiologia: Najczęściej w przebiegu anafilaksji, pokrzywki lub jako obrzęk wywołany lekami (inhibitory ACE), rzadziej jako cecha dziedziczna.
- Objawy: Świąd w obrzęku naczynioruchowym wywołanym przez komórki tuczne. Ból brzucha w przypadku zajęcia przewodu pokarmowego. Chrypka, stridor, duszność, niewydolność oddechowa – w zależności od nasilenia obrzęku krtani.
- Badanie fizykalne: Obrzęki, w przypadku reakcji anafilaktycznej niedociśnienie/tachykardia, bąble w przypadku pokrzywki.
- Diagnostyka: W stanie ostrym rozpoznanie opiera się na wywiadzie lekarskim i wynikach badania fizykalnego. W dalszym przebiegu ewentualnie diagnostyka alergii lub pokrzywki. W przypadku dziedzicznego obrzęku naczynioruchowego – laboratoryjne wykrywanie niedoboru inhibitora C1.
- Leczenie: Najwyższy priorytet ma utrzymanie drożności dróg oddechowych. W przypadku obrzęku naczynioruchowego wywołanego przez komórki tuczne: adrenalina domięśniowo, leki przeciwhistaminowe, glikokortykosteroidy. W przypadku obrzęku naczynioruchowego wywołanego przez bradykininę: koncentrat C1–INH lub ikatybant.
Informacje ogólne
Definicja
- Definicja obrzęku naczynioruchowego (dawniej nazywanego również obrzękiem Quinckego):
- Miejscowy obrzęk, utrzymujący się przez od 1 do 3 dni (maksymalnie 7 dni).
- Narządy z manifestacją objawów to skóra, przewód pokarmowy, rzadziej język/krtań/gardło.
- Nawroty w nieregularnych odstępach czasu.
- Obrzęk naczynioruchowy jako objaw kliniczny należy do kilku jednostek chorobowych o różnej patogenezie.
Klasyfikacja
- Obrzęki naczynioruchowe dzielą się zasadniczo na zależne od bradykininy i zależne od komórek tucznych, z których każdy typ ma podgrupy.
- Rozróżnienie to ma również znaczenie terapeutyczne.
Obrzęki naczynioruchowe zależne od bradykininy
- Niedobór/wada C1–INH (C1–INH = inhibitor C1)
- Wrodzony (HAE – dziedziczny obrzęk naczynioruchowy)
- HAE 1 (niedobór C1–INH)
- HAE 2 (wada C1–INH).
- Nabyty (AAE – nabyty obrzęk naczynioruchowy)
- AAE–C1–INH (nabyty obrzęk naczynioruchowy z niedoborem C1–INH).
- Wrodzony (HAE – dziedziczny obrzęk naczynioruchowy)
- C1–INH w normie
- Wrodzony
- HAE–nC1–INH (dziedziczny obrzęk naczynioruchowy z prawidłowym C1–INH) spowodowany mutacją genu czynnika XII, angiopoetyny–1 lub plazminogenu.
- Nabyty
- Obrzęk naczynioruchowy wywołany lekami (np. inhibitorami ACE).
- Wrodzony
Obrzęki naczynioruchowe zależne od komórek tucznych
- IgE–zależne
- obrzęki naczynioruchowe z anafilaksją i pokrzywką.
- IgE–niezależne
- obrzęki naczynioruchowe z pokrzywką.
Niejasny czynnik pośredniczący
- Idiopatyczne obrzęki naczynioruchowe.
Częstość występowania
- Obrzęk naczynioruchowy może wystąpić w każdym wieku.
- Obrzęki naczynioruchowe występują w około 45% wszystkich reakcji anafilaktycznych.1
- Obrzęk naczynioruchowy jako reakcja niepożądana inhibitorów ACE występuje u 0,2–0,7% pacjentów.1
- Dziedziczny obrzęk naczynioruchowy występuje stosunkowo rzadko.
- Zapadalność około 1,5 przypadku na 100 000 osób.
- Pierwsze objawy zwykle w pierwszych dwóch dekadach życia.
- Równie często u mężczyzn i kobiet.
Etiologia i patogeneza
- Obrzęk naczynioruchowy to obrzęk głębokich tkanek skórnych/podskórnych lub śluzówkowych/podśluzówkowych.
- Obrzęki są spowodowane przejściowo zwiększoną przepuszczalnością naczyń krwionośnych.
- Pod względem etiologicznym można odróżnić dziedzicznyi nabyty obrzęk naczynioruchowy i nabyty, a pod względem patofizjologicznym – obrzęk naczynioruchowy z udziałem bradykininy i obrzęk naczynioruchowy z udziałem komórek tucznych.
Patogeneza obrzęku naczynioruchowego wywołanego przez bradykininę
- Zaburzenie układu kininowego ze wzrostem poziomu bradykininy z powodu:
- zmniejszonego hamowania produkcji bradykininy wywołanego niedoborem inhibitora C1 (lub mutacji innych czynników regulujących)
- zmniejszonego rozpadu bradykininy przez enzym konwertujący angiotensynę, np. w trakcie leczenia inhibitorem ACE.
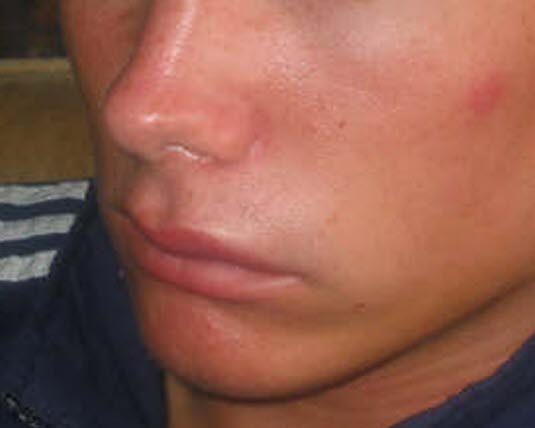 Dziedziczny obrzęk naczynioruchowy (HAE)
Dziedziczny obrzęk naczynioruchowy (HAE)
- Bradykinina jest wazoaktywnym peptydem i prowadzi do wazodylatacji, zwiększonej przepuszczalności naczyń i powstawania obrzęków.
- Obrzęk naczynioruchowy z udziałem bradykininy, w przeciwieństwie do obrzęku naczynioruchowego z udziałem komórek tucznych, może wystąpić w obrębie przewodu pokarmowego i częściej występuje w górnych drogach oddechowych.
Dziedziczny obrzęk naczynioruchowy (hereditary angioedema – HAE)
- Rzadki, zapadalność około 1,5 przypadku na 100 000 osób.
- Dziedziczony w sposób autosomalny dominujący, nowe mutacje w 20–25% przypadków.
- Pierwsze objawy w dzieciństwie lub w okresie dojrzewania, około 90% pacjentów ma objawy do 21. roku życia.
- Częste objawy prodromalne przed atakiem (znużenie, pragnienie, depresja, agresywność, rumień marginalny).
- Może zająć skórę, przewód pokarmowy i drogi oddechowe.
- 1/3 dotyczy postaci wyłącznie brzusznych.
- 1–2% obejmuje górne drogi oddechowe, ale nieleczony obrzęk krtani przy HAE–C1–INH charakteryzuje się śmiertelnością około 30%.
- Częstotliwość występowania obrzęku naczynioruchowego waha się od 2–3 tygodniowo do 1 co kilka lat.
- Częściej występuje u kobiet niż u mężczyzn.
- Objawy mogą wystąpić samoistnie lub w około 50% przypadków mogą je wyzwolić urazy (uderzenia, nacisk), stres psychiczny, zakażenia, zabiegi chirurgiczne w okolicy głowy (chirurgia stomatologiczna, tonsilektomia).2
Obrzęk naczynioruchowy spowodowany nabytym niedoborem C1–INH
- Takie same objawy jak HAE.
- W badaniach laboratoryjnych obniżony poziom C1–INH.
- Pacjenci są na ogół starsi w momencie wystąpienia niż pacjenci z HAE (>40 lat).
- Często wiąże się z chorobami podstawowymi (chłoniak, łagodna gammapatia monoklonalna) – należy przeprowadzić rozszerzoną diagnostykę.
Obrzęk naczynioruchowy wywołany lekami
- Najczęściej spowodowany przez inhibitory ACE.
- ACE rozkłada bradykininę na nieaktywne metabolity, inhibitory ACE powodują zwiększenie stężenia bradykininy.
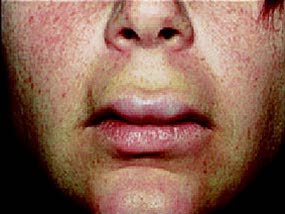 Obrzęk naczynioruchowy warg
Obrzęk naczynioruchowy warg - Występuje głównie w ciągu pierwszych 3 miesięcy po rozpoczęciu leczenia inhibitorem ACE, ale czasami również po latach przyjmowania leku.
- Zwykle dotyczy górnych dróg oddechowych (język >warga >gardło/krtań).
- Wyższe ryzyko wśród osób pochodzenia afrykańskiego i płci żeńskiej.
- Inne leki, które mogą powodować obrzęk naczynioruchowy zależny od bradykininy (znacznie rzadziej niż inhibitory ACE), to m.in.:
- antagoniści receptora angiotensyny II (sartany)
- NLPZ
- inhibitory DPP–4 (gliptyny)
- inhibitory neprylizyny
- tkankowy aktywator plazminogenu (tPA)
- ranolazyna
- racekadotryl
- inhibitory mTOR (sirolimus, ewerolimus).
Patogeneza obrzęku naczynioruchowego zależnego od komórek tucznych
- Obrzęk naczynioruchowy jest wynikiem degranulacji komórek tucznych z uwolnieniem histaminy i innych wazoaktywnych i prozapalnych mediatorów.
- Obrzęk naczynioruchowy zależny od komórek tucznych występuje jako objaw reakcji alergicznych, pokrzywki lub epizodów pseudoalergicznych.1
- W przeciwieństwie do obrzęku naczynioruchowego zależnego od bradykininy, często związany ze świądem i/lub pokrzywką.1
Obrzęk naczynioruchowy w reakcjach alergicznych
- Obrzęk naczynioruchowy natychmiast (od kilku minut do kilku godzin) po narażeniu na alergen odpowiada objawom w kontekście reakcji anafilaktycznej.
- Ostry obrzęk naczynioruchowy jest częstą cechą anafilaksji, występuje w 45% przypadków.
- Może wystąpić po narażeniu na jad owadów (pszczół, os), po zastosowaniu leków lub spożyciu określonych pokarmów.
- Nawracający alergiczny obrzęk naczynioruchowy występuje rzadko.
Obrzęk naczynioruchowy w pokrzywce
- Pokrzywka jest definiowana przez pojawienie się bąbli pokrzywkowych i/lub obrzęku naczynioruchowego.
- 30% pacjentów z ostrą pokrzywką oprócz objawów skónych (bąbli) zgłasza też obrzęk naczynioruchowy.
- Obrzęk naczynioruchowy pojawia się w różnej lokalizacji, takiej jak język, wargi lub kończyny, ale nie w przewodzie pokarmowym – w odróżnieniu od dziedzicznego obrzęku naczynioruchowego.
Czynniki predysponujące
- Genetyczne.
- Alergeny.
- Leki.
ICD–10
- T78 Niekorzystne skutki niesklasyfikowane gdzie indziej.
- T78.3 Obrzęk naczynioruchowy.
- D84.1 Zaburzenia układu dopełniacza
- W tym: niedobór inhibitora esterazy C1 [C1–INH].
Diagnostyka
Kryteria diagnostyczne
- W sytuacji ostrej podejrzenie opiera się na:
- wywiadzie lekarskim
- objawach klinicznych.
Diagnostyka różnicowa
- Pokrzywka.
- Anafilaksja.
- Astma.
- Ropowica.
- Kontaktowe zapalenie skóry.
- Zapalenie nagłośni.
- Róża.
- Rumień wielopostaciowy.
- Ropień okołomigdałkowy.
- Ropień zagardłowy.
- Toczeń rumieniowaty układowy.
Wywiad lekarski
- Dynamika i umiejscowienie ostrego obrzęku naczynioruchowego określają pilność leczenia.
- Szybki wywiad lekarski może obejmować następujące pytania:
- Czy pacjent przyjmuje lub ostatnio przyjmował inhibitory ACE lub sartany?
- Ostry obrzęk naczynioruchowy, zwłaszcza głowy i szyi.
- Czy obrzęki zwykle obejmowały język?
- Obrzęk naczynioruchowy wywołany przez inhibitory ACE (ACEI–AE) występuje głównie w okolicy głowy i szyi, najczęściej na języku. Inne obrzęki naczynioruchowe mogą również dotyczyć języka, ale zwykle nie jest to typowe miejsce.
- Czy powtarzały się bąble pokrzywkowe?
- Nawracające bąble pokrzywkowe wskazują na pokrzywkę, w przebiegu której może również wystąpić obrzęk naczynioruchowy.
- Czy obrzęki zawsze dobrze reagowały na glikokortykosteroidy i leki przeciwalergiczne?
- Dotyczy to tylko obrzęku naczynioruchowego wywołanego przez komórki tuczne.
- Czy wielokrotnie występował silny, kurczowy ból brzucha, trwający kilka dni?
- Sugeruje to obecność obrzęku naczynioruchowego zależnego od bradykininy, szczególnie w HAE lub AAE z niedoborem C1–INH.
- W jakim wieku po raz pierwszy wystąpiły objawy obrzęku (nawracający ból brzucha)?
- Dzieciństwo i okres dojrzewania sugerują HAE z powodu niedoboru C1–INH.
- Okres dojrzewania i wczesna dorosłość są typowe dla HAE–nC1–INH.
- Wczesna i średnia dorosłość często w przypadku pokrzywki.
- Wystąpienie po 40. roku życia typowe dla AAE–C1–INH lub ACEI–AE.
- Czy obrzęki pojawiały i pojawiają się nagle, czy też można przynajmniej czasami przewidzieć ich wystąpienie?
- W HAE spowodowanym niedoborem C1–INH często występują objawy prodromalne.
- Obrzęk naczynioruchowy wywołany przez komórki tuczne pojawia się nagle.
- Czy inni członkowie rodziny mieli lub mają nawracające dolegliwości związane z obrzękiem (nawracające bóle brzucha)?
- w HAE z niedoborem i bez niedoboru C1–INH często dodatni wywiad rodzinny.
- Czy pacjent przyjmuje lub ostatnio przyjmował inhibitory ACE lub sartany?
Badanie fizykalne
- Chrypka, stridor (obrzęk krtani)
- Jeśli to możliwe, należy oznaczyć saturację.
- Zaburzenia połykania, uczucie przeszkody w gardle (obrzęk gardła).
- Ciśnienie tętnicze/tętno (niedociśnienie/tachykardia w reakcji anafilaktycznej stopnia II–IV).
- Obrzęki
- W przypadku dziedzicznego obrzęku naczynioruchowego (HAE) zajęta jest zazwyczaj twarz, kończyny i okolice narządów płciowych.
- Obrzęk w HAE prawie zawsze przebiega bez świądu, zwykle z uczuciem napięcia skóry.
- Bąble pokrzywkowe (pokrzywka, anafilaksja).
Badania uzupełniające
- Przy podejrzeniu HAE: laboratoryjne oznaczanie stężenia C1–INH, aktywności C1–INH i dopełniacza C4 w osoczu (niedostępne w POZ).
- Nie należy wykonywać testów diagnostycznych tylko z jednym z tych parametrów.
- W przypadku wyniku dodatniego: pomiar kontrolny, najlepiej w ośrodku posiadającym kompetentne laboratorium.
- W przypadku wykrycia niedoboru C1–INH wszyscy spokrewnieni członkowie rodziny powinni zostać przebadani pod kątem niedoboru C1–INH.
- Nie należy wykonywać testów diagnostycznych tylko z jednym z tych parametrów.
- W przypadku anafilaksji,
- diagnostyka alergii (testy skórne, swoiste IgE, testy wywołujące)
- szczegółowe informacje można znaleźć w artykule Anafilaksja.
- W przypadku pokrzywki należy zachować ostrożność w odniesieniu do diagnostyki uzupełniającej.
- Szczegółowe informacje na temat możliwych środków diagnostycznych można znaleźć w artykule Pokrzywka i obrzęk naczynioruchowy.
Wskazania do skierowania do hospitalizacji
- W przypadku obrzęku naczynioruchowego dróg oddechowych konieczna jest natychmiastowa hospitalizacja.
Leczenie
Cele leczenia
- W stanie ostrym – zabezpieczenie funkcji życiowych.
- Profilaktyka nawrotów.
Ogólne informacje o leczeniu
- Jeśli etiologia obrzęku naczynioruchowego jest początkowo niejasna, jest on zwykle najpierw leczony jako obrzęk naczynioruchowy wywołany przez komórki tuczne ze względu na większą częstość jego występowania.1
- Jeśli takie leczenie jest nieskuteczne, ewentualnie leczenie jak w przypadku obrzęku naczynioruchowego wywołanego przez bradykininę.
Zabezpieczenie dróg oddechowych
- W przypadku obrzęku naczynioruchowego głowy i szyi, priorytetem jest utrzymanie drożności dróg oddechowych.1
- Przy stridorze wdechowym i spadku saturacji tlenem, wczesne wskazanie do intubacji i wentylacji mechanicznej.1
- Intubacja, jeśli to możliwe, w gotowości do konikotomii lub tracheostomii, ponieważ obrzęk może gwałtownie nasilić się podczas próby intubacji.
Obrzęki naczynioruchowe zależne od komórek tucznych
Obrzęk naczynioruchowy w anafilaksji
- Główne elementy leczenia reakcji anafilaktycznej to:
- adrenalina domięśniowo
- podawanie tlenu
- płynoterapia
- leki przeciwhistaminowe
- glikokortykosteroidy.
- Szczegóły dotyczące leczenia – zobacz artykuł Anafilaksja, pierwsza pomoc.
Obrzęk naczynioruchowy w pokrzywce
- Leki przeciwhistaminowe drugiej generacji nie powodujące sedacji.
- W przypadku niewystarczającego efektu zwiększyć dawkę do 4–krotnej.
- Szczegółowe informacje na temat leczenia można znaleźć w artykule Pokrzywka i obrzęk naczynioruchowy.
Obrzęki naczynioruchowe zależne od bradykininy
Dziedziczny obrzęk naczynioruchowy (HAE)
- W przypadku obrzęku naczynioruchowego wywołanego przez bradykininę adrenalina, leki przeciwhistaminowe i glikokortykosteroidy są nieskuteczne.
- Można rozważyć dwie strategie terapeutyczne:
- leczenie objawów obrzęku naczynioruchowego natychmiast po ich rozpoznaniu przez pacjenta (leczenie na żądanie, leczenie doraźne)
- długoterminowa terapia mająca na celu zapobieganie stanom ostrym (długoterminowa profilaktyka).
- Pacjenci powinni otrzymać leki do leczenia doraźnego i potrafić zastosować je samodzielnie (wymagane szkolenie).
Leczenie stanów ostrych
- W przypadku leczenia stanów ostrych dostępne są następujące leki:
Profilaktyka krótkoterminowa
- W szczególności zabiegi stomatologiczne lub chirurgiczne w okolicy głowy/szyi mogą wywoływać opóźnione objawy obrzęku naczynioruchowego (do 36 godzin).
- W celu krótkoterminowej profilaktyki przed planowanym zabiegiem można podawać dożylnie koncentraty C1–INH.
- Substytucja może być również konieczna w przypadku zakażeń, zwłaszcza zachorowania na COVID–19.
Profilaktyka długoterminowa
- Jeśli doraźne leczenie jest nieskuteczne, należy rozważyć długoterminową profilaktykę za pomocą następujących leków:
- koncentrat C1–INH
- pochodne androgenów
- kwas traneksamowy
- lanadelumab (przeciwciało monoklonalne) zatwierdzony do podawania podskórnego
- berotralstat, zatwierdzony do profilaktyki doustnej.
Inne środki zapobiegawcze
- Estrogeny (doustne środki antykoncepcyjne, hormonalna terapia zastępcza) i inhibitory ACE oraz sartany mogą zwiększać częstość występowania i nasilenie napadów w HAE–C1–INH i należy je odstawić.
- Po potwierdzeniu rozpoznania HAE–C1–INH, pacjent i jego najbliżsi powinni zostać szczegółowo poinformowani o chorobie i o postępowaniu w stanach nagłych.
- Każdy pacjent z HAE–C1–INH powinien być wyposażony w ratunkową kartę identyfikacyjną.
- Każdy pacjent powinien być zabezpieczony w odpowiednią ilość leków w domu na co najmniej dwa incydenty obrzęku naczynioruchowego i każdorazowo zabierać je ze sobą, jeśli planuje podróż.
- Najbliższy szpital powinien znać pacjenta i jego chorobę.
Obrzęk naczynioruchowy wywołany lekami
- W przypadku obrzęku naczynioruchowego wywołanego lekami (najczęściej występującego w przypadku leczenia inhibitorami ACE), aktualnie brak leczenia przyczynowego.1
- Wyniki dotychczas prowadzonych badań w zakresie leczenia obrzęków klasyfikowanych jako zależne od bradykininy, są niespójne.4
- W kontekście próby leczenia – zwłaszcza jeśli etiologia nie zawsze jest jasna – leczenie może początkowo obejmować glikokortykosteroidy i leki przeciwhistaminowe.1
- W przypadku braku skuteczności, można podać C1–INH dożylnie lub ikatybant podskórnie (stosowanie poza wskazaniami rejestracyjnymi).
Przebieg, powikłania i rokowanie
Powikłania
- Niewydolność oddechowa.
- Wstrząs anafilaktyczny.
Przebieg i rokowanie
- W ostatnich latach nastąpiło obniżenie śmiertelności w HAE (kampanie uświadamiające, działalność organizacji pacjentów).
- Wcześniej śmiertelność w poszczególnych rodzinach sięgała 25–50%, prawie zawsze z powodu obrzęku krtani.
- Zgony nadal się zdarzają, zwłaszcza w przypadku nieoczekiwanego pierwszego wystąpienia obrzęku krtani.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Organizacje pacjenckie
- Międzynarodowa organizacja pacjentów: International Patient Organization for C1 Inhibitor Deficiencies – HAEi (Międzynarodowa Organizacja Pacjentów z Niedoborem Inhibitora C1).
Ilustracje
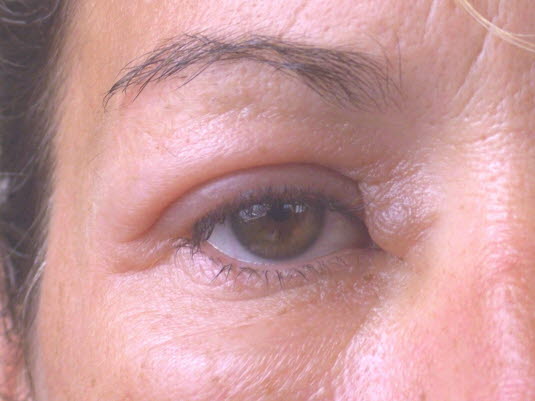
Okołooczny obrzęk naczynioruchowy

Obrzęk naczynioruchowy warg

Dziedziczny obrzęk naczynioruchowy
Źródła
Piśmiennictwo
- Hahn J., Hoffmann T.K., Bock B., Nordmann-Kleiner M., Trainotti S., Greve J.: Angioedema–an interdisciplinary emergency, Dtsch Arztebl Int 2017, 114: 489–96, www.aerzteblatt.de
- Nowicki R.J., Porębski G., Padjas A. Obrzęk naczynioruchowy. Interna – mały podręcznik, Medycyna praktyczna, dostęp: 09.01.2024, www.mp.pl
- Cole S.W., Lundquist L.M. Icatibant for the treatment of hereditary angioedema, Ann Pharmacother 2013, 47: 49-55, pubmed.ncbi.nlm.nih.gov
- Jeon J., Lee Y., Lee S. Effect of icatibant on angiotensin-converting enzyme inhibitor-induced angioedema: A meta-analysis of randomized controlled trials, J Clin Pharm Ther 2019, 44: 685-92, doi:10.1111/jcpt.12997, DOI
Opracowanie
- Joanna Dąbrowska-Juszczak (redaktor)
- Dorota Bielska (recenzent)
- Sławomir Chlabicz (redaktor)
- Michael Handke (recenzent/redaktor)
