Streszczenie
- Definicja: Wysypka z podrażnienia spowodowana długotrwałym kontaktem skóry z moczem i kałem w środowisku okluzyjnym.
- Epidemiologia: Typ I występuje jeden lub więcej razy u prawie wszystkich niemowląt lub małych dzieci; typ II często u dorosłych noszących pieluchy.
- Objawy: Zaczerwienienie, świąd, pieczenie i ból.
- Badanie fizykalne: Niewyraźne zaczerwienienie z maceracją, obszary sączenia, strupy, pęcherzyki i nadżerki z oszczędzaniem fałdów skórnych.
- Diagnostyka: Typowy obraz kliniczny i wywiad lekarski.
- Leczenie: Odkrywanie i wietrzenie, środki zewnętrzne zawierające cynk, w przypadku zakażenia grzybiczego miejscowe leki przeciwgrzybicze.
Informacje ogólne
Definicja
- Choroba zapalna w okolicy pieluszkowej, często z wtórną kolonizacją przez Candida.
- Występuje zarówno u noszących pieluchy niemowląt i małych dzieci (typ I), jak również u dorosłych z nietrzymaniem moczu lub wymagających opieki, noszących pieluchy (typ II lub zapalenie skóry związane z nietrzymaniem moczu [incontinence-associated dermatitis – IAD]).
Epidemiologia
- Jedna z najczęstszych chorób skóry u niemowląt, zwykle pomiędzy 7.–12. miesiącem życia.
- Wraz ze wzrostem liczby osób starszych wymagających opieki znacznie wzrasta również częstość występowania pieluszkowego zapalenia skóry u dorosłych.
Etiologia i patogeneza
- Zamknięta przestrzeń i ciepłe, wilgotne środowisko w obszarze przylegania pieluchy powodują macerację górnej warstwy skóry jako bariery ochronnej, przyczyniając się do przenikania substancji drażniących, alergizujących oraz mikroorganizmów do głębszych warstw skóry.
- Sprzyja to kolonizacji grzybami drożdżowymi, zwłaszcza Candida albicans, które występują w jelitach.
Czynniki predysponujące1
- Wydłużony czas kontaktu z moczem i stolcem (zbyt rzadkie zmiany pieluch).
- Niedostateczna higiena skóry.
- Przewlekłe pocieranie skóry przez pieluchę.
- Płynny stolec, wysoka częstotliwość wypróżnień.
- Podwójne nietrzymanie (kału i moczu).
- Wstępnie uszkodzona bariera ochronna skóry, pH skóry >5,5.
- Kwaśne i pikantne potrawy (spożywane również przez matki karmiące piersią).
- Wrodzone wady układu moczowego.
- Długotrwała antybiotykoterapia.
- Biegunki, stolce o kwaśnym pH.
- Uczulenie na substancje zawarte w pieluszce oraz produktach stosowanych do pielęgnacji okolicy pieluszkowej.
ICD-10
- L22 Pieluszkowe [serwetkowe] zapalenie skóry.
Diagnostyka
Kryteria diagnostyczne
- Typowy obraz kliniczny i wywiad lekarski.
Diagnostyka różnicowa
- Łojotokowe zapalenie skóry.
- Atopowe zapalenie skóry.
- Alergiczny wyprysk kontaktowy.
- Łuszczyca (w postaci łuszczycopodobnego zapalenia pieluszkowego Jadassohna).1
- Róża.
Badanie fizykalne1
- Niewyraźne odgraniczone zaczerwienienie z objawami maceracji, obszarami sączenia, strupami, pęcherzykami i nadżerkami.
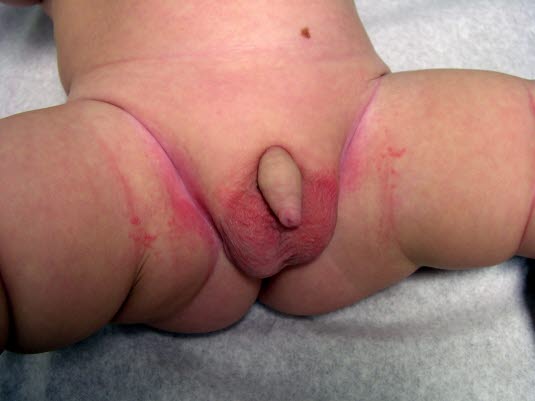 Pieluszkowe zapalenie skóry
Pieluszkowe zapalenie skóry - Zazwyczaj zapalenie skóry występuje wszędzie tam, gdzie jest pieluszka, a tym samym substancje wyzwalające stykają się bezpośrednio ze skórą (ważne w diagnostyce różnicowej: brak zajęcia fałdów skórnych).
- Grzyby drożdżakowe rozmnażają się głównie w fałdach skórnych ze względu na ciepłe, wilgotne środowisko sprzyjające kolonizacji.
- Zakażenie grzybicze można rozpoznać klinicznie po brzeżnym złuszczaniu, grudkach i krostach, a także po ogniskach satelitarnych.
- Nadkażenie bakteryjne może prowadzić do powstawania ropnych krost, pęcherzy lub miodowo żółtych strupów..
- W przypadku gorączki i rozprzestrzeniającego się zaczerwienienia należy również rozważyć różę.
- Jeśli zajęte są również inne obszary ciała, zwłaszcza skóra głowy, fałdy zauszne, zewnętrzne kanały słuchowe, przyśrodkowe części górnych powiek, twarz, okolica okołopępkowa, pośladki i kończyny po stronie wyprostnej, może to być początkowa manifestacja łuszczycy w okresie niemowlęcym.
Leczenie
Cele leczenia
- Łagodzenie lub leczenie zapalenia.
- Zapobieganie zakażeniom wtórnym.
Ogólne informacje o leczeniu
- Dla chorej skóry najlepiej jest, aby czas kontaktu z substancjami wyzwalającymi był jak najkrótszy.
- Na otaczającą zdrową skórę w celach profilaktycznych można nakładać lipofilową pastę cynkową.
- Uszkodzona skóra powinna być leczona preparatami hydrofilowymi, aby zapobiec dodatkowej okluzji.
Zalecenia
- Częste zmiany pieluch co 3–4 godziny.
- Zdejmowanie pieluchy tak często i na tak długo, jak to możliwe, aby umożliwić dostęp powietrza do skóry.
- Stosowanie w miarę możliwości pieluszek jednorazowych (szczególnie tzw. oddychających, które obok polimerów przekształcających substancje płynne w żel, są wyposażone w mikroporowate membrany).
- Mycie ciepłą wodą, w miarę możliwości bez jednorazowych chusteczek nawilżanych.
- Ostrożne osuszanie, bez pocierania.
Leczenie farmakologiczne1
- Hydrofilowe maści cynkowe (działanie osłaniające, przeciwzapalne, osuszające).
- W przypadku zakażenia grzybiczego dodatkowo miejscowo mikonazol lub nystatyna.
- W przypadku ciężkich, erozyjnych i sączących się zmian lub silnego świądu: ewentualnie krótkotrwałe stosowanie miejscowych glikokortykosteroidów o słabej sile działania (np 0,5-1,0% hydrokortyzon) zwykle 2 x dziennie przez 3–5 dni.
- Należy unikać stosowania glikokortykosteroidów o dużej sile działania, w szczególności fluorowanych, z uwagi na ryzyko miejscowych i systemowych działań niepożądanych.
- Ewentualnie dodatkowe leczenie antyseptyczne chlorheksydyną lub oktenidyną.
- W ciężkich przypadkach możliwa ogólnoustrojowa antybiotykoterapia po wcześniejszym ustaleniu oporności.
- Miejscowo działające antybiotyki zwykle nie są wskazane.
- W rzadkich przypadkach konieczne jest leczenie ogólnoustrojowe itrakonazolem lub flukonazolem.
- Zobacz także artykuł Zakażenia grzybicze skóry.
- Dawkowanie ogólnoustrojowych leków przeciwgrzybiczych u wcześniaków i noworodków: flukonazol (6 mg na kg m.c. co 72 godziny p.o. lub i.v.)1.
Przewlekłe pieluszkowe zapalenie skóry
- Aby zmniejszyć rezerwuar drożdży w jelitach lub w przypadku jednoczesnych pleśniawek jamy ustnej: zawiesina nystatyny 100 000 j.m 4 x na dobę przez 2 tygodnie.
- Ze względu na wysoką osmolarność nystatyny nie zaleca się jej stosowania u noworodków z niedowagą i niedojrzałych wcześniaków.
Przebieg, powikłania, rokowanie
Powikłania
- Wtórne zakażenie bakteryjne albo grzybicze.
- Rozprzestrzenianie się zakażenia od miejscowego owrzodzenia do rozległej martwicy tkanek (np. ropnia moszny lub zgorzeli Fourniera) lub ogólnoustrojowo z gorączką do posocznicy.
Rokowanie
- Nawroty pojawiają się często.
Informacje dla pacjentów
Edukacja pacjenta
- Czynniki prowadzące do choroby i sposoby ich unikania.
- Częstość występowania choroby.
Materiały edukacyjne dla pacjentów
Ilustracje
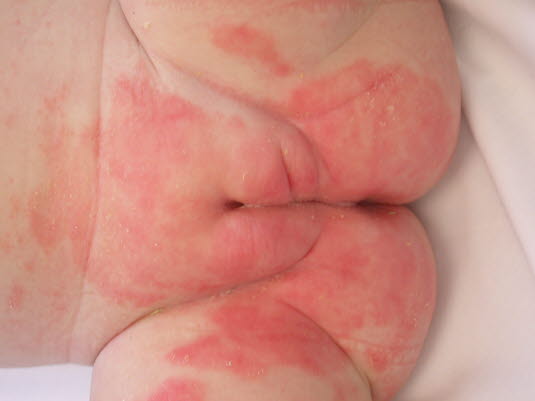
Okluzyjny, trwały kontakt z moczem i kałem maceruje górną warstwę skóry
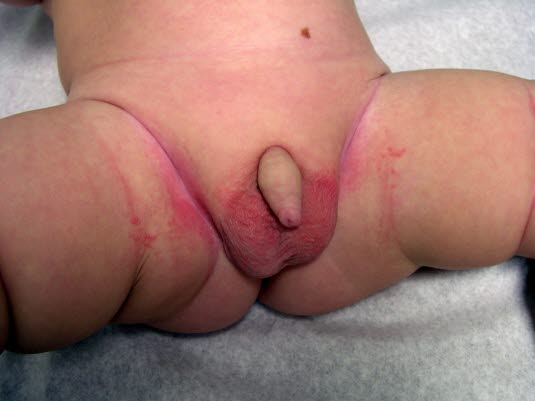
Pieluszkowe zapalenie skóry
Źródło
Piśmiennictwo
- Czarnecka-Operacz M., Sadowska Przytocka A. Diagnostyka różnicowa atopowego zapalenia skóry. Dermatologia po dyplomie 2014;4(5):20–25 podyplomie.pl
Opracowanie
- Elżbieta Kryj-Radziszewska (recenzent)
- Adam Windak (redaktor)
- Monika Lenz (recenzent/redaktor)
