Streszczenie
- Definicja: Ostre zapalenie dziąseł i jamy ustnej związane z zakażeniem wirusami opryszczki zwykłej, zwykle typu HSV–1, sporadycznie także HSV–2.
- Epidemiologia: Najczęstsza manifestacja objawowego pierwotnego zakażenia HSV w dzieciństwie.
- Objawy: We wczesnym okresie przebiegu w jamie ustnej widoczne są zmiany pęcherzykowe. Chore osoby mają miejscowy ból, nie chcą jeść ani pić, czują się ogólnie źle i zwykle mają gorączkę.
- Badanie fizykalne: Bolesne zmiany na błonie śluzowej policzków i dziąseł oraz na języku z nadmiernym wydzielaniem śliny. Ściśle zlokalizowane, wypełnione płynem, żółtawe pęcherzyki i tworzące się z nich owrzodzenia. Ewentualnie dodatkowe zmiany pęcherzykowe w okolicy ust. Najczęściej powiększone węzły chłonne szyjne.
- Diagnostyka: W razie potrzeby badanie podmiotowe i przedmiotowe, wirusologiczne, dalsze badania laboratoryjne w razie konieczności w przypadku podejrzenia powikłań takich jak odwodnienie lub bakteriemia.
- Leczenie: Dzieciom z ostrym zapaleniem dziąseł i jamy ustnej należy podawać dużo płynów, a w razie potrzeby lód lub ewentualnie środki przeciwbólowe, takie jak paracetamol lub ibuprofen. Korzyści z leczenia przeciwwirusowego oraz lekami zobojętniającymi, lekami przeciwhistaminowymi H1 lub środkami znieczulenia miejscowego są niepewne.
Informacje ogólne
- Przegląd różnych form zakażeń opryszczką zwykłą znajduje się w artykule opryszczka zwykła.
Definicja
- Ostre zapalenie dziąseł wywołane zakażeniem wirusami opryszczki zwykłej, głównie typu HSV–1, sporadycznie także HSV–2.1
- Postać ostra.
- Postaci nawracające (w przypadku HSV–1 najczęściej jako opryszczka wargowa).
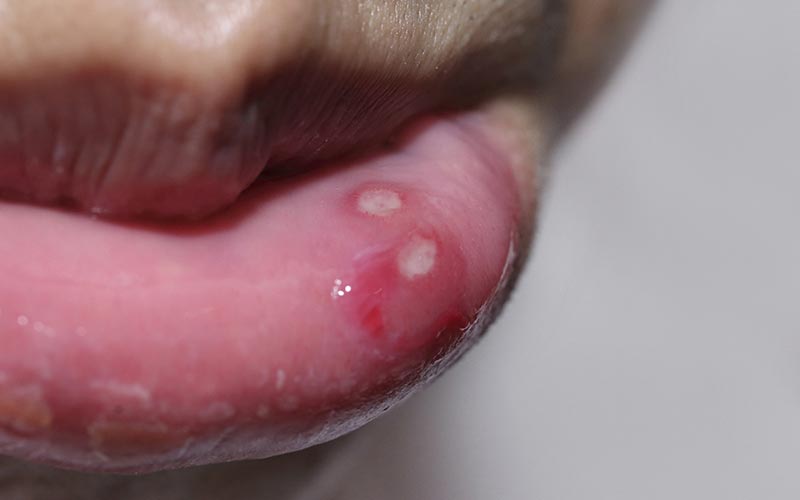 Owrzodzenia błony śluzowej w zakażeniu opryszczką pospolitą jamy ustnej
Owrzodzenia błony śluzowej w zakażeniu opryszczką pospolitą jamy ustnej
- Jest najczęstszą manifestacją pierwotnego zakażenia HSV w dzieciństwie.1
- W większości przypadków pierwotne zakażenie ma charakter subkliniczny, ale u 10–30% pacjentów objawia się ostrym opryszczkowym zapaleniem dziąseł i jamy ustnej.2
- Synonimy: aftowe zapalenie jamy ustnej, opryszczkowe zapalenie jamy ustnej.
Epidemiologia
- Ostre opryszczkowe zapalenie dziąseł i jamy ustnej występuje przede wszystkim u dzieci w wieku od 6 miesięcy do 5 lat, głównie w wieku od 1 do 3 lat.
- Zakażenia wirusem HSV–1 jamy ustnej występują również u młodszych dorosłych, ale wtedy częściej w postaci infekcji w tylnej części gardła (opryszczkowe zapalenie gardła).3
- Nie wydaje się, aby istniały jakiekolwiek wahania sezonowe.
- Na całym świecie w ostatnich dekadach wzrosła częstość występowania zakażeń HSV.
Etiologia i patogeneza
- Zakażenia wirusem opryszczki zwykłej, który jest wirusem DNA.
- Do zakażenia HSV–1 dochodzi zwykle w dzieciństwie.
- Wirus jest zwykle przenoszony z wydzieliną pęcherzykową, śliną oraz przez bezpośredni kontakt z błonami śluzowymi i skórą. Możliwe jest również zakażenie od osób bez objawów.
- Okres inkubacji wynosi 3–6 dni, w niektórych przypadkach od 2 dni do 2 tygodni.
- W wieku 30 lat 50% osób w krajach wysoko rozwiniętych ma przeciwciała w porównaniu z 80% w krajach biedniejszych.
- Objawy śluzówkowo–skórne zakażenia HSV-1 są spowodowane zniszczeniem tkanki, bezpośrednią konsekwencją replikacji wirusa i lizy komórek.1
- Wniknięcie HSV–1 do błon śluzowych lub skóry umożliwia wirusowi penetrację do czuciowych i autonomicznych zakończeń nerwowych, które transportują wirusa do jąder zwojów komórek nerwowych, takich jak jądro nerwu trójdzielnego, gdzie przechodzi w stan latencji do czasu reaktywacji.
- Reaktywacja powoduje nawracającą opryszczkę zwykłą (więcej informacji w artykule opryszczka zwykła).
Czynniki predysponujące
- U osób z niedoborem odporności zakażenie HSV–1 może mieć ciężki przebieg i zagrażać życiu.
ICD–10
- B00 Zakażenia wywołane przez wirusy opryszczki [Herpes simplex].
- B00.2 Zapalenie dziąseł i jamy ustnej oraz gardła i migdałków wywołane przez wirus opryszczki.
Diagnostyka
Kryteria diagnostyczne
- Pierwotne zakażenie jamy ustnej jest zwykle bezobjawowe.
- Rozpoznanie opryszczkowego zapalenia dziąseł i jamy ustnej zwykle opiera się na objawach klinicznych.
- Reaktywacja zakażenia HSV–1 objawia się najczęściej nawracającą opryszczką wargową, rzadziej opryszczką narządów płciowych lub innymi formami manifestacji. Więcej szczegółów można znaleźć w artykułach:
Diagnostyka różnicowa
- Opryszczkowe zapalenie gardła
- Grudki i pęcherzyki w tylnej części gardła wywołane przez wirusy Coxsackie (tzw. herpangina).
- Choroba dłoni, stóp i jamy ustnej (Hand, Foot and Mounth Syndrome – HFMS)
- Grudki i pęcherzyki w przedniej części jamy ustnej, policzkach i języku spowodowane przez wirusy Coxsackie.
- Egzema na dłoniach i stopach często występuje w tym samym czasie.
- Półpasiec
- Zwykle prowadzi do większego bólu i tkliwości.
- Obszary dotknięte chorobą są zazwyczaj ostro rozgraniczone i jednostronnie zlokalizowane.
- Zmiana pierwotna kiły (wrzód weneryczny).
- Kandydoza.
- Rumień wielopostaciowy
- Zwykle występują typowe zmiany skórne (zmiany docelowe) oraz większe pęcherze na błonie śluzowej jamy ustnej.
- Rumień wielopostaciowy często wywołany nawrotem infekcji opryszczki zwykłej.
- Nawracające aftowe zapalenie jamy ustnej.
- Zapalenie kącików ust.4
- Liszajec zakaźny.4
- Zespół Stevensa–Johnsona.4
Wywiad lekarski
Postać ostra
- Choroba występuje najczęściej u dzieci.
- W fazie zwiastunowej dziecko skarży się na dyskomfort/ból, nie chce jeść i pić, ogólnie źle się czuje, jest rozdrażnione, może mieć gorączkę, ewentualnie węzły chłonne są powiększone i tkliwe.
- Zmiany pęcherzykowe można zauważyć w jamie ustnej na wczesnym etapie: na błonie śluzowej, języku, wargach i dziąsłach, ewentualnie także wokół ust.
- Zmiany chorobowe łatwo krwawią i mogą być pokryte czarnym strupem.
- Choroba ustępuje po 7–14 dniach.
Postaci nawracające
- Przetrwałe zakażenie jest często bezobjawowe.
- Nawroty objawiają się zwykle jako opryszczka wargowa, ale mogą też występować w jamie ustnej, często na tylnej powierzchni błony śluzowej podniebienia jako opryszczka nawrotowa jamy ustnej.
- Nawroty mogą zostać wywołane m.in. przez stres, światło słoneczne, zimno, uraz i menstruację.5
Badanie fizykalne2
- Pacjenci z zakażeniem wirusem opryszczki często zgłaszają się dopiero po zakończeniu fazy pęcherzykowej, co utrudnia rozpoznanie (patrz rozdział diagnostyka różnicowa).
- Opryszczkowe zapalenie dziąseł i jamy ustnej
- Bolesne zmiany błony śluzowej policzków i dziąseł oraz języka z nadmiernym wydzielaniem śliny i nieprzyjemnym zapachem z ust.
- Ściśle rozmieszczone, wypełnione płynem, żółtawe pęcherzyki.
- Pęcherzyki rozwijają się przez kilka dni. Często zgrupowane w skupiska, szybko pękają, pozostawiając nadżerki, które łączą się w większe owrzodzenia.
- Etap owrzodzenia trwa około 12 dni.
- Z czego około 6 dni to powstawanie nadżerek/owrzodzeń i 6 dni gojenie się.
- Około 2/3 chorych dzieci ma również zmiany pęcherzykowe w okolicy ust.
- Większość dzieci ma przez około 4 dni ma gorączkę powyżej 38,0°C i powiększone węzły chłonne szyjne.
- Nawrót opryszczki zwykłej
- Wysypka na błonach śluzowych i/lub osutka charakteryzują się małymi pęcherzykami, często ułożonymi w skupiska.
- Są one mniej rozległe, a objawy mniej nasilone niż zakażenie pierwotne oraz znacznie mniej bolesne niż półpasiec.
- Pęcherzyki szybko pękają, pozostawiając pokryte fibryną, zlewające się owrzodzenia i strupy na wardze, który znikają po 7–14 dniach.
- Więcej informacji można znaleźć w artykule opryszczka zwykła.
Badania uzupełniające w praktyce lekarza rodzinnego
- Jeśli podejrzewa się odwodnienie, w razie potrzeby należy wykonać morfologię krwi i podać preparaty zawierające elektrolity.
Wskazania do skierowania do specjalisty
- W przypadku wątpliwości lub w celu potwierdzenia rozpoznania lub rodzaju HSV, można zlecić badanie wirusologiczne. W przypadku dzieci odbywa się to zazwyczaj w ośrodku pediatrycznym.
- Więcej informacji można znaleźć także w artykule opryszczka zwykła.
Wskazania do hospitalizacji
- W przypadku powikłań (patrz poniżej) takich jak:
- odwodnienie
- podejrzenie bakteriemii (np. wysoka lub utrzymująca się gorączka).
Leczenie
Ogólne informacje o leczeniu
- Dzieci z ostrym zapaleniem dziąseł i jamy ustnej powinny pić dużo wody, rozważyć zalecenie ssania kostek lodu, ponieważ odwodnienie jest najczęstszym powikłaniem.
- Zakażenie pierwotne można leczyć acyklowirem w formie doustnej, ale pacjenci zwykle zgłaszają się na tyle późno, że terapia nie jest już przydatna.
- Nawracająca opryszczka jamy ustnej często wymaga leczenia.
Farmakoterapia
- Acyklowir
- Można oczekiwać, że celowana terapia przyniesie korzyści tylko wtedy, gdy zostanie wcześnie rozpoczęta.
- Obecnie nie ma wystarczających dowodów na skuteczność w leczeniu zapalenia dziąseł i jamy ustnej (stan na wrzesień 2018).
- Jedyny opublikowany dotychczas przegląd systematyczny dotyczący tego zagadnienia został wycofany przez Cochrane Collaboration ze względu na braki metodologiczne.6
- Środki przeciwbólowe: paracetamol lub ibuprofen.
- Nie ma wiarygodnych dowodów na skuteczność stosowania leków przeciwhistaminowych H1 lub środków znieczulających miejscowego.7
Zakażenie opryszczką w czasie ciąży
- Nawroty opryszczki są częste w ciąży, ale rzadko prowadzą do zagrożenia dla dziecka.
- W przypadku zakażenia w okresie okołoporodowym można rozważyć cesarskie cięcie.
- Codzienne podawanie acyklowiru w dawce 400 mg od 36 tygodnia ciąży do czasu porodu może zmniejszyć częstość występowania nawrotów opryszczki i wydalania wirusów podczas porodu.8
- Większość ekspertów zaleca leczenie przeciwwirusowe acyklowirem (400 mg 3 x dziennie) lub walacyklowirem (500–1000 mg 2 x dziennie) przez 7–10 dni w przypadku pierwotnego zakażenia opryszczką narządów płciowych w czasie ciąży (gdy oczekiwane korzyści z leczenia przewyższają zagrożenie – ograniczone doświadczenie).
- Ostre pierwotne zakażenie HSV może prowadzić do samoistnego poronienia, przedwczesnego porodu lub wewnątrzmacicznego opóźnienia wzrostu.
- W pojedynczych przypadkach dochodzi do zakażenia uogólnionego (wiremii), co może prowadzić do zgonu matki i dziecka.
Uwagi szczególne
- U pacjentów poddawanych chemioterapii
- Wykazano, że acyklowir skraca czas wydalania wirusa, ból i dyskomfort oraz całkowity czas trwania zakażenia.
- Szczepy HSV oporne na acyklowir opisano u pacjentów z AIDS oraz po przeszczepach narządów.
- W takich przypadkach jako alternatywę należy podać foskarnet (60 mg/kg m.c. 3 x dziennie dożylnie, podany we wlewie w ciągu 1 godziny przez 3 tygodnie). Lek nie jest dostępny w Polsce.
- W ciężkich przypadkach można rozważyć pozarejestracyjne podanie brywudyny (dorośli 125 mg 1 x dziennie, dzieci 5–15 mg/kg m.c. 3 x dziennie). Lek nie jest dostępny w Polsce.
- Niezatwierdzony dla pacjentów z immunosupresją.
Zapobieganie
- Terapia przeciwwirusowa
- W przeprowadzonych badaniach nie wykazano istotnej statystycznie skuteczności acyklowiru w profilaktyce opryszczki wargowej.9
Przebieg, powikłania i rokowanie
Przebieg
- Choroba ustępuje samoistnie w ciągu 7–14 dni.
- Wydalanie wirusa może trwać przez kolejne 3 tygodnie.
- Cięższy przebieg i zwiększone ryzyko powikłań występuje u pacjentów z obniżoną odpornością.
Powikłania2
- Z reguły choroba ta stanowi duże obciążenie dla chorych dzieci, ze względu na:
- ból błony śluzowej
- odwodnienie z powodu:
- braku przyjmowania płynów
- nadmiernego wydzielania śliny
- gorączki.
- Wtórna bakteriemia
- Przez ogólnoustrojowe infekcje powszechnymi bakteriami flory migdałków u dzieci, takimi jak Kingella kingae lub Streptococcus pyogenes.
- Uszkodzona przez wirusy błona śluzowa stanowi wrota zakażenia.
- Objawy opryszczki wargowej z wysoką gorączką występują również zazwyczaj w ciężkich zakażeniach meningokokowych i zakażeniach pneumokokowych.
- Ryzyko wystąpienia poważniejszych objawów zakażenia HSV, np. wirusowego zapalenia mózgu, nie koreluje z częstością nawrotów postaci wargowych (więcej informacji w artykule opryszczka zwykła).
Rokowanie
- Początkowa manifestacja przeważnie jest samoograniczająca się.
- Opryszczka zwykła jest najczęstszą manifestacją nawrotów.
Ilustracje

Owrzodzenia błony śluzowej w zakażeniu opryszczką pospolitą jamy ustnej
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Źródła
Piśmiennictwo
- Kolokotronis A., Doumas S. Herpes simplex virus infection, with particular reference to the progression and complications of primary herpetic gingivostomatitis, Clin Microbiol Infect 2006, 12:202, PubMed
- Amir J. Clinical aspects and antiviral therapy in primary herpetic gingivostomatitis, Pediatr Drugs 2001, 3:593, www.ncbi.nlm.nih.gov
- Arduino P.G., Porter S.R. Oral and perioral herpes simplex virus type 1 (HSV–1) infection: review of its management, Oral Dis 2006, 12: 254-70, PubMed
- Burgdorf W.H.C. et al. Braun–Falco Dermatologia (red. W. Gliński), Wyd. Czelej 2010, T.1, 78.
- Arduino P.G., Porter S.R. Herpes simplex virus type I infection: overview on relevant clinico-pathological features, J Oral Pathol Med 2008, 37: 107-21, PubMed
- Nasser M., Fedorowicz Z., Khoshnevisan M.H. et al. WITHDRAWN: Acyclovir for treating primary herpetic gingivostomatitis, Cochrane Database Syst Rev 2016, 1: CD006700, PMID: 26784280, PubMed
- Faden H. Management of primary herpetic gingivostomatitis in young children, Pediatr Emerg Care 2006, 22: 268-9, PMID: 16651921, PubMed
- European guideline for the management of genital herpes. IUSTI/WHO European STD guidelines Editorial Board, Stand 2017, journals.sagepub.com
- Chi C.C., Wang S.H., Delamere F.M., Wojnarowska F., Peters M.C., Kanjirath P.P. Interventions for prevention of herpes simplex labialis (cold sores on the lips), Cochrane Database of Systematic Reviews 2015, Issue 8. Art. No.: CD010095, DOI: 10.1002/14651858.CD010095.pub2, DOI
- Fatahzadeh M., Schwartz R.A. Human herpes simplex virus infections: epidemiology, pathogenesis, symptomatology, diagnosis, and management, J Am Acad Dermatol 2007, 57: 737-63, PubMed
Opracowanie
- Agnieszka Jankowska–Zduńczyk (recenzent)
- Tomasz Tomasik (redaktor)
- Thomas M. Heim (recenzent/redaktor)
