Streszczenie
- Definicja: Ubytek skóry i tkanki podskórnej w wyniku zaawansowanej choroby tętnic obwodowych (peripheral artery disease – PAD).
- Epidemiologia: Stanowi około 15% przewlekłych owrzodzeń podudzi.
- Objawy: Owrzodzenia tętnicze są często bolesne.
- Obraz kliniczny: Miejsca szczególnie narażone to stopy i dalsza część podudzi. Owrzodzenia są często wyraźnie odgraniczone (jakby „wybite”) i stosunkowo głębokie.
- Diagnostyka: Diagnostyka w odniesieniu do PAD: wskaźnik kostka–ramię (ABI), USG z kolorowym dopplerem, angiografia (TK, RM, DSA – digital subtraction angiography).
- Leczenie: Leczenie PAD, miejscowe leczenie ran.
Informacje ogólne
Definicja
- Owrzodzenie podudzi definiowane jest jako ubytek skóry i tkanki podskórnej podudzi, który może sięgać do kości.
- Tętnicze owrzodzenie podudzi jest konsekwencją zaawansowanej choroby tętnic obwodowych (PAD).
Epidemiologia
- Współczynnik chorobowości
- Tętnicze owrzodzenie podudzi stanowi około 15% przypadków owrzodzeń podudzi.
- Współczynnik chorobowości przewlekłego owrzodzenia podudzi wynosi 0,5–1,0%.
- Wiek
- Częstość występowania wzrasta wraz z wiekiem, zwłaszcza po 65.–70. roku życia.
- Średni wiek chorych: 75-80 lat.
- Płeć
- Mężczyźni chorują nieco częściej niż kobiety.
Etiologia i patogeneza
Etiologia
- Przyczyną choroby jest choroba tętnic obwodowych (PAD).
- PAD w około 95% ma podłoże miażdżycowe, pozostałe 5% powodowane jest rzadszymi przyczynami, takimi jak np. zapalenie naczyń.
- Najważniejszymi czynnikami ryzyka rozwoju PAD są: palenie tytoniu i cukrzyca.
Patogeneza
- Niedokrwienie tętnicze skóry prowadzące do powstania owrzodzenia może być spowodowane przez:
- postępującą miażdżycę
- zatorowość tętniczą.
- Szczególnie u osób w wieku podeszłym skóra łatwiej ulega uszkodzeniom, a rany gorzej się goją, między innymi z powodu:
- zmniejszonej zdolności antyoksydacyjnej
- pogorszenia właściwości mechanicznych tkanki łącznej skóry
- zmniejszenia gęstości i światła naczyń krwionośnych skóry.
- Owrzodzenie tętnicze jest końcowym etapem przewlekłej PAD.
- U niektórych pacjentów z PAD występuje cukrzyca z tendencją do owrzodzeń neuropatycznych, w związku z czym może również występować owrzodzenie mieszane („owrzodzenie nerwowo–niedokrwienne”).
Obraz kliniczny
- W przebiegu PAD często występuje chromanie przestankowe, a ostatecznie ból spoczynkowy.
- Charakterystyczne jest nasilenie dolegliwości w czasie leżenia z uniesionymi nogami.
- Tętno na tętnicach kończyn dolnych osłabione lub niewyczuwalne.
- Zaniki mięśniowe – smukłe stopy i podudzia.
- Dystalne części podudzi często blade i chłodne w dotyku.
- Zmiany troficzne – sucha, błyszcząca, częściowo pozbawiona włosów skóra („łysina piszczelowa”)
- z powodu zmniejszonego natlenienia ewentualnie również jaskrawo–sina.
- Kruche, przerostowe paznokcie.
- Częste cechy tętniczych owrzodzeń:
- głównie martwicze i głębokie
- wątła i słaba ziarnina lub jej brak
- mała skłonność do krwawień
- bolesność.
- Tendencja do towarzyszących zakażeń tkanek miękkich.
Miejsca predysponowane
- Miejscami predysponowanymi dla owrzodzeń są tkanki odżywiane przez końce gałęzi tętniczych lub miejsca zwiększonego ucisku miejscowego.
- Owrzodzenia tętnicze umiejscowione są bardziej dystalne niż owrzodzenia żylne.
- Często w okolicy skrajnych części ciała (pięta, opuszki palców, grzbietowa strona palców, okolica międzypalcowa).
- Przy lokalizacji na podudziach często zajęte są także (szczególnie po minimalnym urazie):
- obszar wokół kostki bocznej
- krawędź piszczeli.
Czynniki predysponujące
- Palenie tytoniu.
- Cukrzyca.
- Hipercholesterolemia.
- Nadciśnienie tętnicze.
- Wiek.
- Niewłaściwa pielęgnacja skóry i stóp.
ICD–10
- I70 Miażdżyca.
- I70.2 Miażdżyca tętnic kończyn.
- L97 Owrzodzenie kończyny dolnej, niesklasyfikowane gdzie indziej.
- L98 Inne choroby skóry i tkanki podskórnej, niesklasyfikowane gdzie indziej.
- L98.4 Przewlekły wrzód skóry, niesklasyfikowany gdzie indziej.
Diagnostyka
Kryteria diagnostyczne
- Obraz kliniczny.
- Potwierdzenie PAD.
Diagnostyka różnicowa
- Owrzodzenie żylne podudzi (przewlekła niewydolność żylna).
- Neuropatia cukrzycowa i zespół stopy cukrzycowej (cukrzyca).
- Owrzodzenie mieszane (tętniczo–żylne).
- Owrzodzenie uciskowe (odleżyna).
- Zapalenie naczyń.
- Owrzodzenie pourazowe.
- Choroba nowotworowa.
- Piodermia zgorzelinowa.
- Wrzodziejący obrzęk limfatyczny.
- Owrzodzenie Martorellego.
- Wrzodziejące obumieranie tłuszczowate.
- Kalcyfilaksja (przewlekła choroba nerek).
Wywiad lekarski
- Owrzodzenie
- umiejscowienie
- rozmiar
- pierwsze wystąpienie, nawrót
- progresja
- ból.
- Objawy PAD
- chromanie przestankowe
- ból spoczynkowy
- ból zależny od pozycji (nasilający się przy uniesieniu nóg).
- Choroby współistniejące, czynniki ryzyka
- rozpoznanie PAD
- palenie tytoniu
- cukrzyca
- hipercholesterolemia
- nadciśnienie tętnicze
- unieruchomienie.
- Wcześniejsze występowanie w wywiadzie
- diagnostyka w kierunku PAD
- leczenie, w tym interwencje/zabiegi chirurgiczne dotyczące PAD
- wcześniejsze leczenie ran.
Badanie fizykalne
Stan naczyń
- Szczegółowe informacje na temat oceny stanu naczyń krwionośnych można znaleźć w artykule PAD
- badanie skóry
- badanie palpacyjne tętna
- osłuchiwanie (aorta, tętnice biodrowe)
- próba Ratschowa.
- Patrz tabela różnicowanie PAD od neuropatii.
Owrzodzenie
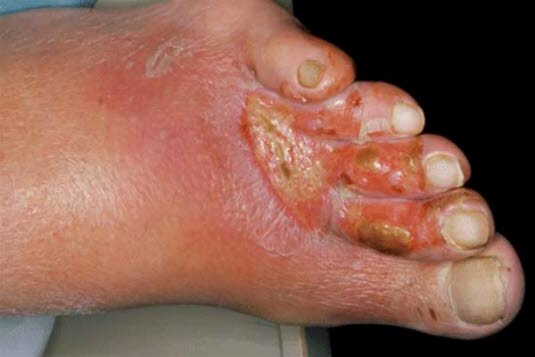
Owrzodzenia tętnicze
- Najczęstsze lokalizacje to stopy lub dolna 1/3 podudzia.
- Na stopie, głównie nad stawami palców, okolica pięty.
- W przypadku podudzia zwykle dotyczy jego przedniej części (krawędzi kości piszczelowej) lub kostki bocznej.
- Często wyraźnie odgraniczone, jakby „wybite“, stosunkowo głębokie
- Dno owrzodzenia zwykle nie krwawi.
- Powierzchnia żółtawo–brązowawa do szaro–czarnej, obecna sucha martwica.
- Zwykle brak ziarniny.
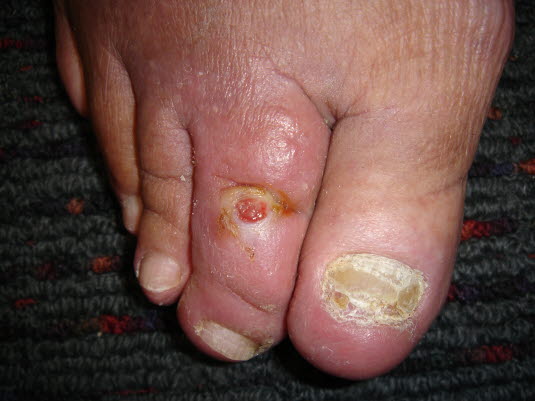 Owrzodzenia tętnic
Owrzodzenia tętnic - Mogą być widoczne odsłonięte ścięgna, mięśnie, kości.
- Otaczająca skóra zimna i blada.
- W owrzodzeniach czysto tętniczych brak obrzęku.
Badania uzupełniające
Wskaźnik kostka–ramię (ABI)
- Określenie wskaźnika kostka–ramię (ankle–brachial index - ABI).
- Patrz tabela interpretacja wartości ABI.
Badania laboratoryjne
Diagnostyka specjalistyczna
USG tętnic z kolorowym dopplerem
- Metoda z wyboru w diagnostyce zaburzeń przepływu w obrębie tętnic miednicy i kończyn dolnych.
Angiografia RM/TK lub cyfrowa angiografia subtrakcyjna
- Jeśli po wykonaniu USG konieczne są badania uzupełniające.
Przezskórny pomiar saturacji
- Badanie oceniające ryzyko amputacji przy krytycznym niedokrwieniu.
Leczenie
Cele leczenia
- Gojenie się ran.
- Poprawa perfuzji poprzez leczenie choroby podstawowej, zachowanie kończyny.
Ogólne informacje o leczeniu
- Główne elementy leczenia to:
- Uzupełniająco podstawowe znaczenie ma odpowiednia terapia bólu.
- Opieka nad pacjentami powinna być koordynowana przez lekarza rodzinnego.
- Pacjenci w wieku podeszłym wymagają opieki zespołowej (lekarz rodzinny, specjaliści i personel pielęgniarski).
Inne metody leczenia
Leczenie PAD
- Szczegółowe informacje na temat leczenia można znaleźć w artykule choroba tętnic obwodowych (PAD).
- Sposób leczenia zależy od stadium klinicznego; w stadiach III i IV według Fontaine'a priorytetem jest zachowanie kończyny.
- Głównymi elementami leczenia PAD są:
- zwalczanie czynników ryzyka
- ustrukturyzowany trening chodu
- hamowanie agregacji płytek krwi
- leki o działaniu wazoaktywnym
- rewaskularyzacja interwencyjna/chirurgiczna
- leczenie ran.
- U pacjentów geriatrycznych, zwłaszcza obłożnie chorych, należy szczególnie starannie rozważyć ryzyko okołozabiegowe/okołooperacyjne i oczekiwane korzyści.
Miejscowe leczenie ran
- Szczegółowe informacje na temat leczenia ran1 można znaleźć w artykułach:
- Ogólne cele leczenia miejscowego to:
- stworzenie miejscowych warunków umożliwiających zagojenie się rany
- utworzenie łożyska rany wolnego od ciał obcych, tkanek martwiczych i wysięku
- profilaktyka stanów zapalnych i zakażeń
- tworzenie i utrzymywanie optymalnie wilgotnego środowiska rany
- ochrona brzegu rany i otaczającego obszaru (np. przed maceracją).
Przebieg, powikłania i rokowanie
Powikłania
- Zgorzel i amputacja.
Rokowanie
- Przewlekłe zaburzenia gojenia się ran charakteryzują się:
- wysokim potencjałem chorobowym
- istotnym pogorszeniem jakości życia.
- Średni czas gojenia się owrzodzeń tętniczych podudzi wynosi 6,5 miesiąca w specjalistycznych warunkach ambulatoryjnych (głównie pacjenci kierowani przez lekarzy pierwszego kontaktu i specjalistów)
- w ciągu 3 miesięcy wyleczonych jest 33%
- w ciągu 6 miesięcy wyleczonych jest 44%.
- Dłuższy czas gojenia niż w przypadku owrzodzenia żylnego.
- Pacjenci z owrzodzeniami tętniczymi podudzi muszą być hospitalizowani częściej niż pacjenci z owrzodzeniami żylnymi lub owrzodzeniami o innej etiologii.
Dalsze postępowanie
- Ocena rany w trakcie gojenia powinna być przeprowadzana regularnie i z konsekwencjami terapeutycznymi w przypadku jakichkolwiek zmian.
- Realizacja działań terapeutycznych powinna być zawsze udokumentowana.
- Częstotliwość zmian opatrunku powinna być dostosowana do choroby podstawowej, stanu rany oraz potrzeb i celów pacjenta.
- Ocena bólu, jak również jego leczenie, powinny być udokumentowane i ocenione w trakcie terapii.
- Jeśli po 6 tygodniach od rozpoczęcia leczenia zgodnie z zaleceniami, nie da się dostrzec oznak gojenia, należy rozważyć inne przyczyny w oparciu o starannie przeprowadzoną diagnostykę różnicową. W razie wątpliwości należy zasięgnąć opinii odpowiedniego specjalisty.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
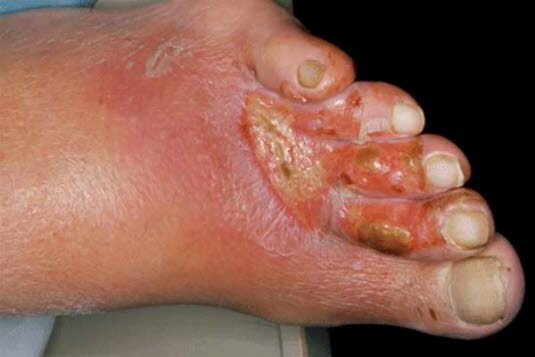
Owrzodzenia tętnicze
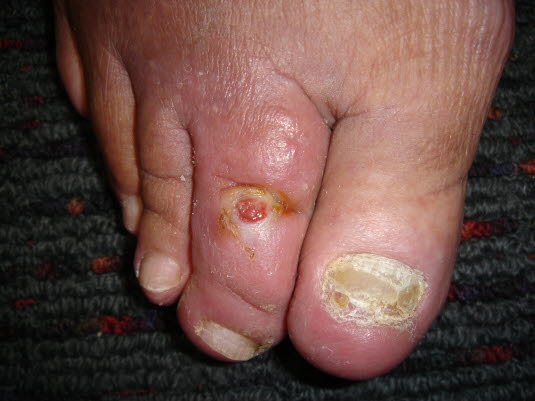
Owrzodzenie tętnicze: dno owrzodzenia niedokrwiennego zwykle nie krwawi.
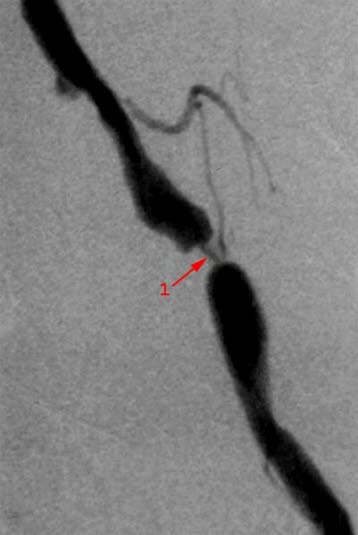
Angiograficzny obraz zwężenia tętnicy biodrowej (1)
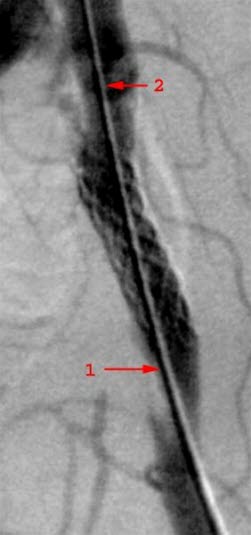
Czerwone oznaczenie wskazuje zwężenie tętnicy leczone stentem (1). (2) przedstawia cewnik.
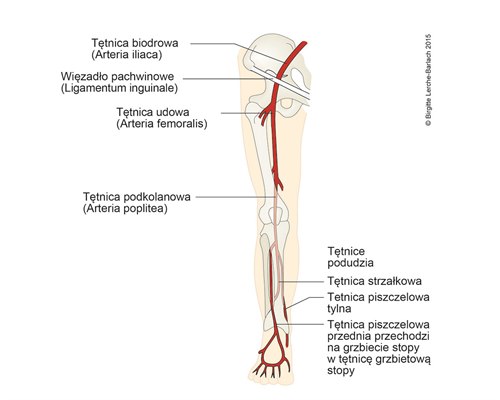
Tętnice kończyny dolnej
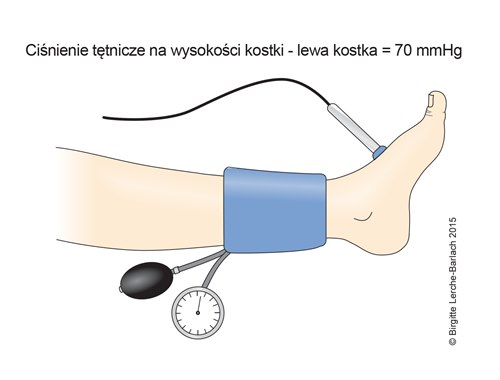
Pomiar ciśnienia tętniczego na kostce
Źródła
Piśmiennictwo
- Rüttermann M., Maier-Hasselmann A., Nink-Grebe B., Burckhardt M.: Clinical Practice Guideline: Local treatment of chronic wounds in patients with peripheral vascular disease, chronic venous insufficiency and diabetes, Dtsch Arztebl Int 2013, 110(3): 25-31, www.aerzteblatt.de
Opracowanie
- Grzegorz Margas (recenzent)
- Adam Windak (redaktor)
- Michael Handke (recenzent/redaktor)
