Jeżeli pacjent cierpi na nagłe zawroty głowy, zaburzenia świadomości, a nawet krótkie omdlenia i w związku z nimi można u niego wykryć bardzo powolne bicie serca, może zaistnieć konieczność wszczepienia rozrusznika w obszarze serca.
Rozrusznik serca to niewielkie urządzenie, które impulsami elektrycznymi pobudza serce do regularnego bicia w przypadku, gdy własny rytm serca pacjenta jest zbyt wolny lub ustaje. W przypadku tak zwanych zaburzeń rytmu serca z bradykardią dochodzi do objawów choroby, w wyniku spowolnienia bicia. Rozrusznik serca zapewnia stabilny rytm serca.
Nowoczesne rozruszniki serca mają rozmiar większej monety. Pomiędzy rozrusznikiem i sercem umieszczone są specjalne druty (elektrody) rejestrujące rytm serca. Jeżeli jest on zbyt wolny lub istnieje ryzyko jego ustania, rozrusznik serca emituje impulsy elektryczne pobudzające serce do bicia. Rozrusznik serca pracuje zatem jedynie wówczas, gdy wykryje zaburzenia rytmu serca.
W Europie Środkowej na milion mieszkańców wszczepia się rocznie ok. 1000 rozruszników.
Czym jest rozrusznik serca?
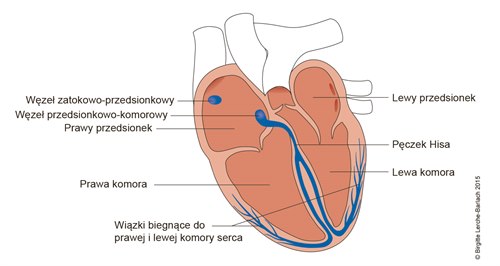
Serce składa się z czterech komór – lewego i prawego przedsionka oraz komory lewej i prawej. Komory serca są największe i mają mocniejsze mięśnie. Krew przepływa z krwiobiegu organizmu najpierw do prawego przedsionka, a następnie do prawej komory Jest stamtąd pompowana do krwiobiegu płuc, przepływa przez lewy przedsionek z powrotem do lewej komory i przedostaje się z powrotem do krwiobiegu. Przedsionki i komory muszą się zatem kurczyć w skoordynowany sposób, aby serce mogło skutecznie tłoczyć krew, a do mózgu i innych narządów docierała wystarczająca ilość tlenu.
Znacznie spowolnione bicie serca lekarze określają bardzo ogólnie mianem „bradykardii”. Takie schorzenie może występować także w przypadku odpowiednio działającego układu przewodzenia bodźców serca. U pacjentów ulega on jednak niekiedy zakłóceniom np. gdy sygnały elektryczne z węzła zatokowego nie dotrą do wszystkich komórek serca. Dochodzi wtedy do pogorszenia lub nawet zatrzymania jego pracy (tzw. blok). Choć przyczyny i stopień tego zjawiska mogą być różne, poważniejszy blok wpływa na pompowanie krwi przez serce. Częstość akcji serca spada i staje się nieregularna. Przykład stanowi tzw. blok przedsionkowo-komorowy ( blok AV). W tym przypadku bodźce w obszarze węzła przedsionkowo-komorowego ( węzeł AV) (patrz rysunek) nie są przekazywane dostatecznie szybko lub nawet wcale.
Jeżeli u pacjenta występują zawroty głowy lub omdlenia oraz wykryto bradykardię lub blok, zazwyczaj warto rozważyć wszczepienie rozrusznika serca. Umożliwia to osiągnięcie równomiernego i prawidłowego rytmu serca, dzięki czemu może ono równomiernie pompować wystarczającą ilość krwi przez cały organizm.
Przyczyny bloku serca
Najczęstszą przyczyną utrzymującego się bloku serca jest tworzenie w układzie przewodnictwa blizn o nieznanej przyczynie. Blizny w układzie przewodnictwa powoduje też niejednokrotnie choroba naczyń krwionośnych (dusznica bolesna). Inne przyczyny to np. przewlekłe choroby tkanki łącznej, niektóre choroby autoimmunologiczne, spowodowane wiekiem lub zaburzeniami krążenia uszkodzenia tkanki mięśnia sercowego, poważne infekcje lub wrodzone wady układu przewodnictwa. Do przypadkowego uszkodzenia układu przewodnictwa bodźców dochodzi też niekiedy wskutek zabiegu chirurgicznego na sercu.
Przejściowe bloki mogą być wywołane przez leki (np. zatrucie glikozydami naparstnicy), zawał serca, infekcje czy zapalenie mięśnia sercowego. U niektórych pacjentów prawidłowy rytm serca powraca już po krótkim czasie, w przeciwnym razie konieczne jest zwykle zastosowanie rozrusznika serca.
Diagnostyka
Jeżeli u pacjenta występują częste ataki zawrotów głowy, oszołomienie lub (krótkie) omdlenia, to lekarz oprócz innych badań zmierzy także ciśnienie tętnicze i skontroluje rytm serca, wykonując badanie elektrokardiograficzne (EKG). Z uwagi na to, że zaburzenia rytmu serca utrzymują się często tylko przez krótki czas, zazwyczaj konieczne jest długoczasowe EKG, które rejestruje pracę serca przez 24 godziny, kilka dni, a w niektórych przypadkach także przez wiele tygodni. Rozrusznik serca warto stosować w przypadku zdiagnozowania bradykardii wraz z towarzyszącymi jej dolegliwościami. W przypadku poważnych zaburzeń rytmu serca, na przykład bloku, rozrusznik serca należy wszczepić także w przypadku braku określonych objawów, co pozwoli uchronić chorych przed nagłym zatrzymaniem akcji serca.
Najważniejszym wskazaniem dla rozrusznika serca jest zatem blok AV, choroba węzła zatokowego (patrz rysunek) lub bradykardia (ewentualnie z migotaniem przedsionków).
Różne rodzaje rozruszników serca
Stały rozrusznik serca
Tego typu urządzenie wykorzystuje się w przypadku potrzeby ciągłej stymulacji serca. Składa się z metalowej obudowy, układu elektronicznego i baterii, a bardzo cienkie elektrody prowadzą do serca. Układ jest zamknięty i zazwyczaj nie przewiduje się jego usunięcia, lecz pozostaje w organizmie przez całe życie.
Tymczasowy rozrusznik serca
Jest to zewnętrzny, znajdujący się poza ciałem rozrusznik serca, który przekazuje impulsy elektryczne do przewodów. Zostają one wówczas przeprowadzone przez naczynia krwionośne do serca. Po zakończeniu leczenia serca należy go usunąć. Stymulację serca można wykonywać także za pomocą dużych elektrod na klatce piersiowej. W sytuacjach awaryjnych stosuje się także odpowiednio ukierunkowane uderzenie w klatkę piersiową (mechaniczna stymulacja serca).
Operacja ze wszczepieniem rozrusznika serca
Lekarz umieszcza metalową obudowę bezpośrednio pod skórą w lewej części klatki piersiowej, w pobliżu serca. Stamtąd cienkie przewody elektryczne są prowadzone poprzez cewnik za pośrednictwem dużych naczyń krwionośnych bezpośrednio do określonej części serca. Zabieg przeprowadza się w znieczuleniu miejscowym i trwa on zazwyczaj od jednej do dwóch godzin. Nie obowiązuje tutaj górna granica wieku. Większość pacjentów pozostaje w szpitalu przez 24 godziny od operacji.
W zależności od pacjenta i określonego zaburzenia rytmu serca elektrody aktywują przedsionek albo komorę serca (system jednokomorowy) lub przedsionek i komorę serca (systemy dwukomorowe). Zazwyczaj stosuje się system dwukomorowy.
Jak żyje się z rozrusznikiem serca?
Przewody wrastają w serce i spoczywają tam bardzo stabilnie. Uszkodzenia przewodów i izolacji zdarzają się bardzo rzadko. Programowanie rozrusznika można dostosować indywidualnie pod kątem konkretnego pacjenta. Nie wymaga to ponownej operacji. Proces ten przeprowadza się przy użyciu specjalnego komputera połączonego z rozrusznikiem. Każdy rozrusznik jest wyposażony we własne kody i programy. Rozrusznik można dostosować wg potrzeb i stanu pacjenta. Da się na przykład określić wartość graniczną wywołującą elektryczną aktywację serca.
Środki ostrożności podczas użytkowania rozrusznika serca
Nowoczesne rozruszniki serca mają odpowiedni filtr ochronny, który zapobiega jego uszkodzeniu od zewnątrz. Szumy emitowane przez sprzęt elektryczny mogą jednak spowodować jego zakłócenia, a w najgorszym przypadku przeprogramowanie (choć zdarza się to bardzo rzadko). Prawidłowo działające urządzenia elektryczne, w tym telefony komórkowe, nie stanowią żadnego zagrożenia. Zaleca się jednak, aby zachować co najmniej 15 cm odległości pomiędzy telefonem komórkowym i rozrusznikiem. W przypadku niektórych wyrobów medycznych należy przestrzegać określonych zasad (np. podczas badania rentgenowskiego). Z uwagi na to, że magnesy w sprzęcie do rezonansu magnetycznego mogą mieć wpływ na rozrusznik serca, często zastosowanie rozrusznika uniemożliwia wykonanie tego badania. Niektóre systemy nie powodują jednak żadnych problemów podczas rezonansu magnetycznego. Pacjenci, którym wszczepiono rozrusznik serca, powinni zatem skontaktować się z kliniką, w której wykonano wszczep i zapytać, czy mogą poddać się takiemu badaniu. Bezpośrednio nad rozrusznikiem serca nie należy przeprowadzać badania USG.
Wykrywacze broni na lotniskach mogą reagować na zawarty w rozruszniku metal, wywołując przez to alarm. Zdarza się również, że podczas kontroli bezpieczeństwa następuje tymczasowa zmiana prędkości działania urządzenia. Nie powoduje to jednak żadnego zagrożenia. Osobom z rozrusznikami zaleca się jednak omijanie kontroli bezpieczeństwa i okazanie odpowiedniego zaświadczenia.
Badania kontrolne
Osoby z rozrusznikiem serca powinny być poddawane regularnym badaniom kontrolnym w szpitalu. Na początku przeprowadza się je częściej, od dwóch do czterech razy w ciągu roku. W przypadku braku problemów z ustawieniami rozrusznika serca można je wykonywać z mniejszą częstotliwością. Najczęściej są wówczas konieczne co roku, co dwa lata lub nawet rzadziej. Układ elektroniczny rozrusznika jest stabilny i niezawodny. Błędy zdarzają się bardzo rzadko. Niekiedy zmieniają się jednak warunki życia lub stan zdrowia chorych. Z tego powodu badania kontrolne mają istotne znaczenie. Zmiana poziomu aktywności może spowodować nieregularny rytm serca. Podczas kontroli rozrusznik serca analizuje się przy użyciu specjalnego komputera. Lekarz może go wówczas bardzo łatwo wyregulować z zewnątrz. Odpowiedni sprzęt jest dostępny tylko w szpitalu prowadzącym leczenie pacjenta. Badania kontrolne wykonuje się zatem regularnie na odpowiednich pododdziałach szpitalnych.
Wymiana rozrusznika serca
Jeżeli rozrusznik serca jest zasilany bateryjnie, należy go wymienić po upływie ok. 8–15 lat. Taki proces zajmuje zazwyczaj od 30 minut do godziny. Zazwyczaj nie wymienia się przewodów, lecz tylko metalową obudowę. Zanim konieczna będzie wymiana, natężenie prądu w rozruszniku serca stopniowo maleje, a samo urządzenie emituje sygnały ostrzegawcze na długo przed wyczerpaniem baterii. Sygnały ostrzegawcze mają postać elektronicznej wiadomości, którą lekarz odczytuje podczas badania kontrolnego. Zmiany w działaniu urządzenia dostrzegają jednak także sami pacjenci. Gdy poziom baterii jest niski, chorzy mogą zauważyć spowolnienie częstości akcji serca oraz ustanie sterowanych przez aktywności funkcji.
Częstotliwość kontroli jest zależna od pojemności baterii, dzięki czemu lekarz ma wystarczająco dużo czasu na kontrolę i zaplanowanie wymiany baterii.
Dodatkowe informacje
- Zawroty głowy
- Omdlenia
- Dusznica bolesna
- Migotanie przedsionków i trzepotanie przedsionków
- Zatrucie glikozydami naparstnicy
- Zawał serca
- Wszczepienie rozrusznika serca – informacje dla lekarzy
Autorzy
- Susanne Meinrenken, dr n. med., dziennikarka medyczna, Brema
- Lek. Kalina van der Bend, recenzent
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Leczenie z użyciem rozrusznika serca. References are shown below.
- Trappe H, Gummert J. Current pacemaker and defibrillator therapy. Dt Arztebl Int 2011; 108: 372-80. doi:10.3238/arztebl.2011.0372 DOI
- 2013 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy. Brignole A, Auricchio A, Baron-Esquivias G, et al. Eur Heart J 2013; 34: 2281–2329. doi:10.1093/eurheartj/eht150 DOI
- Brunner M, Olschewski M, Geibel A, Bode C, Zehender M. Long-term survival after pacemaker implantation. Prognostic importance of gender and baseline patient characteristics. Eur Heart J 2004; 25: 88-95. pmid:14683747 PubMed
- Bradshaw P, Stobie P, Knuiman M, et al. Life expectancy after implantation of a first cardiac permanent pacemaker (1995–2008): A population-based study. Int J Cardiol 2015; 190: 42-46. doi:10.1016/j.ijcard.2015.04.099 DOI
- Mulpuru S, Madhavan M, McLeod C, et al. Cardiac Pacemakers: Function,Troubleshooting, and Management. J Am Coll Cardiol 2017; 69: 189–210. doi:10.1016/j.jacc.2016.10.061 DOI
- Döring M, Richter S, Hindricks G. The diagnosis and treatment of pacemaker-associated infection. Dtsch Arztebl Int 2018; 115: 445–52. doi:10.3238/arztebl.2018.0445 DOI
