Co to jest toczeń rumieniowaty skóry?
Definicja
Toczeń rumieniowaty skóry, zwany również toczniem rumieniowatym krążkowym (TRK), jest zaburzeniem autoimmunologicznym skóry, które objawia się jako czerwone, wyraźnie odgraniczone, łuszczące się obszary. Plamy pojawiają się głównie na twarzy i skórze głowy. Gdy wysypka się zagoi, mogą powstać blizny.
Objawy
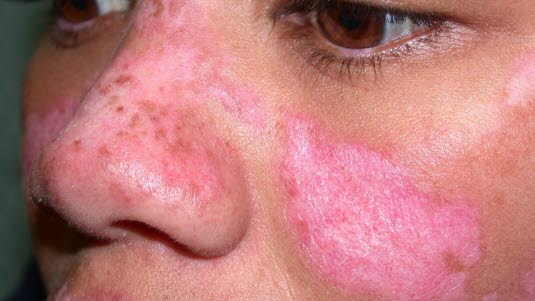
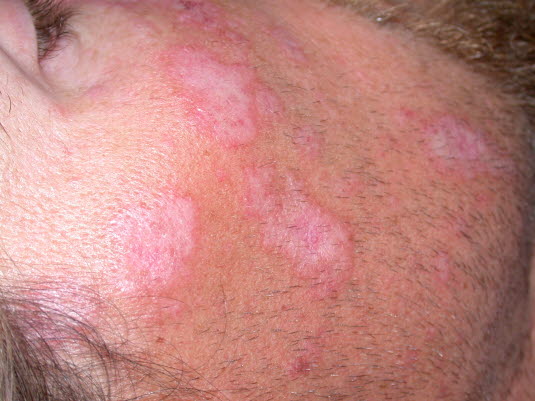
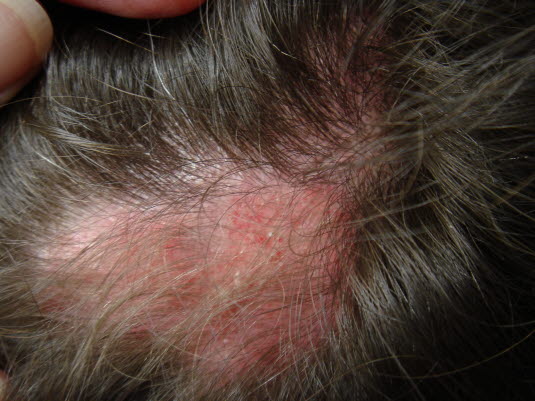
Zazwyczaj osoby chore mają czerwono-purpurowe, tarczowate plamy na twarzy, zwłaszcza na nosie i policzkach. Plamy te mogą tworzyć na twarzy wzór motyla. Zmiany skórne mogą pojawić się również na uszach, skórze głowy, szyi oraz na zgięciowych powierzchniach kończyn górnych oraz dolnych. Rzadko występują również zmiany śluzówkowe, zwłaszcza błony śluzowej policzka. Zmienione chorobowo obszary skóry są wrażliwe na dotyk, ale nie swędzą i nie bolą. Są one pokryte przylegającą warstwą łusek. Gojeniu się ran towarzyszy powstawanie blizn. Poza tym może dochodzić do utraty włosów, kiedy dotknięta jest skóra głowy.
Zwiększona wrażliwość na światło jest powszechna przy toczniu rumieniowatym, dlatego zmiany skórne zwykle pojawiają się na obszarach eksponowanych na światło. Przyczyną zmian skórnych mogą również być mechaniczne podrażnienia skóry, takie jak drapanie czy urazy.
Przyczyny
Toczeń rumieniowaty jest przewlekłą chorobą zapalną, która może występować układowo, czyli w całym organizmie (toczeń rumieniowaty układowy, TRU) lub tylko w skórze jak w toczniu rumieniowatym krążkowym (TRK). Przyczyną choroby jest źle skierowana odpowiedź immunologiczna, która atakuje własne tkanki organizmu. Takie choroby nazywane są zaburzeniami autoimmunologicznymi. Nie dysponujemy wystarczającą wiedzą na temat tego, jak i dlaczego choroba się rozwija.
Promieniowanie UV jest jednym z najważniejszych czynników, które mogą wywołać lub nasilić toczeń rumieniowaty krążkowy.
Innym czynnikiem ryzyka tocznia rumieniowatego krążkowego jest palenie tytoniu. Wiąże się to również z ciężkim przebiegiem i słabą odpowiedzią na leczenie farmakologiczne.
Częstotliwość występowania
Toczeń rumieniowaty krążkowy (TRK) jest najczęstszą przewlekłą postacią tocznia rumieniowatego skóry. Choroba występuje rzadko, ale 2 do 3 razy częściej niż toczeń rumieniowaty układowy. Toczeń rumieniowaty krążkowy pojawia się zwykle w wieku 20–40 lat, a kobiety chorują na niego 2–3 razy częściej niż mężczyźni.
Badania dodatkowe
- Chorobę rozpoznaje się przede wszystkim na podstawie obrazu klinicznego z typową wysypką i charakterystyczną lokalizacją.
- Podczas badania najważniejsze jest wykluczenie tocznia rumieniowatego układowego (TRU), który również wiąże się z typową wysypką skórną.
- Osoby z toczniem rumieniowatym skóry zwykle nie mają innych objawów.
- Rozpoznanie można potwierdzić za pomocą próbki tkanki (biopsji) skóry, która jest badana mikroskopowo.
Badania laboratoryjne
- Badania krwi są ważne dla wykluczenia TRU. Niektóre markery stanu zapalnego (przede wszystkim szybkość opadania erytrocytów, czyli odczyn Biernackiego, OB) i zmieniona morfologia krwi mogą wskazywać na chorobę ogólnoustrojową.
- Ponadto sprawdza się czynność nerek za pomocą badań krwi i moczu.
- We krwi mogą być również wykrywalne przeciwciała typowe dla zaburzeń autoimmunologicznych (przeciwciała przeciwjądrowe, ANA).
Leczenie
- Celem leczenia jest złagodzenie stanu zapalnego, ograniczenie bliznowacenia i zapobieganie powstawaniu nowych wysypek.
- Ważne jest wczesne rozpoznanie i leczenie tocznia rumieniowatego krążkowego. Bez leczenia wzrasta ryzyko powstania blizn, trwałej utraty włosów i zmian pigmentowych.
Leczenie miejscowe
- Zmiany skórne leczy się najpierw maściami ze średnim lub silnym poziomem kortyzonu. Należy unikać dłuższych terapii, zwłaszcza na twarzy, ze względu na reakcje niepożądane.
- Alternatywnie można zastosować tzw. inhibitory kalcyneuryny (takrolimus, pimekrolimus). Są one głównie zalecane w leczeniu zmian skórnych na twarzy.
Leki
- Jeśli choroba jest bardzo ciężka, przepisuje się również lek przeciwmalaryczny (chlorochinę lub hydroksychlorochinę). Pełny efekt pojawia się dopiero po 4–6 tygodniach.
- Reakcją niepożądaną przy bardzo dużych dawkach może być uszkodzenie siatkówki oka, dlatego oczy należy badać na początku terapii, a po 5 latach corocznie.
- W przypadku ostrego ataku przez określony czas można również podawać tabletki kortyzonu.
- Dalsze możliwości leczenia to m. in. retinoidy, metotreksat i dapson.
Zapobieganie
- Dzięki konsekwentnej ochronie przeciwsłonecznej można zapobiec nowym wysypkom skórnym. Należy stosować kremy do opalania z wysokim współczynnikiem ochrony przeciwsłonecznej (co najmniej 50), nosić odzież zasłaniającą ciało i unikać nadmiernej ekspozycji na słońce.
- Nie palić i unikać biernego palenia.
- Unikać czynników ryzyka, takich jak np. drapanie się.
- Osoby z niskim poziomem witaminy D powinny przyjmować dodatkowo witaminę D, zaleca się 1000–2000 jednostek (30–50 mcg) dziennie.
- Należy preferować niehormonalne metody antykoncepcyjne. W niektórych przypadkach możliwe jest jednak również przyjmowanie złożonych hormonalnych środków antykoncepcyjnych („pigułka”). W tej kwestii należy zasięgnąć porady lekarskiej.
- Należy unikać leków zwiększających wrażliwość na światło słoneczne, takich jak tiazydy, piroksykam czy doksycyklina.
Rokowania
Przebieg jest przewlekły z naprzemiennymi dobrymi i złymi fazami. Jeżeli ta choroba nie jest leczona, może prowadzić do poważnych blizn, utraty włosów i zaburzeń pigmentacji skóry, jeśli nie jest leczona. Zmiany skórne mogą być odbierane jako psychologicznie stresujące.
W większości przypadków choroba pozostaje ograniczona do skóry, ale u ok. 5% osób dotkniętych chorobą może rozwinąć się toczeń rumieniowaty układowy (TRU). Ryzyko przejścia w toczeń rumieniowaty układowy jest zwiększone zwłaszcza w przypadku rozległych zmian skórnych także poza głową.
Rokowanie w przypadku tocznia rumieniowatego krążkowego jest bardzo dobre, w przypadku choroby układowej rozwój jest trudny do przewidzenia.
Ilustracje
 .
.
Dodatkowe informacje
- Toczeń rumieniowaty układowy
- Słońce i filtry przeciwsłoneczne
- Palenie szkodzi zdrowiu
- Dlaczego warto rzucić palenie i jak to zrobić?
- Toczeń rumieniowaty krążkowy — informacje dla lekarzy
Autor
- Martina Bujard, dziennikarz naukowy, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Toczeń rumieniowaty krążkowy. References are shown below.
- Kuhn A., Aberer E., Bata-Csörgő Z .et al. S2k guideline for treatment of cutaneous lupus erythematosus - guided by the European Dermatology Forum (EDF) in cooperation with the European Academy of Dermatology and Venereology (EADV), J Eur Acad Dermatol Venereol 2017, 31: 389-404, PMID: 27859683, pubmed.ncbi.nlm.nih.gov
- Nadella A., DaSilva M.F. Discoid Lupus. In: Ferri's Clinical Advisor 2024, 489.e23-489, e28.
- Fernández Ávila D.G., Rivera Maldonado M, Charry Anzola LP. Epidemiology and demographics of cutaneous lupus erythematosus in Colombia between 2015 and 2019. Reumatismo. 2023, 75(1), pubmed.ncbi.nlm.nih.gov
- Santiago-Casas Y., Vilá L.M., McGwin G. Jr et al. Association of discoid lupus erythematosus with clinical manifestations and damage accrual in a multiethnic lupus cohort, Arthritis Care Res (Hoboken) 2012, 64: 704-12, PMID: 22190480, PubMed
- Burgdord WHC., Plewig G., Wolff HH., Landthaler M. (red. Gliński W.) Braun-Falco Dermatologia. T.2. Wyd. Czelej 2010. ISBN: 987-7563-036-7.
- Kuhn A., Sigges J., Biazar C. et al. Influence of smoking on disease severity and antimalarial therapy in cutaneous lupus erythematosus: analysis of 1002 patients from the EUSCLE database, Br J Dermatol 2014, 171: 571-9, PMID: 24673427, pubmed.ncbi.nlm.nih.gov
- Jessop S., Whitelaw D.A., Grainge M.J., Jayasekera P. Drugs for discoid lupus erythematosus, Cochrane Database Syst Rev 2017, 5: CD002954, PMID: 28476075, pubmed.ncbi.nlm.nih.gov
- McDaniel B. et al. Discoid Lupus Erythematosus, aktualizacja: 28.08.2023,. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing, 2023 Jan, www.ncbi.nlm.nih.gov
- Kuhn A., Gensch K., Haust M. et al. Efficacy of tacrolimus 0.1% ointment in cutaneous lupus erythematosus: a multicenter, randomized, double-blind, vehicle-controlled trial, J Am Acad Dermatol 2011, 65: 54-64, PMID: 21501887, PubMed
