Informacje ogólne
Definicja
- Wole to określenie powiększonej tarczycy.
- Prawidłowa tarczyca waży 20–30 g, a każdy płat ma wymiary ok. 2 x 4 x 2,5 cm (szerokość, wysokość, grubość).
- Prawidłowa objętość tarczycy to maksymalnie 18 ml w przypadku kobiet oraz maksymalnie 25 ml w przypadku mężczyzn.
- U dzieci wartości graniczne różnią się zależnie od wieku: 6–10 lat <8 ml, 11–14 lat <10 ml, 15–18 lat <15 ml.1
- Duże wole może być widoczne w normalnej pozycji szyi.
- Wole może mieć postać wola prostego (miąższowe, rozlane), bez guzków, lub wola jednoguzkowego albo wieloguzkowego.
Epidemiologia
- Guzki tarczycy, zwłaszcza u kobiet2, występują często; można je stwierdzić w badaniu palpacyjnym u 4–7% osób dorosłych.
- Częstość występowania wola wzrasta wraz z wiekiem i stopniem niedoboru jodu.3-4
- Tylko w niewielkiej liczbie przypadków przyczyną wyczuwalnych guzków tarczycy jest nowotwór.5
- Rak tarczycy jest najczęstszym nowotworem złośliwym gruczołów wydzielania wewnętrznego. W Polsce obserwuje się 4200 nowych zachorowań rocznie. Zachorowanie może nastąpić w każdym wieku, szczyt zachorowania przypada na 50–55 rok życia. Częstość zachorowania wzrasta w krajach rozwiniętych, co najpewniej związane jest z rozpowszechnieniem diagnostyki ultrasonograficznej.
- Patrz też artykuł wole guzkowe.
Zagadnienia diagnostyczne
- Czy wytwarzanie hormonów przez tarczycę jest prawidłowe? Określenie na podstawie następujących elementów:
- Czy wole powoduje miejscowe powikłania wynikające z ucisku na tchawicę/przełyk?
- Czy może występować nowotwór złośliwy?
- Podejrzane guzki tarczycy należy poddać dodatkowym badaniom.
- Wcześniejsza radioterapia w obrębie szyi, zwłaszcza w dzieciństwie, zwiększa ryzyko raka tarczycy.6
Powód konsultacji
- Powiększenie tarczycy (wole) diagnozuje się przypadkowo u pacjentów, którzy zgłosili się do lekarza z innego powodu lub u osób, które chcą zasięgnąć porady z powodu wola lub wywołanych przez nie powikłań.
Niebezpieczna choroba wymagająca leczenia
- Rak tarczycy.
- Miejscowe powikłania wynikające z ucisku na tchawicę/przełyk.
ICD-10
- E01 Niedoczynność tarczycy z powodu niedoboru jodu i pokrewnych przyczyn.
- E01.0 Rozlane (endemiczne) wole z powodu niedoboru jodu.
- E01.1 Wieloguzkowe (endemiczne) wole z powodu niedoboru jodu.
- E01.2 Wole z powodu niedoboru jodu (endemiczne), nieokreślone.
- E03 Inne postacie niedoczynności tarczycy.
- E03.0 Wrodzona niedoczynność tarczycy z wolem rozlanym.
- E04 Inne wole nietoksyczne.
- E04.0 Wole nietoksyczne rozlane.
- E04.1 Guzek tarczycy pojedynczy, nietoksyczny.
- E04.2 Wole wieloguzkowe, nietoksyczne.
- E04.8 Wole nietoksyczne, inne, określone.
- E04.9 Wole nietoksyczne, nieokreślone.
- E05 Nadczynność tarczycy [tyreotoksykoza].
- E05.0 Tyreotoksykoza z wolem rozlanym.
- E05.1 Tyreotoksykoza z pojedynczym toksycznym guzkiem.
- E05.2 Tyreotoksykoza z wolem toksycznym wieloguzkowym.
- E06 Zapalenie tarczycy.
- E06.3 Zapalenie tarczycy autoimmunologiczne.
- E06.5 Zapalenie tarczycy przewlekłe, inne.
- E07 Inne choroby tarczycy.
- E07.1 Wole związane z dyshormonozą.
- P72 Inne przemijające zaburzenia gruczołów wydzielania wewnętrznego noworodkowe.
- P72.0 Wole noworodkowe, niesklasyfikowane gdzie indziej.
Diagnostyka różnicowa
Wole
- Patrz artykuł wole guzkowe.
- Wole proste, wole jedno– lub wieloguzkowe i wole guzkowe–koloidowe, to warianty tej samej choroby, która rozwija się wraz z upływem czasu.
- Powolne tempo rozwoju.
- Zazwyczaj stadium eutyreozy.
Wole, rozlane, nietoksyczne
- Patrz artykuł niedobór jodu.
- Różnorodne przyczyny: endemiczne, wrodzone, fizjologiczne, zapalenie tarczycy, choroba autoimmunologiczna.
- Wole fizjologiczne występuje przede wszystkim u nastolatków i kobiet w ciąży.
Wole, rozlane, toksyczne: choroba Gravesa–Basedowa
- Patrz artykuł Choroba Gravesa–Basedowa.
- Przyczyny autoimmunologiczne (przeciwciała przeciwko receptorom TSH, TRAb).
- Najczęstsza przyczyna nadczynności tarczycy u młodych osób.
- Tarczyca jest zwykle powiększona.
- U części pacjentów występują kliniczne objawy orbitopatii tarczycowej.
- Badanie USG: niejednorodna echogeniczność i wzmożone ukrwienie.
Choroba Hashimoto (przewlekłe limfocytarne zapalenie tarczycy)
- Patrz artykuł Choroba Hashimoto.
- Stanowi najczęstszą postać zapalenia tarczycy.
- Choroba przewlekła, występująca często u kobiet w średnim wieku, predyspozycje genetyczne.
- Początkowo tarczyca może być powiększona (postać hipertroficzna, u dzieci/młodzieży), a wraz z rozwojem choroby może ulegać zmniejszeniu (postać atroficzna).
- Początkowo może pojawić się faza nadczynności tarczycy (zazwyczaj nie dająca objawów), w miarę postępu choroby rozwija się niedoczynność tarczycy lub chory pozostaje w stanie eutyreozy.
- Możliwość potwierdzenia poprzez wykrycie przeciwciał autoimmunologicznych (u 90% pacjentów przeciwciała anty TPO - przeciwko peroksydazie), u 70% przeciwciała skierowane przeciwko Tg - tyreoglobulinie).
- Badanie USG: na początku wzmożone ukrwienie, później obniżona echogeniczność i zmniejszenie rozmiaru (atrofia) w ramach postępującego nacieku limfocytarnego.
Wole, guzkowe
- Patrz artykuł wole guzkowe.
- Występuje częściej u kobiet.
- Prawdopodobieństwo złośliwego charakteru zmiany wzrasta w przypadku wcześniejszej radioterapii w obrębie szyi, szybkiego tempa wzrostu guzka lub w przypadku, gdy w rodzinie występowały już przypadki raka tarczycy.7
- Ryzyko raka tarczycy jest niskie, niezależne od tego czy zmiana ogniskowa w tarczycy jest pojedyncza, czy jest to wole wieloguzkowe.8
- W przypadku stwierdzenia w badaniu palpacyjnym lub w badaniu USG zmian ogniskowych w tarczycy, należy, po uwzględnieniu klinicznych i ultrasonograficznych czynników ryzyka złośliwości zmian, rozważyć wskazania do biopsji aspiracyjnej cienkoigłowej celowanej (BACC) zgodnie z rekomendacjami Polskich Towarzystw Naukowych oraz Narodowej Strategii Onkologicznej (PTN–NSO) z 2022 roku.9
- Przy kwalifikacji zmiany ogniskowej tarczycy do BACC należy uwzględnić klasyfikację EU–TIRADS–PL (ocena ryzyka złośliwości zmian ogniskowych na podstawie oceny struktury, kształtu zmian, obecności cech ryzyka w obrazie USG), wielkości zmiany i jej ewentualną progresję w kolejnych badaniach oraz kliniczne cechy ryzyka raka tarczycy.
Wole, guzkowe, toksyczne
- Patrz artykuł nadczynność tarczycy.
- Wole wieloguzkowe toksyczne występuje częściej u pacjentów w starszym wieku.
- Nadczynność może być subkliniczna (zmniejszone stężenie TSH, prawidłowe stężenie fT3/fT4) lub jawna (zmniejszone stężenie TSH, zwiększone stężenie fT3/fT4).
- Autonomiczne gruczolaki mogą też występować w postaci pojedynczych guzków.
Rak tarczycy
- Patrz artykuł rak tarczycy.
- Występuje rzadko (w Polsce około 4200 przypadków rocznie).
- Zwykle lity, niebolesny guz i ewentualnie powiększone lokalne węzły chłonne.
- Szczególną uwagę należy zwrócić w przypadku wcześniejszej radioterapii w obrębie szyi i przypadków raka tarczycy w rodzinie.
- W przypadku stwierdzenia w badaniu palpacyjnym lub w badaniu USG zmian ogniskowych w tarczycy, należy, po uwzględnieniu klinicznych i ultrasonograficznych czynników ryzyka złośliwości zmian, rozważyć wskazania do biopsji cienkoigłowej (BACC) zgodnie z rekomendacjami PTN–NSO (2022).
- W przypadku podejrzenia raka tarczycy w wyniku z BACC, chorego należy skierować do leczenia operacyjnego.
- Pooperacyjne badanie histologiczne potwierdza lub wyklucza rozpoznanie raka tarczycy.
- Scyntygrafia nie umożliwia rozróżnienia guzków łagodnych od złośliwych.
Zapalenie tarczycy, podostre (choroba de Quervaina)
- Patrz artykuł podostre ziarniniakowe zapalenie tarczycy.
- Najczęściej występuje u młodych kobiet i w średnim wieku.
- Choroba ta prawdopodobnie ma podłoże wirusowe, jej patogeneza nie została jeszcze ostatecznie ustalona.
- Rozwija się często w następstwie infekcji górnych dróg oddechowych.
- Ból w obszarze tarczycy, często promieniujący do uszu, któremu towarzyszą trudności w przełykaniu, gorączka i osłabienie.
- Spektrum objawów jest bardzo szerokie, zazwyczaj jednak występują pogorszenie samopoczucia i silny ból okolicy szyi.
- Powiększenie i duża tkliwość tarczycy
- Mogą wystąpić przejściowo kliniczne objawy nadczynności tarczycy (uwolnienie wcześniej wytworzonych hormonów z uszkodzonej tarczycy).
- Wysokie wartości OB/CRP, poziom fT4 może być nieznacznie podwyższony
- Na początku choroby zwykle nie ma podwyższonych przeciwciał autoimmunologicznych (mogą powstać w późniejszym czasie jako odpowiedź immunologiczna na uwalnianie antygenów tarczycy spowodowane stanem zapalnym).
- W badaniu USG widoczne ogniska o obniżonej echogeniczności, częściowo zlewające się
- Zmiany cofające się w przebiegu choroby.
Przewlekłe zapalenie indukowane lekami
- Amiodaron (lek przeciwarytmiczny).
- Interferon α
- Lit.
Przyjmowanie preparatów zawierających jod
- Nadmierne przyjmowanie jodu w postaci mączki z alg morskich, środków kontrastowych zawierających jod lub suplementów diety, może spowodować niedoczynność tarczycy, a w niektórych przypadkach także jej nadczynność (np. w przypadku utajonej nadczynności tarczycy, przy występowaniu autonomicznego gruczolaka).
Niedobór jodu
- Patrz artykuł niedobór jodu.
- Powoduje ograniczenie wytwarzania hormonów przez tarczycę, reaktywny wzrost poziomu TSH, a tym samym zwiększenie wola poprzez proliferacyjny efekt TSH.
Wywiad
Typowe objawy nadczynności tarczycy
- Kołatanie serca (palpitacje).
- Tachykardia.
- Podwyższone ciśnienie skurczowe.
- Uczucie zmęczenia.
- Nerwowość.
- Drażliwość.
- Zmniejszenie masy ciała pomimo prawidłowego apetytu.
- Potliwość.
- Nietolerancja ciepła.
- Bezsenność.
- Biegunka.
- Zaburzenia miesiączkowania.
- Objawy oczne choroby Gravesa–Basedowa (światłowstręt, pieczenie, obrzęk powiek, ból za gałką oczną, podwójne widzenie, wytrzeszcz).
- Patrz też artykuł nadczynność tarczycy.
Typowe objawy niedoczynności tarczycy
- W przypadku w pełni rozwiniętej niedoczynności tarczycy występują następujące objawy:
- osłabienie
- nietolerancja zimna
- bóle mięśni
- zwiększona senność
- wzrost masy ciała
- zaparcia
- zawroty głowy
- parestezje (zespół cieśni nadgarstka)
- obfite krwawienia miesięczne (u kobiet w wieku rozrodczym)
- wypadanie włosów
- bradykardia i ciche tony serca
- podwyższone ciśnienie rozkurczowe
- zmiana barwy głosu (chrypka).
- Objawy związane z poszczególnymi narządami mogą występować z różnym nasileniem.
- Patrz też artykuł niedoczynność tarczycy.
Podejrzenie ucisku krtani lub tchawicy
- Duszność spowodowana wysiłkiem fizycznym.
- Wdechowy świst krtaniowy (stridor).
Trudności z przełykaniem
- W przypadku wola olbrzymiego może pojawić się niewielka dysfagia, natomiast znaczne zaburzenia drożności przełyku występują bardzo rzadko.
- W takich przypadkach należy wykluczyć inne przyczyny, wykonując gastroskopię lub badanie rentgenowskie.
- Pomocny może być również wynik rezonansu magnetycznego lub tomografii komputerowej.
Bóle
- Występują rzadko i mogą wskazywać na proces zapalny, np. w przypadku podostrego zapalenia tarczycy (choroba de Quervaina).
- Krwawienie do wola może wywoływać ból i spowodować szybki wzrost wymiarów poszczególnych guzków.
- Duże, rosnące powoli wole, nie wywołuje zazwyczaj bólu, lecz może powodować dyskomfort i miejscowe uczucie ucisku.
Formy powiększenia wola
- Wole guzkowe i zróżnicowane nowotwory często rosną powoli.
- Torbiele, krwawienia z torbieli i krwawienia w dużym wolu mogą zwiększać rozmiar bardzo szybko.
- Rak anaplastyczny tarczycy i chłoniak mogą rosnąć bardzo szybko – pacjent z szybkim wzrostem zmian tarczycy wymaga pilnej diagnostyki endokrynologicznej.
Podejrzenie złośliwości zmiany
- Kliniczne cechy zwiększonego ryzyka złośliwości guzków tarczycy:
- duży guzek >4 cm
- guzek twardy, nieruchomy, zrośnięty z otoczeniem
- szybko rosnący guzek/szybko rosnące guzki
- przerzuty w węzłach chłonnych lub odległe
- radioterapia w obrębie szyi i głowy w wywiadzie
- pojawienie się guzka <14. lub >70. roku życia
- porażenie nerwu krtaniowego wstecznego, szczególnie jednostronne (pojawienie się chrypki)
- przypadki raka rdzeniastego tarczycy w wywiadzie rodzinnym.
Inne czynniki mogące powodować rozwój wola
- Stosowane leki.
- Przyjmowanie jodu.
- Niedawno przebyta infekcja wirusowa.
- Palenie tytoniu.
- Ekspozycja na promieniowanie jonizujące.
- Ciąża.
Badanie fizykalne
Ogólne
- Eutyreoza, nadczynność tarczycy lub niedoczynność tarczycy.
- Wymiary tarczycy
- mała, powiększona 1– lub 2–krotnie w stosunku do prawidłowego rozmiaru
- duża, powiększona ponad 2–krotnie w stosunku do prawidłowego rozmiaru.
- Kształt i konsystencja.
- Ruchomość tarczycy podczas przełykania.
- Ból podczas palpacji.
- Szyjne węzły chłonne.
- W miarę możliwości należy zidentyfikować podczas przełykania dolną krawędź tarczycy.
- Tarczyca (wole) może nie być wyczuwalna w czasie palpacji w przypadku występowaniu wola zamostkowego.
Szczególne uwarunkowania
Podejrzenie złośliwego charakteru zmiany
- Twarde, duże guzki.
- Zrośnięcie z otaczającą tkanką (brak możliwości przesunięcia).
- Podejrzane cechy guzka w badaniu USG (obniżona echogeniczność, zwłaszcza głęboka hipoechogeniczność, guzek lity, duża średnica, nieregularny obrys, brak objawu „halo”, mikrozwapnienia, nierównoległa orientacja/guzek „wyższy niż szerszy", ekspansja pozatarczycowa, wzmożony, chaotyczny przepływ krwi wewnątrz zmiany).
- Powiększone węzły chłonne, podejrzane cechy w badaniu USG.
- Wartość predykcyjna ultrasonograficznych kryteriów złośliwości jest niska, tzn. większość „podejrzanych” guzków nie jest guzkami złośliwymi.
Podejrzenie zapalenia tarczycy
- Ból przy palpacji.
Powikłania mechaniczne
- Ucisk tchawicy może spowodować duszność oraz towarzyszący wdechowy świst krtaniowy (stridor).
- Duszność spoczynkowa oraz wdechowy świst krtaniowy (stridor) mogą być objawami znacznego ucisku tchawicy.
- Wielkość wola nie musi być związana z zaburzeniami oddychania ocenionymi w spirometrii.10
- W niektórych przypadkach spirometria pomaga rozróżnić niedrożność dróg oddechowych spowodowaną wolem od choroby płuc.
- Duszności i zastój żylny mogą się nasilać wskutek podniesienia ramion i odchylenia głowy do tyłu lub kichnięcia (objaw Pembertona).11
- Różnicowanie przyczyn duszności:
- choroby układu krążeniowo–oddechowego, zwłaszcza u starszych pacjentów
- POChP/astma
- ostre schorzenie lub zaostrzenie chorób współistniejących, np. nasilenie objawów niewydolności serca lub infekcja dróg oddechowych.
- Porażenie fałdów głosowych w przypadku zaburzenia nerwu krtabiowego wstecznego.
Badanie okulistyczne
- W przebiegu choroby Gravesa–Basedowa może wystąpić orbitopatia tarczycowa.
- Zespół Hornera (jednostronne ptosis – opadanie powieki, miosis – zwężenie źrenicy oka, enophthalmus – zapadnięcie gałki ocznej do oczodołu) oraz porażenie nerwu przeponowego lub krtaniowego wstecznego, mogą występować w przypadku łagodnego wola, lecz powinny także budzić podejrzenie nowotworu złośliwego.12
Badania uzupełniające
W ramach podstawowej opieki zdrowotnej
Badania laboratoryjne
- TSH (i fT4) – ocena funkcji tarczycy
- w każdym przypadku wola prostego lub guzkowego, klinicznego podejrzenia zaburzeń funkcji tarczycy lub bólu tarczycy
- subkliniczna lub jawna nadczynność tarczycy może występować w przypadku wola guzkowego z powodu obecności autonomicznego gruczolaka/rozlanej autonomii oraz w chorobie Gravesa–Basedowa
- u pacjentów z autoimmunologicznym zapaleniem tarczycy lub podostrym zapaleniem tarczycy, w początkowej fazie może wystąpić nadczynność tarczycy
- subkliniczna i jawna niedoczynność tarczycy – najczęściej w przebiegu choroby Hashimoto.
- Przeciwciała przeciwko peroksydazie tarczycowej (anty–TPO)
- diagnostyka w kierunku choroby Hashimoto (przewlekłego limfocytarnego zapalenia tarczycy)
- wysoki poziom przeciwciał anty–TPO może również występować w przypadku choroby Gravesa-Basedowa.
- podwyższony poziom przeciwciał anty–TPO wskazuje na wyższe ryzyko zapalenia tarczycy, niedoczynności tarczycy.13
- Przeciwciała przeciw receptorom TSH (antyTSHR)
- Przeciwciała przeciw tyreoglobulinieanty (anty TG).
Badanie USG
- Złoty standard w diagnostyce wola guzkowego.
- Pozwala określić charakter zmiany i ocenić pozostały miąższ tarczycy oraz węzły chłonne.2,14
- Dostępne są ultrasonograficzne kryteria dotyczące łagodnych i złośliwych guzów, jednoznaczne rozróżnienie nie jest jednak możliwe.15
- Patrz też wole guzkowe.
- Ultrasonograficzne cechy zwiększonego ryzyka złośliwości guzków tarczycy:
- głęboka hipoechogeniczność
- nieregularny kształt
- nierówne brzegi/granice
- nierównoległa orientacja/guzek „wyższy niż szerszy"
- mikrozwapnienia
- ekspansja pozatarczycowa
- podejrzane węzły chłonne szyjne.
Diagnostyka specjalistyczna
Badania laboratoryjne
- Kalcytonina
- Zazwyczaj nie jest wymagana w diagnostyce wola.
- Tylko w przypadku podejrzenia uwarunkowanego genetycznie raka rdzeniastego tarczycy (występowania choroby w rodzinie lub w przypadku współistnienia innych chorób (np. guz chromochłonny/zespół MEN).
- Badanie stężenia jodu w moczu.
Diagnostyka obrazowa
- Poszerzenie diagnostyki obrazowej wola guzkowego o badanie tomografii komputerowej, rezonans magnetyczny lub scyntygrafię tarczycy wykonywane jest jedynie w uzasadnionych przypadkach.
Badanie USG
- Ocena wielkości i ukrwienia tarczycy, okolicznych węzłów chłonnych.
- Ocena miąższu tarczycy i zmian ogniskowych.
- Możliwość wykonania biopsji aspiracyjnej pod kontrolą USG do analizy cytologicznej.
Tomografia komputerowa, rezonans magnetyczny, badanie rentgenowskie
- Badanie metodą tomografii komputerowej lub rezonansu magnetycznego
- Niewymagane w przypadku wola niebudzącego podejrzeń.
- Tomografia komputerowa/rezonans magnetyczny szyi lub klatki piersiowej.
- Ewentualnie wskazane w przypadku cech ucisku na tchawicę oraz wola śródpiersiowego (zamostkowego).
- Najbardziej precyzyjne wyniki daje rezonans magnetyczny.
- Należy unikać stosowania środków kontrastowych zawierających jod, ponieważ może to uniemożliwiać diagnostykę i leczenie w zakresie medycyny nuklearnej przez kilka tygodni lub miesięcy.16
- RTG krtani/tchawicy/klatki piersiowej
- W przypadku podejrzenia ucisku wola na struktury sąsiednie (wole olbrzymie lub zamostkowe).
- Nie wymagane w przypadku niewielkiego wola.
W przypadku podejrzenia nowotworu złośliwego
- Biopsja cienkoigłowa5,17-18
- Guzki tarczycy mogą być badane pod kątem ewentualnej złośliwości.
- Ta metoda zapewnia stosunkowo wysoką czułość i swoistość w przypadku nowotworów złośliwych.
- Badanie powinien przeprowadzić lekarz doświadczony w zakresie diagnostyki tarczycy.
- Metoda jest mało inwazyjna i nie powoduje ryzyka ciężkich powikłań.
- Ograniczeniem badania cytologicznego jest diagnostyka gruczolaka pęcherzykowego/raka pęcherzykowego i wariantu pęcherzykowego raka brodawkowatego.19-21
- W przypadku takiego obrazu cytologicznego wymagane jest badanie histologiczne (zabieg operacyjny).
Scyntygrafia
- Obecnie wykonywana jest rzadko, głównie w diagnostyce różnicowej nadczynności tarczycy oraz u pacjentów po leczeniu raka tarczycy.22
Działania i zalecenia
- Wzrost wola jest powolny.
- W przypadku braku powikłań, podejrzenia nowotworu złośliwego oraz u osób w starszym wieku, postępowanie może być indywidualizowane, bez konieczności interwencji chirurgicznej.
- W przypadku braku wskazań do zabiegu usunięcia tarczycy, zaleca się wykonywanie badań kontrolnych (badanie przedmiotowe, USG tarczycy i ewentualnie BACC oraz stężenie TSH).
- Częstość ich wykonywania należy ustalić indywidualnie dla każdego pacjenta, w zależności od rozpoznania i wcześniejszych wyników badań.
- W przypadku braku wskazań do zabiegu usunięcia tarczycy, zaleca się wykonywanie badań kontrolnych (badanie przedmiotowe, USG tarczycy i ewentualnie BACC oraz stężenie TSH).
- Wole nietoksyczne rozlane
- Zwykle nie zaleca się leczenia farmakologicznego.
- Jedynie w nielicznych przypadkach (u osób młodych), można rozważyć próbę leczenia L–tyroksyną.
- Wole w przebiegu choroby Hashimoto
- W przypadku występowania niedoczynności tarczycy należy wdrożyć do leczenia L–tyroksynę.
- U pacjentów w stanie eutyreozy, oprócz systematycznej kontroli TSH, nie ma potrzeby wdrażania leczenia.
- Guzki tarczycy
- Konieczna jest diagnostyka USG i ewentualnie BACC w razie wskazań, w celu wykluczenia raka tarczycy.
- Niewielka liczba pacjentów mających wole guzkowe wymaga operacji.
Podostre zapalenie tarczycy (choroba de Quervaina)
- Patrz artykuł podostre ziarniniakowe zapalenie tarczycy.
- Łagodne przypadki można leczyć kwasem acetylosalicylowym lub niesteroidowymi lekami przeciwzapalnymi (NLPZ).
- Jeżeli choroba ma cięższy przebieg, pacjentom można podawać prednizolon.
- Amerykańskie wytyczne zalecają następujący schemat leczenia:23
- 40 mg prednizonu przez 1–2 tygodnie.
- Następnie stopniowe zmniejszenie dawki przez 2–4 tygodnie, lub w razie potrzeby klinicznej, przez dłuższy czas.
- Powolna redukcja dawki steroidów w niskim zakresie dawek (2,5 mg tygodniowo przy dawkowaniu 15–20 mg/dziennie) może zapobiec wystąpieniu nawrotów choroby.
- W przypadku objawów nadczynności tarczycy można stosować propranolol, w szczególnych przypadkach nasilonej nadczynności – krótkotrwale tyreostatyki.
Wskazania do skierowania do specjalisty/hospitalizacji
- W przypadku klinicznego podejrzenia nowotworu, pacjentów należy pilnie skierować na dalszą diagnostykę i leczenie.
- Pacjenci, u których występuje ucisk krtani lub tchawicy, powinni być skierowani do zabiegu chirurgicznego.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
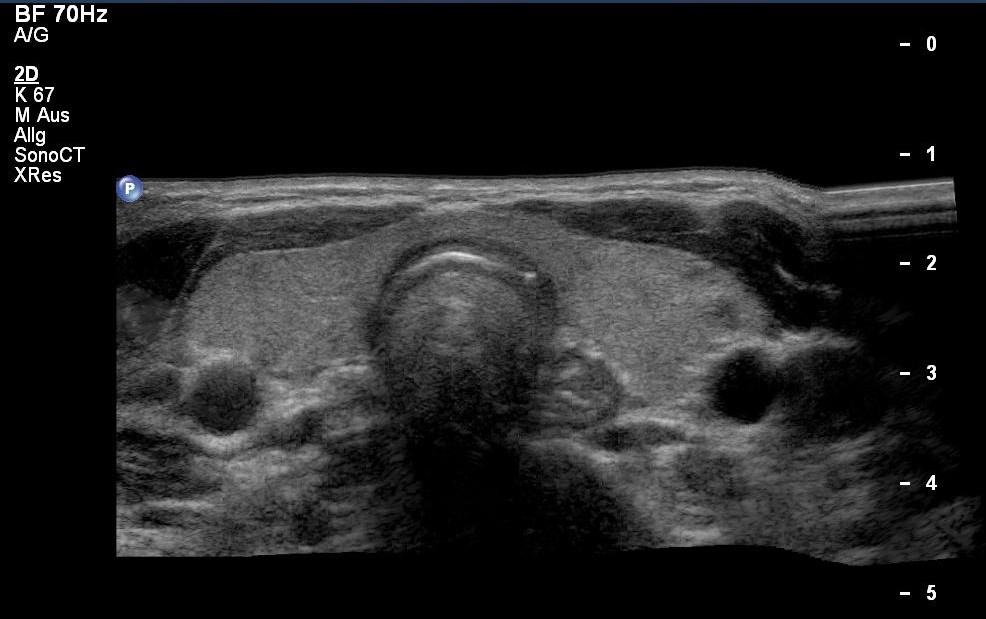
Prawidłowy wygląd tarczycy z górną częścią przełyku, obraz z badania USG (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).
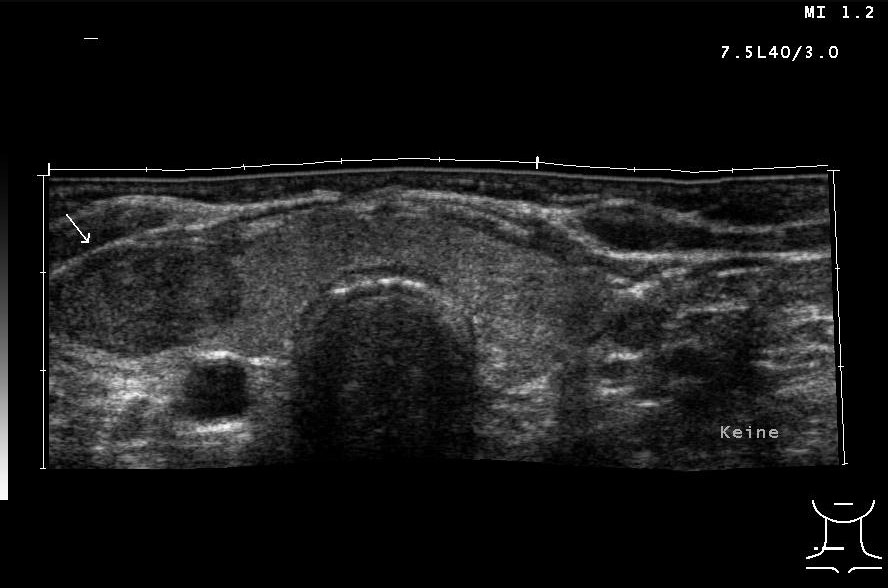
Pojedynczy guzek tarczycy po prawej stronie, obraz z badania USG (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).
Wole wieloguzkowe, obraz z badania USG, duży guzek w lewym płacie tarczycy (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).
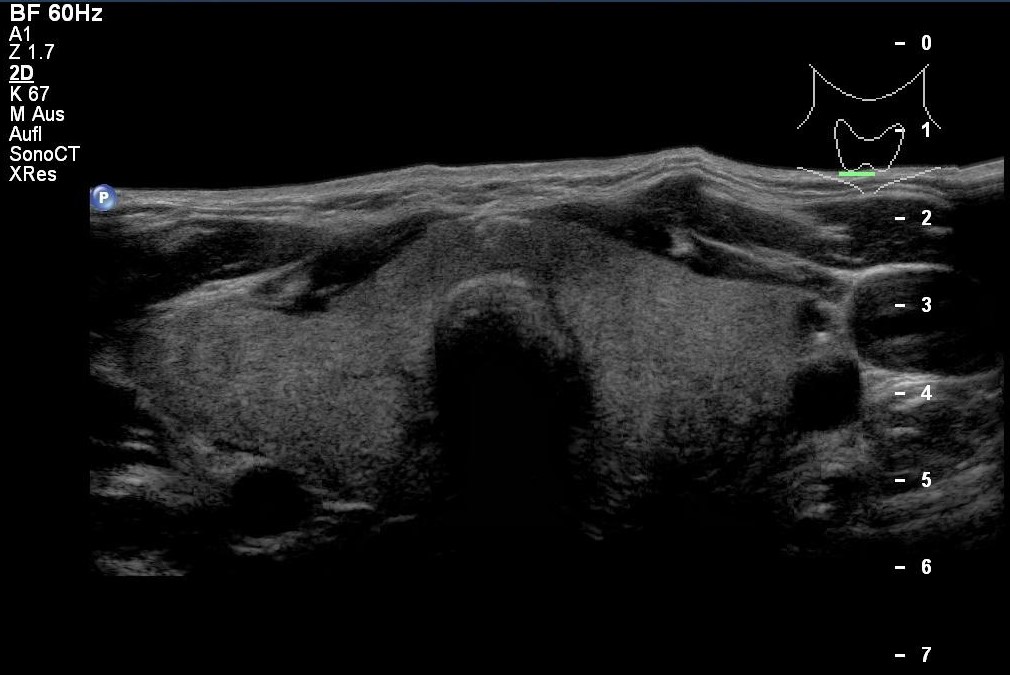
Rozlane wole, obraz z badania USG (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).

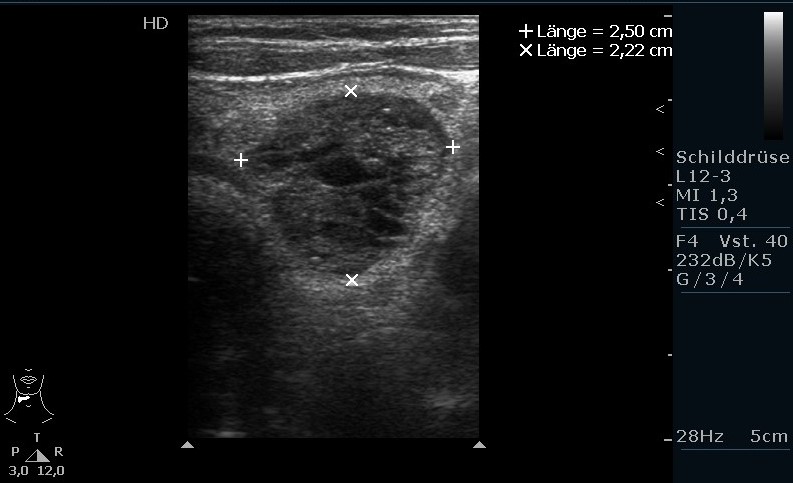
Rak tarczycy, obraz z badania USG: guzek o niskiej echogeniczności, brak objawu „halo”, mikrozwapnienia, niejednorodne (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).
Źródła
Wytyczne
- Ross D.S., Burch H.B., Cooper D.S., et al. American Thyroid Association guidelines for the diagnosis and management of hyperthyroidism and other causes of thyrotoxicosis, Stand 2016, www.pubmed.gov.
-
Borson-Chazot F, Buffet C, Decaussin-Petrucci M, et al. SFE-AFCE-SFMN 2022 consensus on the management of thyroid nodules: Synthesis and algorithms. Ann Endocrinol (Paris). 2022 Dec;83(6):440-453. doi: 10.1016/j.ando.2022.11.001.
Piśmiennictwo
- Recommended normative values for thyroid volume in children aged 6–15 years. World Health Organization & International Council for Control of Iodine Deficiency Disorders. Bull World Health Organ 1997; 75: 95-7, www.ncbi.nlm.nih.gov
- Cooper D.S.,.Doherty G.M., Haugen B.R., et al. American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer, Thyroid 2009, 19(11): 1167-214, pubmed.ncbi.nlm.nih.gov
- Führer D., Bockisch A., Schmid K.W. Euthyroid goiter with oder without nodules- diagnosis and treatment. Dtsch Arzteblatt Int 2012, 109(29-30): 506-16, www.aerzteblatt.de
- Knudsen N., Bulow I., Jørgensen T. et al. Goitre prevalence and thyroid abnormalities at ultrasonography: a comparative epidemiological study in two regions with slightly different iodine status. Clin Endocrinol (Oxf) 2000, 53: 479-85, PubMed
- Sherman S.I. Thyroid carcinoma. Lancet 2003, 361: 501-11, PubMed
- Stang MT, Carty SE. Recent developments in predicting thyroid malignancy, Curr Opin Oncol. 2009, 21(1): 11-7, pubmed.ncbi.nlm.nih.gov
- Jones M.K. Management of nodular thyroid disease (Editorial), BMJ 2001, 323: 293-4, PubMed
- Belfiore A., La Rosa G.L., La Porta G.A., Giuffrieda D., Milazzo G., Lupo L., et al. Cancer risk in patients with cold thyroid nodules: relevance of iodine intake, sex, age and multinodularity, Am J Med 1992, 93: 363-9, PubMed
- Jarząb B., Dedecjus M., Lewiński A. i wsp.: Diagnosis and treatment of thyroid cancer in adult patients – recommendations of Polish Scientific Societies and the National Oncological Strategy. aktualizacja: 2022. Endokrynol Pol 2022, 73: 173-239, journals.viamedica.pl
- Gittoes N.J., Miller M.R., Daykin J. et al. Upper airways obstruction in 153 consecutive patients presenting with thyroid enlargement. BMJ 1996, 312: 484, www.ncbi.nlm.nih.gov
- Rios A., Rodriguez J.M., Canteras M. et al. Surgical management of multinodular goiter with compression symptoms. Arch Surg 2005, 140: 49-53, PubMed
- Leuchter I., Becker M., Mickel R. et al. Horner's syndrome and thyroid neoplasms. ORL J Otorhinolaryngol Relat Spec 2002, 64: 49-52, PubMed
- Nygaard B., Knudsen J.H., Hegedus L. et al. Thyrotropin receptor antibodies and Graves' disease, a side-effect of 131I treatment in patients with nontoxic goiter. J Clin Endocrinol Metab 1997, 82: 2926-30, PubMed
- Weiss R.E., Lado-Abeal J. Thyroid nodules: diagnosis and therapy. Curr Opin Oncol. 2002, 14(1): 46-52, pubmed.ncbi.nlm.nih.gov
- Hegedus L. Thyroid ultrasound. Endocrinol Metab Clin North Am 2001, 30: 339-60, PubMed
- van der Molen A.J., Thomsen H.S., Morcos S.K. Effect of iodinated contrast media on thyroid function in adults, Eur Radiol 2004, 14: 902-7, PubMed
- El Hag I.A., Kollur S.M., Chiedozi L.C. The role of FNA in the initial management of thyroid lesions: 7–year experience in a district hospita, Cytopathology 2003, 14: 126-30, PubMed
- McCartney C.R., Stukenborg G.J. Decision analysis of discordant thyroid nodule biopsy guideline criteria. J Clin Endocrinol Metab 2008,; 93: 3037-44, PubMed
- Segev D.L., Clark D.P., Zeiger M.A. et al. Beyond the suspicious thyroid fine needle aspirate. A review. Acta Cytol 2003, 47: 709-22, PubMed
- Castro M.R., Gharib H. Thyroid fine–needle aspiration biopsy: progress, practise, and pitfalls. Endocr Pract 2003, 9: 128-36, PubMed
- Chow L.S., Gharib H., Goellner J.R. et al. Nondiagnostic thyroid fine-needle aspiration cytology: management dilemmas. Thyroid 2001, 11: 1147-51, PubMed
- Knox M.A. Thyroid nodules. Am Fam Physician 2013, 88: 193-6, American Family Physician
- Ross D.S., Burch H.B., Cooper D.S., et al. 2016 American Thyroid Association guidelines for the diagnosis and management of hyperthyroidism and other causes of thyrotoxicosis, Thyroid 2016, 26: 1343-421, pubmed.ncbi.nlm.nih.gov
Opracowanie
- Tomasz Tomasik (recenzent)
- Aleksandra Gilis-Januszewska (recenzent)
- Adam Windak (redaktor)
- Lino Witte (redaktor/recenzent)
- Hannes Blankenfeld (recenzent)
- Caroline Beier (redaktor/recenzent)
