Streszczenie
- Definicja: Ostre albo przewlekłe zapalenie gruczołów ślinowych.
- Epidemiologia: Raczej u starszych pacjentów, zapalenie wirusowe (świnka) u dzieci.
- Objawy: Obrzęk gruczołu ślinowego, ból, gorączka.
- Badanie fizykalne: Obrzęk gruczołu ślinowego przy palpacji; możliwy rumień, ropna wydzielina.
- Diagnostyka: Parametry stanu zapalnego, USG.
- Leczenie: Zachowawcze z użyciem leków przeciwzapalnych, antybiotyków w przypadku zakażeń bakteryjnych; w razie potrzeby interwencja chirurgiczna.
Informacje ogólne
Definicja
- Zapalenie gruczołów ślinowych, zarówno ostre w wyniku zakażeń bakteryjnych lub wirusowych, przewlekłe w wyniku kamicy, zwężenia lub procesów immunopatologicznych, jak i nawracające.1
- Najczęściej dotknięta jest ślinianka przyuszna (parotitis), a następnie podżuchwowa (sialoadenitis submandibularis) i podjęzykowa (sialoadenitis sublingualis).
- Zapalenia gruczołów ślinowych są dzielone na: zapalenia miąższu (sialadenitis) i zapalenie przewodów wyprowadzających (sialodochoitis).
Epidemiologia
- Częściej występuje u starszych lub bardzo młodych pacjentów.
- Świnka występuje obecnie rzadziej dzięki szczepieniom.
- Przewlekłe zapalenie ślinianek występuje częściej u dorosłych.
- Zespół Sjögrena występuje z częstością od 0,5–5% populacji, a u wielu osób dotkniętych chorobą występuje zajęcie gruczołów ślinowych.2
Patofizjologia
- Ślina jest złożoną mieszaniną wody, elektrolitów, enzymów i makrocząsteczek, które razem pełnią kilka ważnych funkcji:3
- nawilżanie błon śluzowych w celu ułatwienia przełykania i wspomagania trawienia4
- trawienie skrobi przez amylazę w ślinie
- modulacja smaku
- ochrona przed próchnicą
- obrona przed patogenami.
- Największymi gruczołami ślinowymi są:
- ślinianka przyuszna
- ślinianka podżuchwowa
- ślinianka podjęzykowa.
- Mniejsze ślinianki znajdują się w błonie śluzowej warg, języka, jamy ustnej i gardła.
Etiologia i patogeneza
Ostre zapalenie ślinianek
- Najczęściej dotyczy ślinianki podżuchwowej lub ślinianki przyusznej.
- Najczęściej wywołują je gronkowce lub paciorkowce, ale mogą też wystąpić inne bakterie
- Inne bakteryjne zakażenia: gruźlica, promienica (aktynomikoza), choroba kociego pazura.2
- Droga zakażenia najczęściej wstępująca od strony jamy ustnej, rzadziej krwiopochodna lub limfopochodna.5
- Czynnikami sprzyjającymi są zastój śliny spowodowany kamicą ślinianek lub zmniejszenie wydzielania śliny w przebiegu odwodnienia.1
- Patogenami wirusowymi mogą być: wirus Epsteina–Barr, wirus herpes HHV–6, wirus świnki lub CMV.6
- Świnka = nagminne zapalenie ślinianek (parotitis epidemica), jest typową chorobą zakaźną wieku dziecięcego.
- Dodatkowo może wystąpić wzrost temperatury ciała, zapalenie trzustki, jąder i jajników, a także zapalenie opon mózgowo–rdzeniowych oraz mózgu.2
- Również w przebiegu infekcji wirusem SARS–CoV–2 może wystąpić zapalenie ślinianek.
- Świnka = nagminne zapalenie ślinianek (parotitis epidemica), jest typową chorobą zakaźną wieku dziecięcego.
Przewlekłe zapalenie ślinianek
- W niektórych przypadkach ostre zapalenie ślinianek może przechodzić w przewlekłe zapalenie ślinianek.
- W zakażeniu HIV klasycznym objawem może być obustronne powiększenie ślinianek spowodowane naciekami limfatycznymi.1
- Jest to zwykle spowodowane niedrożnością przewodów ślinowych wywołaną przez kamienie ślinowe, zwężenia przewodów ślinowych, blizny, ciała obce lub zewnętrzny ucisk przez guz.3
- Istnieje przewlekłe stwardniejące zapalenie ślinianek (guz Küttnera) związane z IgG4.
- Choroba Mikulicza jest idiopatycznym, obustronnym, bezbolesnym powiększeniem gruczołów łzowych, przyusznic oraz ślinianek podżuchwowych.7
- Choroba jest zaliczana do chorób IgG4–zależnych.
- Choroba Mikulicza jest idiopatycznym, obustronnym, bezbolesnym powiększeniem gruczołów łzowych, przyusznic oraz ślinianek podżuchwowych.7
- Ponadto istnieją choroby autoimmunologiczne, takie jak zespół Sjögrena lub zespół Heerfordta, które mogą obejmować ślinianki.
- Napromienianie 131–I (radiojodem) może również prowadzić do przewlekłego zapalenia ślinianek.
Czynniki predysponujące
- Odwodnienie.
- Niedożywienie.
- Immunosupresja.
- Choroby przewlekłe takie jak cukrzyca, niedoczynność tarczycy, choroby nerek, HIV.
- Zespół Sjögrena.
- Przyjmowanie leków antycholinergicznych.
- Brak higieny jamy ustnej.
- Częste wymioty, na przykład w przebiegu takich chorób jak żarłoczność psychiczna (bulimia nervosa) lub jadłowstręt psychiczny (anorexia nervosa).
ICD–10
- K11 Choroby gruczołów ślinowych.
- K11.0 Zanik gruczołu ślinowego.
- K11.1 Przerost gruczołu ślinowego.
- K11.2 Zapalenie ślinianki.
- K11.3 Ropień gruczołu ślinowego.
- K11.4 Przetoka gruczołu ślinowego.
- K11.5 Kamica ślinianek.
- K11.6 Torbiel śluzowa.
- K11.7 Zaburzenia wydzielania śliny.
- K11.8 Inne choroby gruczołów ślinowych.
- K11.9 Choroby ślinianek, nieokreślone.
Diagnostyka
Kryteria diagnostyczne
- Wywiad lekarski.
- Badanie fizykalne.
- Wyniki badań laboratoryjnych i obrazowych.
- Choroby towarzyszące.
Diagnostyka różnicowa
- Kamica ślinianek.
- Świnka (nagminne zapalenie przyusznic).
- Zaburzenia autoimmunologiczne.
- Choroba węzłów chłonnych ślinianki przyusznej:1
- Guzy.
- Zwężenie przewodu wyprowadzającego.
- Ropnie.
- Sialoza
- niezapalne powiększenie gruczołów ślinowych w przebiegu schorzeń endokrynologicznych i metabolicznych, takich jak cukrzyca, marskość wątroby, alkoholizm, niedożywienie, awitaminozy, anoreksja, bulimia, okres pokwitania lub menopauza.1
Wywiad lekarski
- Ostre zapalenie ślinianek
- nagły obrzęk ślinianki, często jednostronny w przypadku zapalenia o etiologii bakteryjnej, zwykle obustronny w przypadku zapalenia o etiologii wirusowej
- nasilający się ból i obrzęk w czasie spożywania posiłków, możliwe wystąpienie szczękościsku, ból podczas żucia (salivary colic)
- gorączka.
- Przewlekłe zapalenie ślinianek
- nawracające obrzęki, często po jedzeniu
- wcześniejsze operacje lub urazy
- jeśli obecna jest ślina, zmiana konsystencji lub smaku
- często występuje suchość jamy ustnej (xerostomia)
- bruksizm.
Badanie fizykalne
- Ostre zapalenie ślinianek:
- objawy ogólne
- wrażliwa i obrzęknięta ślinianka przy palpacji
- tkliwość i rumień wokół ujścia przewodu wyprowadzającego ślinianki do jamy ustnej
- w przypadku infekcji bakteryjnej w przewodzie może pojawić się wypływ mlecznie zabarwionej śliny lub ropna wydzielina
- w przypadku infekcji wirusowej brak ropnej wydzieliny.
- Przewlekłe zapalenie ślinianek:
- gruczoł może być powiększony
- ocena śliny
- należy zbadać nerwy językowy (nervus lingualis) i twarzowy (nervus facialis).
Badania uzupełniające w praktyce lekarza rodzinnego
- W razie potrzeby parametry stanu zapalnego (morfologia krwi obwodowej, CRP, OB).
- Badanie USG.
Diagnostyka specjalistyczna (laryngolog)
- Badanie USG – pierwszy krok diagnostyczny.
- Posiew wydzieliny.
- Endoskopia przewodu ślinowego (sialoendoskopia).
- Tomografia komputerowa
- najczęstsze narzędzie do oceny złogów.5
- Sialografia (należy unikać w ostrej fazie).
- Scyntygrafia ślinianek może ocenić funkcję gruczołu ślinowego.
Wskazania do skierowania do specjalisty
- W przypadku konieczności pogłębienia diagnostyki.
- W przypadku niepowodzenia leczenia, nawracających dolegliwości lub konieczności leczenia zabiegowego.
Leczenie
Cele leczenia
- Wyeliminowanie zakażenia.
- Poprawa wydzielania śliny.
Ogólne informacje o leczeniu
- Antybiotyki w przypadku etiologii bakteryjnej.
- Należy wykluczyć mechaniczne przyczyny niedrożności: zwężenie, kamica przewodów, guz (obecnie coraz częściej rozpoznaje się łagodne nowotwory ślinianek).8
- Ewentualnie leczenie przyczynowe.
Zalecenia dla pacjentów
- Odpowiednia higiena jamy ustnej.
- Stymulacja produkcji śliny za pomocą odpowiedniego nawodnienia, stosowania słodyczy (bez cukru) lub gumy do żucia.9
- Chłodne okłady mają działanie odkażające i łagodzące ból.
- Ewentualnie masaż gruczołu.
Farmakoterapia
- Leczenie przeciwzapalne.
- Antybiotykoterapia w przypadku zakażenia o etiologii bakteryjnej
- Przed rozpoczęciem leczenia należy pobrać posiew.
- Najczęstsze szczepy powodujące ostre bakteryjne zapalenie ślinianki/ropień:8
- Staphylococcus aureus, Streptococcus viridans i inne paciorkowce, mikrobiota jamy ustnej (bakterie beztlenowe), Peptostreptococcus, bakterie z rodzaju Bacteroides spp.
- Leczenie empiryczne I rzutu:8
- kloksacylina 250–500 mg (do 1,0 g) co 6 godzin (dzieci 50–100 mg/kg m.c./dobę w dawkach podzielonych co 6 godzin)
- klindamycyna 300-450 mg co 6-8 godzin
- makrolidy (azytromycyna 500 mg co 24 godziny, klarytromycyna 500 mg co 12 godzin).
- Leczenie II rzutu:8
- amoksycylina z kwasem klawulanowym 500+125mg co 8 godzin lub 875+125mg co 12 godzin.
- Po uzyskaniu wyniku posiewu ewentualnie dostosowanie terapii na celowaną.
- Antybiotykoterapia powinna być stosowana przez 10 dni.
- W bardzo ciężkich przypadkach należy rozważyć terapię dożylną.
- Infekcje wirusowe leczy się wyłącznie objawowo.
- W niektórych przypadkach pomocne mogą być sterydy:
- Wszystkie zespoły IgG4–dodatnie bardzo dobrze odpowiadają na steroidy, a remisja występuje w 98% przypadków.10
Leczenie chirurgiczne
- W wyjątkowych przypadkach dochodzi do rozwoju ropnia.
- W takim przypadku bezwzględnie konieczna jest hospitalizacja celem nacięcia i irygacji (drenażu) jamy ropnia.8
Przewlekłe zapalenie ślinianek
- Przy pierwszym rozpoznaniu zapalenia ślinianki spowodowanego niedrożnością przewodów w pierwszej kolejności należy zastosować leczenie zachowawcze:
- substancje pobudzające wydzielanie śliny – sialagogi (np. pilokarpina, cewimelina, krystaliczna maltoza – stosowane np. w zespole Sjögrena11, nawilżanie, płukanie jamy ustnej, rozszerzanie brodawek, masaż gruczołów)
- leczenie przeciwzapalne lub ewentualnie antybiotykoterapia.
- Operacja oszczędzająca gruczoły obejmuje nacinanie przewodów, z rekonstrukcją lub bez, interwencyjną sialendoskopię lub pozaustrojową litotrypsję falą uderzeniową.
- Czasami konieczne jest całkowite usunięcie chorej ślinianki.
Powikłania
- Tworzenie się ropni w ostrych stanach zapalnych
- szczególnie duża tendencja u noworodków i niemowląt.1
- Powstawanie przetok.
- Przewlekłe zapalenie może spowodować bliznowacenie tkanki gruczołowej.
- W efekcie produkcja śliny może być trwale ograniczona.
- Po leczeniu operacyjnym może wystąpić porażenie mięśni twarzy w wyniku uszkodzenia nerwu twarzowego.
Zapobieganie
- Dobra higiena jamy ustnej.
- Odpowiednie leczenie zespołu Sjögrena.
- Szczepienie MMR wg aktualnego programu szczepień ochronnych, aby zapobiec śwince.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
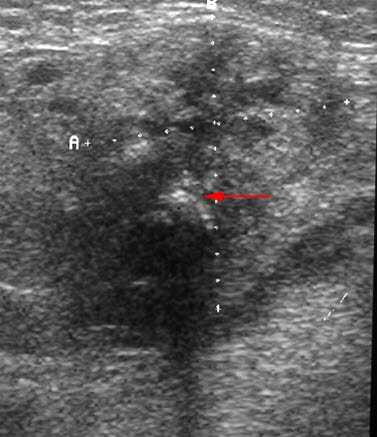
Badanie USG: przewlekłe zmiany zapalne w śliniance podżuchwowej z mikroprzerzutami i zwapnieniem (strzałka) powodującym cienie za nim.
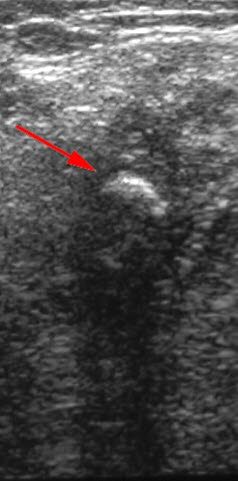
Badanie USG: kamień jest jasny (strzałka) i ma za sobą wyraźny ciemny cień.
Źródła
Piśmiennictwo
- Hassman-Poznańska E. Choroby gruczołów ślinowych. Pediatr Dypl. 2013, 17(5): 22-6, podyplomie.pl
- Łódzki Program Profilaktyki Nowotworów Głowy i Szyi. Choroby ślinianek. https://profilaktyka.umed.lodz.pl/choroby-slinianek/, dostęp: 24.10.2023, profilaktyka.umed.lodz.pl
- Wilson K.F., Meier J.D., Ward P.D. Salivary gland disorders, Am Fam Physician, 01.06.2014, 89(11): 882-8, PubMed
- Stenner M., Klussmann J.P. Current update on established and novel biomarkers in salivary gland carcinoma pathology and the molecular pathways involved, Eur Arch Otorhinolaryngol. 2009, 266(3): 333-41, www.ncbi.nlm.nih.gov
- Kopeć T., Wierzbicka M., Szyfter W. Nowe spojrzenie na klasyfikacje przewlekłego zapalenia dużych gruczołów ślinowych i algorytm postepowania [A proposal for the classification of chronic sialadenitis of the major salivary glands with current diagnostic and treatment schedule], Otolaryngol Pol. 2011, 65(3): 188-93, doi:10.1016/S0030-6657(11)70673-4, otolaryngologypl.com
- Barskey A.E., Juieng P., Whitaker B.L., et al. Viruses detected among sporadic cases of parotitis, United States, 20090-2011, J Infect Dis 2013, 208: 1979-86, www.ncbi.nlm.nih.gov
- Kamiński B. Mikulicz’s disease and Sjögren’s syndrome as the main autoimmune disorders involving salivary glands, Medical Studies/Studia Medyczne, 2020, 36(3): 211-8, doi:10.5114/ms.2020.99545, cms-pl.bonnierhealthcare.no
- Dzierżanowska-Fangrat, Katarzyna (red.). Przewodnik antybiotykoterapii 2023, wyd. 28. Bielsko-Biała: Alfa-Medica Press, 2023, alfamedica.pl
- Bozzato A., Hertel V., Bumm K., Iro H., Zenk J. Salivary simulation with ascorbic acid enhances sonographic diagnosis of obstructive sialadenitis, J Clin Ultrasound, 2009, 37(6): 329-32, www.ncbi.nlm.nih.gov
- Kleger A., Seufferlein T., Wagner M., Tannapfel A., Hoffmann T.K., Mayerle J.: IgG4-associated autoimmune diseases—polymorphous presentation complicates diagnosis and treatment, Dtsch Arztebl Int 2015, 112: 128-35, www.aerzteblatt.de
- Price E.J., Rauz S., Tappuni A.R., Sutcliffe N., Hackett K.L., Barone F.: The British Society for Rheumatology guideline for the management of adults withprimary Sjögren’s Syndrome, Rheumatology (Oxford), 2017, 56: 24-48, Google Scholar.
- Fisher J., Monette D.L., Patel K.R., Kelley B.P., Kennedy M. COVID-19 associated parotitis, Am J Emerg Med. 2021, 39: 254.e1-254.e3, doi:10.1016/j.ajem.2020.06.059, pubmed.ncbi.nlm.nih.gov
- Maegawa K., Nishioka H. COVID-19-associated parotitis and sublingual gland sialadenitis, BMJ Case Rep. 2022;15(12):e251730, 19.12.2019, doi:10.1136/bcr-2022-251730, pubmed.ncbi.nlm.nih.gov
- Geyer, Ferry, Harris Chronic sclerosing sialadenitis (Küttner tumor) is an IgG4-associated disease, Am J Surg Pathol, 2010 Feb, ;34(2): 202-10, www.ncbi.nlm.nih.gov
- Markowski J., Gierek T., Witkowska M., et al. Guz Küttnera (chronic sclerosing sialadenitis) - rzadka przyczyna powiększenia ślinianki podżuchwowej [Küttner's tumor (chronic sclerosing sialadenitis) - a rare cause of submandibular gland enlargement], Otolaryngol Pol. 2011, 65(4): 289-92, doi:10.1016/S0030-6657(11)70693-X, doi.org
- Narodowy Instytut Zdrowia Publicznego - Państwowy Instytut Badawczy. Program Szczepień Ochronnych w 2024 roku, dostęp: 14.04.2024, szczepienia.pzh.gov.pl
- Komunikat Głównego Inspektora Sanitarnego z dnia 27 października 2023 r. w sprawie Programu Szczepień Ochronnych na rok 2024, dostęp: 04.05.2024, dziennikmz.mz.gov.pl
Opracowanie
- Krzysztof Studziński (recenzent)
- Tomasz Tomasik (redaktor)
- Monika Lenz (recenzent/redaktor)
