Streszczenie
- Definicja:Tendinopatia powięzi podeszwowej u podstawy kości piętowej.
- Epidemiologia:Częste u biegaczy (chorobowość 5–17%), często u kobiet w wieku 40–60 lat.
- Objawy:Ból podeszwowej powierzchni pięty, szczególnie nasilony na początku aktywności.
- Badanie fizyklane:Bolesność palpacyjna przyśrodkowo na podeszwowej powierzchni pięty (okolica przyczepu powięzi podeszwowej).
- Diagnostyka:Wywiad lekarski i badanie fizykalne. Diagnostyka obrazowa tylko w przypadku braku poprawy po leczeniu zachowawczym.
- Leczenie:Leczenie zachowawcze, przede wszystkim rozciąganie mięśni łydki, prowadzi do ustąpienia objawów w ponad 90% przypadków.
Informacje ogólne
Definicja
- Ból podeszwowej powierzchni pięty.
- Tendinopatia przyczepu rozcięgna podeszwowego (powięzi podeszwowej) na podeszwowej przyśrodkowej powierzchni guzowatości kości piętowej.
- Często nieprawidłowo diagnozowane jako ostroga piętowa.
- W ostrodze piętowej widoczny w badaniach radiologicznych wyrostek kostny kości piętowej.
- Obecność, kształt i rozmiar ostrogi nie ma związku z tendinopatią powięzi podeszwowej.
Epidemiologia
- Jest najczęstszą przyczyną bólu pięty zgłaszanego w gabinecie lekarskim.
- Chorobowość u biegaczy na poziomie 5,2–17,5%.1
- Schorzenie występuje u osób z każdej grupy wiekowej, często u kobiet w wieku 40–60 lat.
- U kobiet występuje 2–krotnie częściej niż u mężczyzn.2
Anatomia kliniczna rozcięgna podeszwowego
- Budowa:
- wielowarstwowa, włóknista blaszka ścięgnista składająca się z 3 części: przyśrodkowej, środkowej i bocznej.3
- Przebieg:
- od kości piętowej do torebek stawowych stawów śródstopno–paliczkowych.
- Funkcje:
- bierne usztywnienie sklepienia podłużnego stopy
- amortyzacja uderzeń
- początkowy odcinek i przyczep mięśni krótkich stopy.
Etiologia i patogeneza
- Choroba wieloczynnikowa.4
- Najczęściej reakcja na mechaniczne przeciążenie powodujące powtarzające się mikrourazy.5
- Powtarzalne naprężenie blaszki ścięgnistej prowadzi do przewlekłej degeneracji włókien.
- U niewielkiej części pacjentów przyczyną jest choroba reumatyczna związana z obecnością HLA–B27.
Czynniki predysponujące
- W badaniu na 245 pacjentach z tendinopatią rozcięgna podeszwowego stwierdzono zwiększone napięcie mięśni łydki w 83% przypadków.6
- Zakres zgięcia grzbietowego stopy ≤0 stopni w stawie skokowym zwiększa ryzyko wystąpienia tendinopatii 23–krotnie w porównaniu do możliwości zgięcia grzbietowego >10 stopni.4
- Praca zawodowa związana z pozycją stojącą lub chodzeniem.4
- Nadwaga7
- BMI >27 zwiększa ryzyko 3,7–krotnie.8
- Stopa wydrążona, koślawość lub płaskostopie.9
- Aktywność fizyczna związana z bieganiem i skakaniem.10
- Różnica w długości kończyn dolnych.
- Obecny antygen zgodności tkankowej HLA–B27.
ICD–10
- M72.2 Włóknikowatość rozcięgna podeszwowego.
Diagnostyka
Kryteria diagnostyczne
- Ustalenie rozpoznania jest możliwe na podstawie wywiadu i badania fizykalnego.11
- Diagnostyka obrazowa jest zalecana tylko w przypadku dolegliwości opornych na leczenie zachowawcze.12
Diagnostyka różnicowa
- Podeszwowa ostroga piętowa.
- Złamanie przeciążeniowe kości piętowej (ból w części bocznej i przyśrodkowej powierzchni pięty).13
- Konflikt tylny stawu skokowego.
- Zapalenie ścięgien mięśnia zginacza długiego palucha (tendinitis m. flexor hallucis longus).
- Zespół cieśni stępu.
- Choroba Haglunda i Severa (apophysitis calcanei)
- zmiany przeciążeniowe w okolicy przyczepu ścięgna Achillesa w obrębie chrząstki wzrostowej.
- Tendinopatia ścięgna Achillesa (powyżej kości piętowej).
- Nowotwór.
- Nerwiak
- Ból pięty spowodowany nerwiakiem gałęzi piętowych przyśrodkowych nerwu piszczelowego występuje rzadko, ale objawy mogą przypominać objawy tendinopatii powięzi podeszwowej.14
- Czasami w podeszwie stopy wyczuwalny jest bolesny guzek.
- Jeśli leczenie zachowawcze tendinopatii powięzi podeszwowej nie prowadzi do złagodzenia objawów, należy rozważyć nerwiaka.
Wywiad lekarski
- Narastający ból w okolicy pięty:
- przyśrodkowo na podeszwowej powierzchni kości piętowej
- początkowo tylko przy obciążeniu, w dalszym przebiegu również w spoczynku
- możliwe promieniowanie do przedniej części stopy.
- Ból zwykle jest najsilniejszy rano, a w ciągu dnia mniej nasilony.
- Największe nasilenie bólu przy pierwszych krokach po wstaniu z łóżka.
- U niektórych pacjentów ból łagodzi chodzenie na palcach.
- U wielu pacjentów można stwierdzić następujące czynniki ryzyka w wywiadzie:
- zwiększona w ostatnim czasie intensywność treningu
- zmiana obuwia
- trening odbywany na twardym podłożu.
Badanie fizykalne
- Bolesność palpacyjna podeszwowej powierzchni stopy, w przyśrodkowym obszarze kości piętowej.
- Nasilenie bólu przy zgięciu grzbietowym palców w stawach śródstopno–paliczkowych przy ustabilizowanym stawie skokowym (efekt windlass).
- Dodatni wynik testu ma swoistość 100% i czułość 32% w rozpoznaniu tendinopatii.15
- W przypadku badalnego uszkodzenia w podeszwie stopy z miejscowym obrzękiem, podejrzewa się zerwanie powięzi podeszwowej.
Diagnostyka specjalistyczna
- Dodatkowe badania w większości przypadków nie są konieczne. Jeśli istnieją wątpliwości co do rozpoznania, wskazane może być wykonanie diagnostyki obrazowej.
- RM lub ultrasonografia
- Stwierdzenie w USG pogrubienia powięzi podeszwowej (>4 mm) z obrzękiem tkanek otaczających.
- Nieprawidłowy obraz RM może wystąpić również u pacjentów bezobjawowych.16
- Badanie rentgenowskie
- Nie ma odpowiedniej czułości ani swoistości, ale może być stosowane w celu wykluczenia innych chorób.17
- Można na jego podstawie rozpoznać np. złamanie zmęczeniowe.
- Ostrogi piętowe często występują u osób, które nie chorują na tendinopatię powięzi podeszwowej, a wielu pacjentów z tendinopatią powięzi podeszwowej nie występuje ostroga piętowa.
- Nie ma odpowiedniej czułości ani swoistości, ale może być stosowane w celu wykluczenia innych chorób.17
Wskazania do skierowania do specjalisty
- Skierowanie do specjalisty jest rzadko konieczne.
- W przewlekłych przypadkach opcją leczenia może być zabieg chirurgiczny.
Leczenie
Cele leczenia
- Zmniejszenie dolegliwości.
- Ograniczenie stanu zapalnego i zapobieganie występowaniu objawów w przyszłości.
Ogólne informacje o leczeniu
- Z reguły wdrażane jest leczenie zachowawcze.18
- Wskutek leczenia zachowawczego, u 90–95% pacjentów objawy ustępują całkowicie lub możliwe jest wystarczające zmniejszenie bólu.
- Zalecane jest stosowanie różnych zachowawczych metod leczenia.2
- Zwiększone napięcie mięśnia łydki/ścięgna Achillesa jest najistotniejszym czynnikiem ryzyka rozwoju tendinopatii powięzi podeszwowej.4
Środki doraźne
- Przez pierwsze 6 tygodni regularne, zimne okłady.
- Najlepiej po ćwiczeniach rozciągających i wzmacniających.2
- Odciążenie stopy.
- NLPZ
- Brak znaczącego zmniejszenia bólu i poprawy czynnościowej w dalszym przebiegu, ale przydatne w ostrej fazie.20
Leczenie zachowawcze
- Zmniejszenie masy ciała u pacjentów z podwyższonym BMI.7
- Wkładki odciążające sklepienie stopy
- Redukcja bólu i poprawa czynnościowa.21
- Aplikacja taśmy kinezjologicznej (kinesiotaping)
- Więcej informacji można znaleźć w artykule Taśmy kinezjologiczne.
- Ekscentryczne ćwiczenia rozciągające i wzmacniające mięśnie łydki/ścięgno Achillesa7
- Np. przednią część stopy należy ustawić na stopniu, stanąć na palcach, a następnie powoli opuścić piętę tak daleko, jak to możliwe, poniżej poziomu stopnia.
- Ćwiczenia rozciągające powięź podeszwową22
- Np. stopę należy położyć na piłeczce golfowej i przetoczyć ją w górę i w dół powięzi podeszwowej.
- Wzmocnienie wewnętrznych mięśni stopy23
- Np. podnoszenie ręcznika lub monet palcami stóp.
- Mięśniowo–powięziowa terapia punktów spustowych mięśni brzuchatego łydki (musculus gastrocnemius) i płaszczkowatego (musculus soleus).24
- Orteza zakładana na noc utrzymująca stopę w zgięciu grzbietowym
- Skuteczność została udowodniona, ale wielu pacjentów skarży się na dyskomfort powodowany przez ortezę podczas snu.21
- Terapia falą uderzeniową
- Mniej skuteczna niż ćwiczenia rozciągające w zakresie zmniejszania dolegliwości bólowych.25
- Ze względu na niewielkie ryzyko działań niepożądanych jest zalecana, jeśli inne metody leczenia zachowawczego zawiodą.
- Radioterapia w niskich dawkach
- Dawka napromieniania różni się między schematami (najczęściej 3 Gy w 6 frakcjach lub 6 Gy w 6 frakcjach).
- W porównaniu do iniekcji z kortyzonu obserwowano lepszy efekt w zakresie zmniejszania bólu.26
- Dawka napromieniania różni się między schematami (najczęściej 3 Gy w 6 frakcjach lub 6 Gy w 6 frakcjach).
- Terapia ultradźwiękami
- Porównanie zastosowania samych ćwiczeń rozciągających z jednoczesnym stosowaniem ćwiczeń i terapii ultradźwiękami nie wykazało różnic w skuteczności leczenia.27
- Glikokortykosteroidy
- Nieznaczne zmniejszenie dolegliwości bólowych, skuteczność ograniczona czasowo.28
- Ryzyko zerwania powięzi podeszwowej lub zaniku poduszki tłuszczowej.
- Na początkowym etapie leczenia należy preferować metody leczenia wiążące się z niższym ryzykiem działań niepożądanych.
Inne metody
- Ze względu na brak wystarczającej ilości danych, obecnie nie można jednoznacznie ocenić takich metod jak:
- igłowanie
- iniekcje z toksyną botulinową
- iniekcje z osoczem bogatopłytkowym (koncentraty płytek krwi)
- 1 z metaanaliz wykazała lepszy efekt w porównaniu z iniekcjami kortyzonu.29
Leczenie chirurgiczne
- Wskazane w przypadku dolegliwości opornych na leczenie zachowawcze stosowane przez 6–12 miesięcy.
- Metoda z wyboru: fasciotomia
- Metoda alternatywna: nacięcie powięzi mięśnia brzuchatego łydki (musculus gastrocnemius)
- Pośrednie odciążenie powięzi podeszwowej.
- W niewielkim badaniu (n = 21) u 81% pacjentów nastąpiła poprawa dolegliwości bólowych po 1 roku.31
- Połączenie obu metod jest obecnie przedmiotem badań.
Zalecenia dla pacjentów
- Odciążenie kończyny.
- Zimne okłady.
- Zmniejszenie masy ciała w przypadku nadwagi.
- Miękka podkładka stosowana podczas aktywności w pozycji stojącej.
- Odpowiednie obuwie:
- wkładki wspierające sklepienie stopy
- w razie potrzeby podwyższenie oparcia pięty
- w razie potrzeby obuwie ze specjalną podeszwą.
- Zalecenia dotyczące aktywności fizycznej:
- unikanie długotrwałego biegania lub chodzenia po twardych nawierzchniach
- 2 pary butów do biegania noszone na zmianę
- materiał amortyzujący w podeszwie buta ma więcej czasu na regenerację
- rozciąganie rozcięgna podeszwowego i mięśni podudzia.
Przebieg, powikłania i rokowanie
Przebieg
- Choroba ma charakter samoograniczający i ustępuje u ponad 90% pacjentów po leczeniu zachowawczym.2
- W przypadku objawów opornych na leczenie, 70–90% pacjentów można pomóc wykonując zabieg chirurgiczny.2
Powikłania
- Wzrost masy ciała w wyniku unieruchomienia.
- Przewlekły ból.
- Spłaszczenie sklepienia stopy.
- Zerwanie powięzi podeszwowej.
Rokowanie
- Bardzo dobrze poddaje się leczeniu zachowawczemu.
Informacje dla pacjentów
Edukacja pacjenta
- Z reguły choroba ma charakter samoograniczający.
- U większości pacjentów znaczna poprawa następuje w ciągu jednego roku.
- Pacjentów należy informować o możliwościach samoleczenia i profilaktyki.
Materiały edukacyjne dla pacjentów
Ilustracje
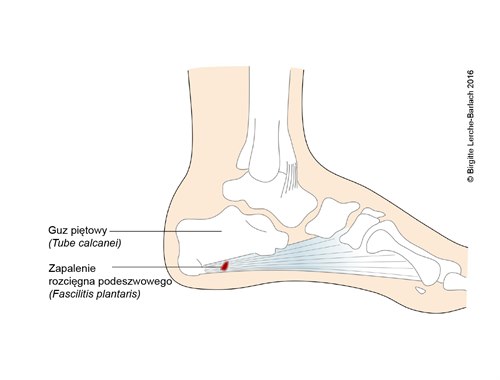
Rozcięgno podeszwowe, widok z boku
Źródła
Piśmiennictwo
- Dias Lopes A., Hespanhol L.C.J., Yeung S.S., et al. What are the Main Running-Related Musculoskeletal Injuries? A Systematic Review, Sports Med 2012, 42(10): 891-905, www.ncbi.nlm.nih.gov
- Young C.C. Plantar Fasciitis, Medscape, aktualizacja: 22.01.2019, emedicine.medscape.com
- Aldridge T. Diagnosing heel pain in adults, Am Fam Physician 2004, 70: 332-8, American Family Physician
- Riddle D.L., Pulisic M., Pidcoe P., Johnson R.E. Risk factors for plantar fasciitis: a matched case-control study, J Bone Joint Surg Am 2003, 85: 872-7, PubMed
- Lemont H., Ammirati K.M., Usen N. Plantar fasciitis: a degenerative process (fasciosis) without inflammation, J Am Podiatr Med Assoc 2003, 93: 234-7, PubMed
- Patel A., DiGiovanni B. Association between plantar fasciitis and isolated contracture of the gastrocnemius, Foot Ankle Int 2011, 32(1): 5-8, www.ncbi.nlm.nih.gov
- Rano J.A., Fallat L.M., Savoy-Moore R.T. Correlation of heel pain with body mass index and other characteristics of heel pain, J Foot Ankle Surg 2001, 40: 351-6, PubMed
- van Leeuwen K.D., Rogers J., Winzenberg T., et al. Higher body mass index is associated with plantar fasciopathy/'plantar fasciitis': systematic review and meta-analysis of various clinical and imaging risk factors, Br J Sports Med 2016, 50(16): 972-81, www.ncbi.nlm.nih.gov
- Pohl M.B., Hamill J., Davis I.S. Biomechanical and anatomic factors associated with a history of plantar fasciitis in female runners, Clin J Sport Med 2009, 19(5): 372-6, www.ncbi.nlm.nih.gov
- Taunton J.E., Ryan M.B., Clement D.B., McKenzie D.C., Lloyd-Smith D.R., Zumbo B.D. A retrospective case-control analysis of 2002 running injuries, Br J Sports Med 2002, 36: 95-101, British Journal of Sports Medicine
- Alazzawi S., Sukeik M., King D., et al. Foot and ankle history and clinical examination: A guide to everyday practice, World J Orthop 2017, 8(1): 21-9, www.ncbi.nlm.nih.gov
- Schneider H.P., Baca J.M., Carpenter B.B., et al. American College of Foot and Ankle Surgeons Clinical Consensus Statement: Diagnosis and Treatment of Adult Acquired Infracalcaneal Heel Pain, J Foot Ankle Surg 2018, 57(2): 370-81, www.ncbi.nlm.nih.gov
- Davison M.J., David-West S.K., Duncan R. Careful assessment the key to diagnosing adolescent heel pain, The Practitioner 2016, 260 (1793): 30-2, Tłum. pol. Kuźnik-Buziewicz A., kons. Sułko J. Dokładne badanie kluczem do diagnozowania bólu pięty w okresie dojrzewania. Ból pięty – najczęstsze przyczyny, ocena kliniczna, wskazania do konsultacji, Medycyna Praktyczna - Medycyna Rodzinna, dostęp: 7.02.2024, www.mp.pl
- Davidson M.R., Copoloff J.A. Neuromas of the heel, Clin Podiatr Med Surg 1990, 7: 271-88, PubMed
- Trojian T., Tucker A.K. Plantar fasciitis, Am Fam Phys 2019, 99 (12): 744-50, Tłum. pol. Olszowska E, kons. Chomicki-Bindas P. Zapalenie rozcięgna podeszwowego, Medycyna Praktyczna - Medycyna Rodzinna, dostęp: 6.03.2024, www.mp.pl
- Ehrmann C., Maier M., Mengiardi B., et al. Calcaneal attachment of the plantar fascia: MR findings in asymptomatic volunteers. Radiology 2014, 272(3): 807-14, www.ncbi.nlm.nih.gov
- Ahn J.M., El-Khoury G. Radiologic evaluation of chronic foot pain, Am Fam Physician 2007, 76: 975-83, American Family Physician
- Goff J.D,. Crawford R. Diagnosis and treatment of plantar fasciitis, Am Fam Physician 2011, 84: 676-82, American Family Physician
- Atkins D., Crawford F., Edwards J., et al. A systematic review of treatments for the painful heel, Rheumatology 1999, 38: 968-73, Rheumatology
- Donley B.G., Moore T., Sferra J., et al. The efficacy of oral nonsteroidal anti-inflammatory medication (NSAID) in the treatment of plantar fasciitis: a randomized, prospective, placebo-controlled study, Foot Ankle Int 2007, 28(1): 20-3, www.ncbi.nlm.nih.gov
- Lee S.Y., McKeon P., Hertel J. Does the use of orthoses improve self-reported pain and function measures in patients with plantar fasciitis? A meta-analysis, Phys Ther Sport 2009, 10: 12-8, PubMed
- Hyland M.R., Webber-Gaffney A., Cohen L., Lichtman P.T. Randomized controlled trial of calcaneal taping, sham taping, and plantar fascia stretching for the short-term management of plantar heel pain, J Orthop Sports Phys Ther 2006, 36: 364-71, PubMed
- Young C.C., Rutherford D.S., Niedfeldt M.T. Treatment of plantar fasciitis, American Family Physician 2001, 63(3): 467-74, europepmc.org
- Renan-Ordine R., Alburquerque-Sendin F., de Souza D.P., et al. Effectiveness of myofascial trigger point manual therapy combined with a self-stretching protocol for the management of plantar heel pain: a randomized controlled trial, J Orthop Sports Phys Ther 2011, 41: 43-50, PubMed
- Rompe J.D., Cacchio A., Weil L Jr, et al. Plantar fascia-specific stretching versus radial shock-wave therapy as initial treatment of plantar fasciopathy, J Bone Joint Surg Am 2010, 92(15): 2514-22, www.ncbi.nlm.nih.gov
- Canyilmaz E., Canyilmaz F., Aynaci O., et al. Prospective Randomized Comparison of the Effectiveness of Radiation Therapy and Local Steroid Injection for the Treatment of Plantar Fasciitis, Int J Radiat Oncol Biol Phys 2015, 92(3): 659-66, www.ncbi.nlm.nih.gov
- Katzap Y., Haidukov M., Berland O.M., et al. Additive Effect of Therapeutic Ultrasound in the Treatment of Plantar Fasciitis: A Randomized Controlled Trial, J Orthop Sports Phys Ther 2018, 48(11): 847-55, www.ncbi.nlm.nih.gov
- David J.A., Sankarapandian V., Christopher R.H., et al. Injected corticosteroids for treating plantar heel pain in adults, Cochrane Systematic Review 2017, www.cochranelibrary.com
- Huang K., Giddins G., Wu L.D. Platelet-Rich Plasma Versus Corticosteroid Injections in the Management of Elbow Epicondylitis and Plantar Fasciitis: An Updated Systematic Review and Meta-analysis, Am J Sports Med. 2019, PMID: 31821010, pubmed.ncbi.nlm.nih.gov
- Bazaz R., Ferkel R.D. Results of endoscopic plantar fascia release, Foot & Ankle Int 2007, 28(5): 549-56, journals.sagepub.com
- Abbassian A., Kohls-Gatzoulis J., Solan M.C. Proximal medial gastrocnemius release in the treatment of recalcitrant plantar fasciitis, Foot Ankle Int 2012, 33(1): 14-9, www.ncbi.nlm.nih.gov
- Buchbinder R. Plantar fasciitis, N Engl J Med 2004, 350: 2159-66, PubMed
- Ahmad J., Karim A., Daniel J.N. Relationship and Classification of Plantar Heel Spurs in Patients With Plantar Fasciitis, Foot Ankle Int 2016, 37(9): 994-1000, www.ncbi.nlm.nih.gov
- Kirkpatrick J., Yassaie O., Mirjalili S.A. The plantar calcaneal spur: a review of anatomy, histology, etiology and key associations, J Anat 2017, 230(6): 743-51, www.ncbi.nlm.nih.gov
- Pfeffer G., Bacchetti P., Deland J., et al. Comparison of custom and prefabricated orthoses in the initial treatment of proximal plantar fasciitis, Foot Ankle Int 1999, 20: 214-21, PubMed
- Martin J.E., Hosch J.C., Goforth W.P., Murff R.T., Lynch D.M., Odom RD. Mechanical treatment of plantar fasciitis. A prospective study, J Am Podiatr Med Assoc 2001, 91: 55-62, PubMed
- Karabay N., Toros T., Hurel C. Ultrasonographic evaluation in plantar fasciitis, J Foot Ankle Surg 2007, 46: 442-6, PubMed
- McMillan A.M., Landorf K.B., Barrett J.T., Menz H.B., Bird A.R. Diagnostic imaging for chronic plantar heel pain: a systematic review and meta-analysis, J Foot Ankle Res 2009, 2: 32, PubMed
- Martin J.E., Hosch J.C., Goforth W.P., Murff R.T., Lunch D.M., Odom R.D. Mechanical treatment of plantar fasciitis: A prospective study, J Am Podiatr Med Assoc 2001, 91: 55-62, PubMed
- Roos E., Engström M., Söderberg B. Foot orthoses for the treatment of plantar fasciitis, Foot Ankle Int 2006, 27: 606-11, PubMed
- Hajtmanová E., Kinclová I., Kostková L., et al. [Low-dose radiotherapy in the treatment of plantar fasciitis], Klin Onkol 2010, 23(2): 104-10, www.ncbi.nlm.nih.gov
- Pluta E., Ciepiela M., Patla A., et al. Evaluating the Efficacy of Low Dose Radiotherapy in the Treatment of Painful, Benign Musculoskeletal Conditions, Med Rehabil 2022, 26(4): 4-10, dostęp: 9.03.2024, DOI: 10.5604/01.3001.0016.1441, DOI
Opracowanie
- Aleksandra Danieluk (recenzent)
- Sławomir Chlabicz (redaktor)
- Lino Witte (recenzent/redaktor)
