Co to jest łuszczycowe zapalenie stawów?
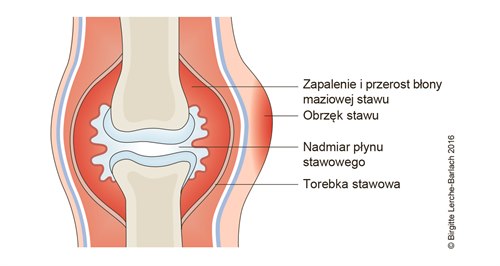
Definicja
Łuszczycowe zapalenie stawów to stan obejmujący reumatoidalne zapalenie stawów, który występuje u osób z chorobą skóry łuszczycą.
Łuszczycowe zapalenie stawów zwykle rozwija się powoli, powodując opuchliznę, zwiększoną tkliwość i ograniczoną ruchomość chorych stawów. U większości osób cierpiących na tą jednostkę chorobową (80%) rozpoznano już łuszczycę, u 10–20% choroba skóry występuje po zapaleniu stawów lub w tym samym czasie. U pacjentów, u których po raz pierwszy rozwinęła się choroba skóry, łuszczycowe zapalenie stawów zwykle pojawia się ok. 10 lat po wystąpieniu pierwszych objawów łuszczycy.
Objawy
Łuszczycowe zapalenie stawów zwykle rozwija się przez wiele lat, objawiając się bólami stawów, opuchlizną, tkliwością i ograniczeniem ruchu w chorych stawach. Ponadto może wystąpić ból w punktach przyczepu ścięgien i więzadeł dłoni i stóp, a także kręgosłupa. Zazwyczaj zapalenie stawów nie występuje symetrycznie, jak w przypadku reumatoidalnego zapalenia stawów. Często występuje również zapalenie dystalnych stawów palców, co jest nietypowe przy zapaleniu stawów.
Wiele osób z łuszczycowym zapaleniem stawów ma jedynie łagodne objawy, ale niektóre cierpią tak bardzo, że ich jakość życia jest obniżona. U około 20% osób dotkniętych tą chorobą rozwijają się zaburzenia czynnościowe powiązane z ograniczoną ruchomością stawów. Często występuje stan zapalny całych palców u ręki lub stopy. Nawet 30% pacjentów cierpi na taki stan zapalny, który jest popularnie nazywany „palcami kiełbaskowatymi”.
Inne objawy łuszczycowego zapalenia stawów to na przykład zmiany w obrębie paznokci (m.in. plamy na paznokciach), wysypka skórna, choroby zapalne oczu, bóle pięty (zapalenie przyczepu ścięgna) i dolegliwości jelitowe.
Przyczyny
Na rozwój łuszczycowego zapalenia stawów wpływa wiele różnych czynników. Uważa się, że do powstania stanu zapalnego przyczynia się układ immunologiczny organizmu. Łuszczycowe zapalenie stawów jest zatem klasyfikowane jako zaburzenie autoimmunologiczne. Choroba jest prawdopodobnie spowodowana zarówno predyspozycjami dziedzicznymi (genetycznymi), jak również czynnikami środowiskowymi i immunologicznymi. Choroba może być także wywołana zakażeniem, urazem lub mechanicznym obciążeniem stawów, np. podczas ciężkiej pracy fizycznej.
Przebieg choroby może się znacznie różnić i istnieją różne formy łuszczycowego zapalenia stawów. Różnią się one między innymi tym, których stawów dotyka choroba.
Częstość występowania
Łuszczycowe zapalenie stawów występuje równie często u mężczyzn, jak i u kobiet. 1–2% populacji cierpi na łuszczycę, z czego u 30% rozwija się łuszczycowe zapalenie stawów. Choroba zwykle rozpoczyna się między 30. a 55. rokiem życia.
Badania dodatkowe
- Nie istnieją specyficzne testy diagnostyczne stwierdzające łuszczycowe zapalenie stawów.
- Podczas badania lekarskiego zwraca się uwagę na typowe wzorce zmian stawów, które występują przy tej jednostce chorobowej.
- Ważne jest, aby poinformować lekarza, jeśli ma lub miał(a) Pan(i) zmiany skórne, które można przypisać łuszczycy.
- Typowe dla zapalenia stawów przy łuszczycy jest to, że badania krwi nie wykazują żadnych specyficznych zmian. Markery stanu zapalnego, takie jak OB i CRP, mogą dostarczyć informacji na temat stopnia nasilenia stanu zapalnego.
- Zdjęcia rentgenowskie zmienionych chorobowo stawów mogą dostarczyć typowych wyników, ale nie zawsze można je wykorzystać do rozpoznania choroby.
- We wczesnych stadiach zmiany zapalne stawów i ścięgien mogą być widoczne w badaniu ultrasonograficznym.
- W razie potrzeby w celu uzyskania dodatkowych informacji można wykonać badanie rezonansu magnetycznego (MRI).
Leczenie
- Celem leczenia jest złagodzenie bólu i innych dolegliwości, zmniejszenie aktywności choroby oraz zachowanie jak najlepszej sprawności funkcjonalnej i jakości życia.
- Zwykle istnieje pewna korelacja między aktywnością choroby skóry a zaburzeniem stawów, a skuteczne leczenie jednej z tych chorób będzie miało również korzystny wpływ na drugą.
Leki
- Lekami pierwszego wyboru są NLPZ (niesteroidowe leki przeciwzapalne). Zapewniają one złagodzenie bólu i mają działanie przeciwzapalne. Leczenie z wykorzystaniem NLPZ może być prowadzone pod opieką lekarza rodzinnego.
- Ponadto można rozważyć wstrzyknięcia kortyzonu do zmienionych chorobowo stawów.
- Jeśli NLPZ nie przynoszą zadowalającego efektu, stosuje się inne leki podstawowe - leki modyfikujące przebiego choroby (LMPCh), takie jak metotreksat lub leki immunosupresyjne.
- W przypadku niewystarczającego ustąpienia dyskomfortu można ostatecznie zastosować tak zwane leki biologiczne (np. inhibitory TNF- alfa).
- Leki te powinny być przepisywane wyłącznie przez specjalistów w dziedzinie reumatologii. Dlatego zaleca się, aby pacjenci z łuszczycowym zapaleniem stawów zgłaszali się do specjalisty na wczesnym etapie choroby.
- Zalecane są również regularne badania kontrolne.
- W rzadkich przypadkach konieczne może być leczenie operacyjne.
Rokowanie
Łuszczycowe zapalenie stawów jest trwającą całe życie, nawracającą chorobą. Nasilenie może zmieniać się w czasie. W wielu przypadkach łuszczycowe zapalenie stawów ma łagodny przebieg, który nie musi wiązać się z poważnymi zmianami dotyczącymi pracy lub życia społecznego. Jednak zdarzają się także ciężkie przypadki zapalenia stawów z przewlekłym dyskomfortem i zniszczeniem stawów, które mogą prowadzić do obniżenia jakości życia i ograniczeń funkcjonalnych.
Dodatkowe informacje
- Łuszczyca
- Łuszczyca — informacje dla personelu medycznego
- Łuszczycowe zapalenie stawów — informacje dla lekarzy
Autor
- Martina Bujard, dziennikarz naukowy, Wiesbaden
- Magda Łabęcka, lekarz, Kraków (edytor)
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Łuszczycowe zapalenie stawów (ŁZS). References are shown below.
- Wilson F.C., Icen M., Crowson C.S., et al. Incidence and clinical predictors of psoriatic arthritis in patients with psoriasis: a population-based study, Arthritis Rheum 2009, 61: 233-9, pmid:19177544, PubMed
- Boehncke W.H., Friedrich M., Kaltwasser J.P., et al. Psoriatic arthritis – an interdisciplinary challenge, Dtsch Arztebl 2006, 103(21): 1455-61, www.aerzteblatt.de
- Kucharz E., Szechiński J., Goncarz G., "Łuszczycowe zapalenie stawów" w Gajewski P. (red) Interna Szczeklika, Kraków: Medycyna Praktyczna 2023, www.mp.pl
- Taylor W., Gladman D., Helliwell P., et al. Classification criteria for psoriatic arthritis: development of new criteria from a large international study, Arthritis Rheum 2006, 54: 2665-73, pmid:16871531, PubMed
- D'Angelo S., Mennillo G.A., Cutro M.S., et al. Sensitivity of the classification of psoriatic arthritis criteria in early psoriatic arthritis, J Rheumatol 2009, 36: 368-70, pmid:19208566, PubMed
- Gossec L., Kerschbaumer A., Ferreira RJO. et al. EULAR recommendations for the management of psoriatic arthritis with pharmacological therapies: 2023 update. Ann Rheum Dis 2024, 83: 706-19, ard.bmj.com
- Brockbank J.E., Stein M., Schentag C.T., Gladman D.D. Dactylitis in psoriatic arthritis: a marker for disease severity? Ann Rheum Dis 2005, 64: 188, pmid:15271771, PubMed
- Cassell S.E., Bieber J.D., Rich P., et al. The modified Nail Psoriasis Severity Index: validation of an instrument to assess psoriatic nail involvement in patients with psoriatic arthritis, J Rheumatol 2007, 34: 123. pmid:17216680, PubMed
- Moll J., Wright V. Psoriatic arthritis, Semin Arthritis Rheum 1973, 3: 55-78, doi:10.1016/0049-0172(73)90035-8, pubmed.ncbi.nlm.nih.gov
- Ministerstwo Zdrowia. Programy Lekowe. www.gov.pl
- Ramiro S., Nikiphorou E., Sepriano A. et al., ASAS-EULAR recommendations for the management of axial spondyloarthritis: 2022 update, Ann Rheum Dis. 01.2023, 82(1): 19-34.
- Coates, L.C., Soriano, E.R., Corp, N. et al. Group for Research and Assessment of Psoriasis and Psoriatic Arthritis (GRAPPA): updated treatment recommendations for psoriatic arthritis 2021, Nat Rev Rheumatol 18, 465-79 (2022), doi.org
- Wilsdon T.D., Whittle S.L., Thynne T.R.J., Mangoni A.A. Methotrexate for psoriatic arthritis, Cochrane Database of Systematic Reviews 2019, Issue 1. Art. No.: CD012722, DOI: 10.1002/14651858.CD012722.pub2, www.cochranelibrary.com
- Lindsay K., Fraser A.D., Layton A., et al. Liver fibrosis in patients with psoriasis and psoriathic arthritis on long-term, high cumulative dose methotrexate therapy, Rheumatology 2009-e:pub, pubmed.ncbi.nlm.nih.gov
- Saad A.A., Symmons D.P., Noyce P.R., Ashcroft D.M. Risks and benefits of tumor necrosis factor-alpha inhibitors in the management of psoriatic arthritis: systematic review and metaanalysis of randomized controlled trials, J Rheumatol 2008, 35: 883, pubmed.ncbi.nlm.nih.gov
- Mease P.J., Gladman D.D., Ritchlin C.T., Ruderman E.M., Steinfeld S.D. et al. Adalimumab for the treatment of patients with moderately to severely active psoriatic arthritis: results of a double-blind, randomized, placebo-controlled trial, Arthrtis Rheum 10.2005, 52(10):b3279-89, PubMed
- Antoni C., Krueger G.G., de Vlam K., Birbara C., Beutler A. et al. Infliximab improves signs and symptoms of psoriatic arthritis: results of the IMPACT 2 trial. Ann Rheum Dis 08.2005, 64(8): 1150-7, PubMed
- Ogdie A., Yu Y., Haynes K., et al. Risk of major cardiovascular events in patients with psoriatic arthritis, psoriasis and rheumatoid arthritis: a population-based cohort study, Ann Rheum Dis 2015, 74: 326-32, pmid:25351522, PubMed
- Charlton R., Green A., Shaddick G., et al. Risk of uveitis and inflammatory bowel disease in people with psoriatic arthritis: a population-based cohort study, Ann Rheum Dis 02.2018, 77(2): 277-80, pmid:29092855, PubMed
- Li X., Andersen K.M., Chang H-Y., et al. Comparative risk of serious infections among real-world users of biologics for psoriasis or psoriatic arthritis, Ann Rheum Dis 2019, pmid:31672774, www.ncbi.nlm.nih.gov
- Guldberg-Møller J., Cordtz R.L., Kristensen L.E., et al. Incidence and time trends of joint surgery in patients with psoriatic arthritis: a register-based time series and cohort study from Denmark, Ann Rheum Dis 2019, 78: 1517-23, pmid:31300461, www.ncbi.nlm.nih.gov
- Siannis F., Farewell V.T., Cook R.J., Schentag C.T., Gladman D.D. Clinical and radiological damage in psoriatic arthritis, Ann Rheum Dis 2006, 65: 478, pmid:16126794, PubMed
- Glintborg B., Østergaard M., Dreyer L., et al. Treatment response, drug survival, and predictors thereof in 764 patients with psoriatic arthritis treated with anti-tumor necrosis factorαtherapy: results from the nationwide Danish DANBIO registry, Arthritis Rheum 2011, 63: 382, pmid:21279995, PubMed
- Kucharz E., Stajszczyk M., Batko B. et al., Apremilast w leczeniu łuszczycowego zapalenia stawów – stanowisko ekspertów Polskiego Towarzystwa Reumatologicznego i Polskiego Towarzystwa Dermatologicznego, Forum Reumatol 2016, 2(3): 97-105.
- Braun J., Schwarting A., Hammel L., et al. Versorgungssituation von Patienten mit ankylosierender Spondylitis und Psoriasisarthritis in Deutschland. Z Rheumatol 2019, 78: 372-81, doi:10.1007/s00393-019-0619-6, DOI
- Mease P.J., Fleischmann R., Deodhar A.A., et al. Effect of certolizumab pegol on signs and symptoms in patients with psoriatic arthritis: 24-week results of a Phase 3 double-blind randomised placebo-controlled study (RAPID-PsA), Ann Rheum Dis 16.10.2013, pubmed.ncbi.nlm.nih.gov
- van der Heijde D., Fleischmann R., Wollenhaupt J., et al. Effect of different imputation approaches on the evaluation of radiographic progression in patients with psoriatic arthritis: results of the RAPID-PsA 24-week phase III double-blind randomised placebo-controlled study of certolizumab pegol, Ann Rheum Dis 2014, 73: 233-7, pmid:23942869, PubMed
