Czym jest zespół Cushinga?
Zespół Cushinga to choroba spowodowana przez podwyższony poziom kortyzolu - hormonu steroidowego wytwarzanego w nadnerczach. Przyczynami schorzenia są guzy wytwarzające hormony (również endogenne) oraz długotrwałe leczenie glikokortykosteroidami w wysokich dawkach (najczęstsza przyczyna). Może być również związane ze wzmożonym wytwarzaniem męskich hormonów płciowych (androgenów). Określenie „zespół” oznacza możliwość pojawienia się różnych objawów.
Endogenny zespół Cushinga jest rzadką chorobą. Częściej dotyczy kobiet, najczęściej w piątej lub szóstej dekadzie życia.
Przyczyny
Endogenny zespół Cushinga można podzielić na trzy podtypy:
- Zespół Cushinga powoduje guz przysadki mózgowej produkujący substancję pobudzającą nadnercza (ACTH). Stymulacja ACTH powoduje nadmierne wytwarzanie kortyzolu. Ten typ choroby występuje w 65–70% wszystkich przypadków
- Guz zlokalizowany poza przysadką wytwarzający ACTH (rakowiaki, nowotwory drobnokomórkowe płuca) dotyczy z kolei 10–15% pacjentów.
- Za 15–20% przypadków odpowiadają niezależne od ACTH choroby kory nadnerczy (przerost lub guz).
Przyczyną jatrogennego zespołu Cushinga może być długotrwałe leczenie glikokortykosteroidami.
Nieznacznie podwyższony poziom kortykosteroidów może występować także w przypadku ciężkich chorób (zespół policystycznych jajników, niewłaściwie kontrolowana cukrzyca, ciężka otyłość), stresu fizycznego (intensywny wysiłek fizyczny, operacje, urazy) oraz depresji. Jego wzrost powoduje także zmiana rytmu dnia, na przykład z powodu pracy zmianowej. Objawy tej choroby nie są zbyt charakterystyczne.
Objawy
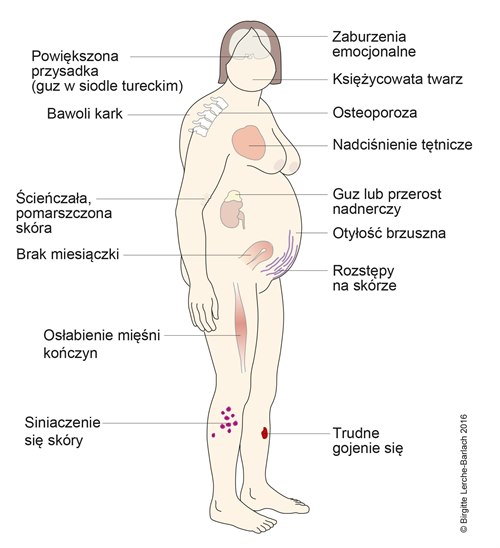
Objawy mogą się znacznie różnić w zależności od pacjenta. Zespół Cushinga daje objawy spowodowane przez jeden lub kilka spośród następujących hormonów: kortyzol, androgen i aldosteron. Poziom kortyzolu podwyższa się często stopniowo. Istotne znaczenie dla objawów mają wiek pacjenta, stopień oraz okres utrzymywania się zwiększonego stężenia kortyzolu. Receptory hormonalne znajdują się w różnych tkankach ciała, dlatego też, mogą występować różne objawy:
- Często jest to wzmożony apetyt i zwiększenie masy ciała, przy czym tłuszcz gromadzi się głównie na brzuchu (tzw. otyłość brzuszna). Ramiona i nogi są często chude (kasztanowy ludzik), może także występować osłabienie mięśni kończyn.
- Do typowych objawów należą twarz przypominająca księżyc w pełni oraz zgarbienie ciała (kifoza).
- Nadmierne owłosienie występuje zwłaszcza u kobiet, u których pojawia się przy tym charakterystyczne dla mężczyzn owłosienie wokół narządów płciowych i na klatce piersiowej.
- Jedną z oznak choroby są często krwiaki i czerwono-fioletowe rozstępy zlokalizowane zwłaszcza na brzuchu.
- U osób chorujących na zespół Cushinga typowo występuje również nieznaczne zasinienie skóry oraz trądzik. Choroba ta charakteryzuje się również utrudnionym gojeniem ran. Skóra może stawać się cienka i przypominać pergamin.
- U pacjentów obserwuje się także większą skłonność do infekcji.
- Szybciej występuje u nich uczucie zmęczenia i braku sił. Uskarżają się również na spowodowane niekiedy osteoporozą bóle pleców i kości.
- Zespół Cushinga może także utrudniać leczenie nadciśnienia tętniczego.
- U niektórych pacjentów wraz z rozwojem choroby zmniejsza się też tolerancja glukozy i rozwija cukrzyca.
- Do innych objawów choroby należą również zatrzymanie miesiączkowania, impotencja i utrata popędu seksualnego. U kobiet często występuje także zespół policystycznych jajników, który może powodować bezpłodność.
- Innym skutkiem tej choroby mogą być również zaburzenia emocjonalne oraz depresja.
- U dzieci występuje zahamowanie wzrostu i zwiększenie masy ciała. Niekiedy choroba powoduje też opóźnienie okresu dojrzewania.
Diagnostyka
W niektórych przypadkach diagnostyka opiera się na typowych objawach oraz wynikach badania fizykalnego. W celu potwierdzenia rozpoznania przeprowadza się następnie badania stężeń hormonów. U osób chorych na zespół Cushinga występuje podwyższony poziom kortyzolu we krwi, w moczu oraz w ślinie. Dodatkowo w celu kontroli czynności przysadki mózgowej przeprowadza się badania krwi. Chcąc znaleźć przyczyny schorzenia pacjenci są poddawani tomografii komputerowej lub rezonansowi magnetycznemu nadnerczy i przysadki.
Stężenie kortyzolu jest zazwyczaj najwyższe przed przebudzeniem, a najniższe o północy. U pacjentów cierpiących na zespół Cushinga ten rytm jest często zaburzony i stanowi pierwszą możliwą do wykrycia zmianę biochemiczną. Poranne wartości kortyzolu mogą być jeszcze prawidłowe. Należy je porównać ze stężeniem hormonu w godzinach wieczornych. Nawet jeśli poziom kortyzolu był w ciągu dnia znacznie podwyższony, jego stężenie we krwi może być różne. W przypadku podejrzenia choroby należy zatem przeprowadzić kilka badań w celu uwierzytelnienia wyników.
Leczenie choroby odbywa się pod nadzorem specjalisty endokrynologii, który przeprowadza też niezbędne badania. W szpitalu pacjenci poddawani są w razie potrzeby specjalistycznym badaniom pozwalającym dokładniej określić występujące u nich zaburzenia hormonalne.
Postępowanie
Celem leczenia jest normalizacja poziomu hormonów. Pozwala to złagodzić objawy oraz zapobiegać ewentualnym powikłaniom.
Guzy przysadki mózgowej wytwarzające ACTH usuwa się przede wszystkim chirurgicznie (zazwyczaj metodą mikrochirurgiczną przez nos). Celem jest resekcja guza bez ryzyka uszkodzenia narządu. Po operacji pacjentom przepisuje się tabletki pozwalające wyrównać niedobory hormonalne. Podaje się je jednak tylko przez kilka tygodni. W przypadku nawrotu choroby po zabiegu należy rozważyć jej powtórzenie, standardową radioterapię, radioterapię przysadki mózgowej za pomocą noża gamma lub usunięcie obu nadnerczy.
Guzy nadnerczy usuwa się metodą małoinwazyjną. Jeżeli guzy wytwarzające ACTH są zlokalizowane w innych miejscach, wymagają przeprowadzenia zabiegu chirurgicznego lub poddania pacjenta radio- albo chemioterapii.
Leczenie farmakologiczne stosuje się sporadycznie, na przykład w przypadku, kiedy nie ma możliwości przeprowadzenia zabiegu operacyjnego. Nadmierne wytwarzanie hormonów można ograniczyć za pomocą leków. Decyzję o wdrożeniu takiego rodzaju leczenia podejmuje lekarz specjalista. Stosowane w takich przypadkach leki mogą wywoływać ciężkie działania niepożądane.
Rokowanie
W przypadku niezastosowania leczenia objawy choroby nasilają się, powodując skrócenie oczekiwanej długości życia. Sposoby terapii zależą od przyczyny choroby. Jeżeli zwiększone wytwarzanie hormonów było spowodowane przez guz, który usunięto, większość pacjentów wraca do zdrowia – muszą jedynie niekiedy przyjmować tabletki hormonalne.
Pacjenci leczeni z powodu choroby Cushinga powinni zostać po operacji zbadani przez endokrynologa. W celu wczesnego wykrycia ewentualnego nawrotu guza wskazane są regularne, coroczne kontrole.
Potencjalne powikłania związane z zespołem Cushinga obejmują nadciśnienie tętnicze, a tym samym zwiększone ryzyko chorób układu krwionośnego. Występuje również większe prawdopodobieństwo pojawienia się cukrzycy, osteoporozy i hipokaliemii (zbyt mały poziom potasu w organizmie może spowodować nadciśnienie tętnicze oraz zaburzenia rytmu serca). Do innych powikłań tej choroby należy także depresja.
Życie z zespołem Cushinga
Wielu pacjentów cierpiących na zespół Cushinga po chirurgicznym usunięciu narządu produkującego hormony do końca życia musi przyjmować leki hormonalne.
W celu zapobiegania ryzyku wystąpienia chorób układu krwionośnego zaleca się też zmianę nawyków żywieniowych oraz regularną aktywność fizyczną.
Dodatkowe informacje
- Kortyzol, badanie ze śliny
- Cukrzyca typu 2
- Nadciśnienie tętnicze
- Osteoporoza
- Hipokaliemia
- Brak miesiączki
- Zespół policystycznych jajników
- Nadmierne owłosienie i hirsutyzm
- Wskazówki dotyczące zbilansowanej diety
- Aktywność fizyczna: lekarstwo dla ciała i ducha
- Zespół Cushinga – informacje dla lekarzy
Autorzy
- Martina Bujard, dziennikarka naukowa, Wiesbaden
- Aleksandra Kucharska-Janik, lekarz rezydent, Oddział Okulistyczny, Międzyleski Szpital Specjalistyczny w Warszawie (edytor)
