Kłębuszkowe zapalenie nerek – co to oznacza?

Kłębuszek nerkowy jest elementem aparatu filtracyjnego nerki. Obok wątroby, nerka jest najważniejszym narządem filtrującym i wydalniczym człowieka. W nerkach następuje odfiltrowanie z krwi szkodliwych substancji wchłanianych z pożywieniem i lekami lub wytwarzanych podczas procesów metabolicznych organizmu. Nerki odpowiadają również za kontrolę równowagi ważnych procesów, np. gospodarki płynami. Jeśli w organizmie znajduje się zbyt dużo płynów, nerki są w stanie wydalić nadmiar wody. W razie potrzeby woda może zostać również zatrzymana. Mocz jest produktem końcowym złożonego procesu filtracji realizowanego w nerkach. Gromadzi się on w miedniczce nerkowej, a wydalany jest przez moczowód, pęcherz i cewkę moczową.
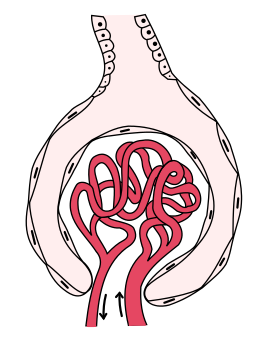
Aparat filtracyjny każdej nerki składa się z ponad 1 miliona jednostek zwanych nefronami. Każdy nefron zbudowany jest z ciałka nerkowego i systemu drobnych kanalików, przez które mocz odpływa w kierunku miedniczki nerkowej. Ciałko nerkowe to kłębuszek nerkowy i jego otoczka (zwana torebką Bowmana). Kłębuszek nerkowy jest niewielkim splotem naczyń o średnicy ok. 0,1 mm. Znajdujące się w nim naczynia, zwane kapilarami, zawierają zwykłą krew, która przepływa również przez wszystkie inne żyły. Przepływa ona przez naczynia kłębuszka pod wysokim ciśnieniem, dzięki czemu zostaje przepchnięta przez ścianę kapilary i jako przesącz kontynuuje swoją podróż przez układ rozgałęzionych kanalików. Ale nie wszystkie składniki krwi przechodzą przez filtr, który oprócz ściany kapilary obejmuje inne struktury. Całość wszystkich struktur filtracyjnych w ciałku nerkowym tworzy barierę, która przepuszcza tylko substancje o określonej wielkości i ładunku. Jest ona również znana jako bariera krew-mocz.
Czynność tej bariery może zostać zaburzona z różnych przyczyn. Jeśli przyczyną jest zapalenie kłębuszków nerkowych, mówimy o kłębuszkowym zapaleniu nerek. Zapalenie może mieć wiele przyczyn i rozwijać się w różnych strukturach bariery. Jednak jej uszkodzenie objawia się w zasadzie wyłącznie na dwa sposoby, przyjmując postać zespołu nerczycowego lub zespołu nefrytycznego.
Objawy kłębuszkowego zapalenia nerek
Spektrum objawów kłębuszkowego zapalenia nerek rozciąga się od pojedynczych nieprawidłowości w wynikach badań laboratoryjnych. bez towarzyszących objawów odczuwanych przez pacjenta, do szybko narastającej niewydolności nerek. Możliwe są również przebiegi przewlekłe z powoli postępującą utratą czynności nerek.
Większość postaci kłębuszkowego zapalenia nerek przebiega z zespołem nerczycowym lub nefrytycznym.
Zespół nerczycowy
W zespole nerczycowym dominuje utrata białka przez nerki. Białka to obecne w organizmie cenne substancje, spełniające wiele różnych funkcji. Na przykład wiążą wodę w naczyniach, aby nie przenikała nadmiernie do otaczających tkanek, wspierają układ immunologiczny w walce z mikroorganizmami i są niezbędne do utrzymania płynności krwi, aby w naczyniach krwionośnych nie dochodziło do tworzenia się zakrzepów. W zespole nerczycowym zbyt duża ilość białka przedostaje się przez barierę krew-mocz w nerkach i trafia do moczu. Skutkiem jest zatrzymanie wody w organizmie, osłabienie układu odpornościowego lub szybsze powstawanie zakrzepów w naczyniach. Wątroba podejmuje próby przeciwdziałania takiej sytuacji i wytwarza w nadmiarze lipidy, będące z kolei czynnikiem ryzyka chorób układu krążenia.
Zespół nefrytyczny
W zespole nefrytycznym stan zapalny powoduje uszkodzenie bariery skutkując krwawieniem do rozgałęzionych systemów kanalików nefronów (większe ilości krwi stają się widoczne jako czerwone zabarwienie moczu, niewielkie można wykryć w badaniu moczu), a całościowa zdolność filtracji nerek ulega obniżeniu. Wytwarzanie moczu spada. W rezultacie w organizmie gromadzi się płyn. Objawia się to obrzękiem kończyn i podwyższonym ciśnieniem tętniczym, po części dlatego, że serce musi przepompować większą objętość krwi.
Kłębuszkowe zapalenie nerek może być chorobą współistniejącą z innym schorzeniem ogólnoustrojowym, na przykład toczniem rumieniowatym układowym, będącym chorobą autoimmunologiczną. W takich przypadkach oprócz zespołu nerczycowego lub nefrytycznego występują inne objawy choroby podstawowej.
Przyczyny
Proces zapalny pojawiający się w kłębuszkowym zapaleniu nerek nie został jeszcze w pełni wyjaśniony. Prawdopodobnie są to procesy, w których komórki układu odpornościowego i jego rozpuszczalne we krwi składniki atakują systemy filtracyjne w nerkach lub ograniczają ich czynność. W niektórych przypadkach przyczyną błędnie skierowanej reakcji immunologicznej jest zakażenie bakteryjne lub wirusowe, np. w rzadko występującym postreptokokowym kłębuszkowym zapaleniu nerek lub nefropatii IgA, która ogólnie jest najczęstszym typem kłębuszkowego zapalenia nerek. Jednak to nie same patogeny uszkadzają nerki, ale reakcja immunologiczna organizmu.
Liczne postaci kłębuszkowego zapalenia nerek często dzieli się na tzw. choroby pierwotne i wtórne. U podłoża pierwotnych patologii leży przyczyna zlokalizowana w samej nerce. Spośród pierwotnych postaci kłębuszkowego zapalenia nerek u dorosłych najczęściej występuje nefropatia IgA, a u dzieci tzw. submikroskopowe kłębuszkowe zapalenie nerek. Przyczyną postaci wtórnych jest choroba uszkadzająca także inne narządy. Do tych ostatnich należą przede wszystkim choroby reumatyczne lub autoimmunologiczne, takie jak toczeń rumieniowaty układowy. Również choroby nowotworowe (np. nowotwory żołądka, prostaty i węzłów chłonnych) mogą wtórnie prowadzić do kłębuszkowego zapalenia nerek.
Diagnostyka
Pewne zauważalne objawy, które powinny być sprawdzone przez lekarza, mogące wskazywać na kłębuszkowe zapalenie nerek. Są to: krwiomocz, znacznie zmniejszona objętość oddawanego moczu, nagłe zwiększenie masy ciała z obrzękiem kończyn lub twarzy, nadciśnienie tętnicze oraz objawy ogólne takie jak: zmęczenie, ból głowy, utrata apetytu i nudności.
Powyższe objawy stanowią wskazanie do wykonania diagnostyki laboratoryjnej obejmującej badania krwi i moczu. Podstawowym badaniem będzie badanie moczu wykonywane za pomocą testów paskowych i badań mikroskopowych. Pozwala to wykryć i zróżnicować zespół nefrytyczny i nerczycowy. Natomiast za pomocą badania krwi można skontrolować między innymi czynność nerek i wartości parametrów zapalnych, a także zmierzyć stężenie białka i tłuszczów we krwi.
W przypadku podejrzenia kłębuszkowego zapalenia nerek można również wykonać badanie ultrasonograficzne nerek. Dopiero gdy podejrzenie zostanie dodatkowo potwierdzone badaniem krwi i moczu, a objawy są nasilone, wykonuje się biopsję nerki. Polega ona na pobraniu małego wycinka tkanki z nerki, za pomocą cienkiej kaniuli pod znieczuleniem. Następnie wycinek jest poddawany badaniu mikroskopowemu. Biopsja jest jedynym sposobem na jednoznaczne wskazanie przyczyny choroby, co może okazać się niezbędne do rozpoczęcia właściwej terapii.
Leczenie
Nie w każdym przypadku rozpoznania kłębuszkowego zapalenia nerek musi zostać wdrożone leczenie. Jeśli jedynym objawem jest krwiomocz lub niewielka utrata białka w moczu, wystarczające mogą być regularnie przeprowadzane kontrole.
Nadmierne zatrzymywanie wody w organiźmie, nadciśnienie tętnicze, podwyższone stężenie lipidów we krwi lub utrata dużej ilości białka przez nerki, można leczyć farmakologicznie. Dieta o niskiej zawartości soli również może pomóc obniżyć ciśnienie tętnicze.
W zależności od rodzaju i nasilenia choroby konieczne może być również stosowanie leków osłabiających działanie układu odpornościowego. Te tak zwane leki immunosupresyjne są przepisywane przez nefrologów.
Nieliczne przypadki kłębuszkowego zapalenia nerek mają bardzo ciężki przebieg i mogą prowadzić do niewydolności nerek. Podejmuje się wtedy próbę wyeliminowania z krwi składników układu odpornościowego, które powodują uszkodzenia w nerce, za pomocą zabiegu filtrowania krwi (plazmafereza), realizowanego w powtarzających się sesjach. Jeśli dojdzie do niewydolności nerek, leczenie może polegać na stałym stosowaniu dializ lub na przeszczepie nerki.
Rokowania
Przy najczęściej występujących postaciach kłębuszkowego zapalenia nerek u dorosłych i dzieci rokowanie jest dobre. Dzięki odpowiedniemu leczeniu można zapobiec wystąpieniu niewydolności nerek lub je opóźnić. Leczenie niektórych rodzajów zapalenia jest trudniejsze. W każdym przypadku, aby opóźnić lub zapobiec rozwojowi stopniowej niewydolności nerek i powikłań dla układu sercowo-naczyniowego, konieczne są regularne kontrole i stałe monitorowanie ciśnienia krwi, a w razie potrzeby jego obniżanie za pomocą leków.
Dodatkowe informacje
- Choroby autoimmunologiczne
- Toczeń rumieniowaty układowy
- Ziarniniakowatość z zapaleniem naczyń
- Ostry zespół nerczycowy
- Przewlekła niewydolność nerek
- Kłębuszkowe zapalenie nerek – informacje dla lekarzy
Autorzy
- Tomasz Tomasik (recenzent)
- Magda Łabęcka, lekarz, Kraków (recenzent)
- Markus Plank, MSc BSc, dziennikarz medyczny i naukowy, Wiedeń
- Dorit Abiry, doktorantka w Instytucie Medycyny Ogólnej, Uniwersyteckie Centrum Medyczne Hamburg-Eppendorf
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Kłębuszkowe zapalenie nerek (glomerulonephritis). References are shown below.
- Chadban SJ, Atkins RC. Glomerulonephritis. Lancet 2005; 365: 1797-806. PubMed
- Vinen C, Oliveira D. Acute glomerulonephritis. Postgrad Med J 2003; 79: 206-213. doi: 10.1136/pmj.79.930.206 DOI
- McGrogan A, Franssen C, de Vries C. The incidence of primary glomerulonephritis worldwide: a systematic review of the literature. Nephrol Dial Transplant 2011; 26: 414-430. doi: 10.1093/ndt/gfq665 DOI
- Briganti EM, Dowling J, Finlay M et al. The incidence of biopsy-proven glomerulonephritis in Australia. Nephrol Dial Transplant 2001; 16: 1364-7. PubMed
- Simon P, Ramee MP, Boulahrouz R et al. Epidemiologic data of primary glomerular diseases in western France. Kidney Int 2004; 66: 905-8. PubMed
- Weckmann G, Chenot JF, Stracke S. Clinical practice guideline: The management of non–dialysis-dependent chronic kidney disease in primary care. Dtsch Arztebl Int 2020; 117: 745-51. doi:10.3238/arztebl.2020.0745 DOI
- KDIGO Clinical Practice Guideline for Glomerulonephritis (GN) 2012 kdigo.org
- GISEN Group. Randomised placebo-controlled trial of effect of ramipril on decline in glomerular filtration rate and risk of terminal renal failure in proteinuric, non-diabetic nephropathy. Lancet 1997; 349: 1857-63. PubMed
- Ruggenenti P, Perna A, Gherardi G et al. Renal function and requirement for dialysis in chronic nephropathy patients on long-term ramipril: REIN follow-up trial. Lancet 1998; 352: 1252-6. PubMed
- Kidney Disease Improving Global Outcome (KDIGO). Clinical Practice Guideline on Glomerular Diseases, Stand 2020. kdigo.org
